帕金森病患者疲劳症状的临床特点及相关因素分析
2018-11-06许友清任粹萍陈先文
许友清,任粹萍,李 娟,陈先文
帕金森病(Parkinson’s disease,PD) 非运动症状 (non-motorsymptoms,NMS) 包括嗅觉减退、睡眠障碍、疲劳、抑郁、便秘等,由于非运动症状对患者的生活质量的影响有时甚至会超过运动症状,近年来这一领域逐渐受到重视。疲劳是PD最常见的非运动症状之一,可以在疾病早期发生,甚至可能在运动症状之前出现,并且对PD患者的社会功能和生活质量造成了严重危害[1-2]。近年来国外有研究[3]显示疲劳在PD患者发生率较高,疲劳与运动症状及其他非运动症状 (如抑郁、认知障碍、睡眠障碍) 之间有一定关联,但研究结果尚存在争议。国内对PD人群的疲劳特点及其相关因素研究报道较少。该文拟采用疲劳严重度量表(fatigue severity scale,FSS)及多维度疲劳量表(multidimensional fatigue inventory,MFI-20)等研究工具对中国PD患者疲劳症状的临床特点及其相关因素进行初步调查分析。
1 材料与方法
1.1病例资料收集2016年9月~2017年8月于安徽医科大学第一附属医院神经内科门诊就诊的原发性PD患者,共91 例,其中男50例,女41 例,年龄40~79(61.95±8.43)岁,平均病程(4.74±2.59) 年。受试者均符合英国PD脑库(UKPDS)的诊断标准[4],排除合并痴呆,其他神经系统疾病(如脑卒中、多发性硬化、重症肌无力),严重心肺肝肾疾病,内分泌疾病(如垂体功能减退、甲状腺功能亢进或减退、糖尿病等),肿瘤及可能干扰结果的其他慢性疾病患者。
1.2研究方法
1.2.1资料采集 对入组的PD患者进行人口学资料和临床资料的采集,包括年龄、性别、受教育程度、病程、既往史及家族史。详细记录患者抗PD药物的使用情况,并计算左旋多巴等效剂量(Levodopa equivalent dose, LED)[5]。
1.2.2疲劳症状评估 采用疲劳严重度量表(FSS) 对PD患者的疲劳程度进行评估。该量表是由9个条目组成的单维度量表,7个分值点评价,自1分至7分由非常不同意逐渐过渡为非常同意,最后得分为9项分数总和除以9,FSS>4分为疲劳组,FSS≤4分为非疲劳组。
采用多维度疲劳量表 (MFI-20) 对患者的疲劳症状特点进行评估。MFI-20由20个条目组成,其优点是可以从综合性疲劳 (general fatigue)、躯体疲劳 (physical fatigue)、活动减少(reduced activity)、动力下降(reduced motivation) 以及精神疲劳 (mental fatigue) 5个方面对疲劳进行全面的评定,采用likter 5点计分,总分为20~100分,分数越高,说明疲劳程度越严重。
1.2.3临床症状评估 采用统一PD评分量表(UPDRS)评价患者的精神情绪总体状况 (UPDRSⅠ)、日常生活活动能力(UPDRSⅡ) 、运动功能(UPDRSⅢ) 和运动并发症 (UPDRSⅣ)。采用修订的Hoehn-Yahr(H-Y) 分期量表评价PD患者的疾病严重程度。
1.2.4焦虑抑郁评估 采用汉密尔顿抑郁量表(HAMD)评价患者的抑郁状况及严重程度,采用汉密尔顿焦虑量表(HAMA)评价患者的焦虑情况。
1.2.5认知功能评估 对所有初筛受试对象进行简易智能精神状态检查量表(MMSE)评估,选取认知功能正常的患者纳入研究(MMSE评分参考:最高得分30分,<27分为认知功能障碍;文盲≤17分,小学水平≤20分,中学水平≤22分,大学水平≤23为痴呆标准)。
1.2.6睡眠情况评估 采用匹兹堡睡眠质量指数量表(PSQI)评定患者最近1 个月的睡眠质量,采用爱泼沃斯思睡量表(ESS)评价患者的日间思睡程度。

2 结果
2.1PD疲劳的发生率在FSS中以平均分数4分为截点,依据FSS的评定结果,入组91例患者中,47例存在疲劳,发生率为51.65%,FSS平均评分为 (5.06±0.49) 分,44例无疲劳,占48.35%,FSS平均评分为 (2.86±0.59) 分。
2.2疲劳组与非疲劳组PD患者临床特点比较两组患者在性别比、年龄、受教育程度等方面差异均无统计学意义(P>0.05)。疲劳组PD患者病程、左旋多巴等效剂量、UPDRSⅢ 和Ⅳ评分及H-Y分期均高于非疲劳组,且差异有统计学意义 (P<0.001),提示疲劳组运动症状及病情较非疲劳组严重。疲劳组UPDRSⅠ和Ⅱ、HAMA、HAMD、PSQI 及ESS评分均显著高于非疲劳组 (P<0.01),提示伴疲劳的PD患者情绪、睡眠质量、日常生活质量较不伴疲劳PD患者差。见表1。
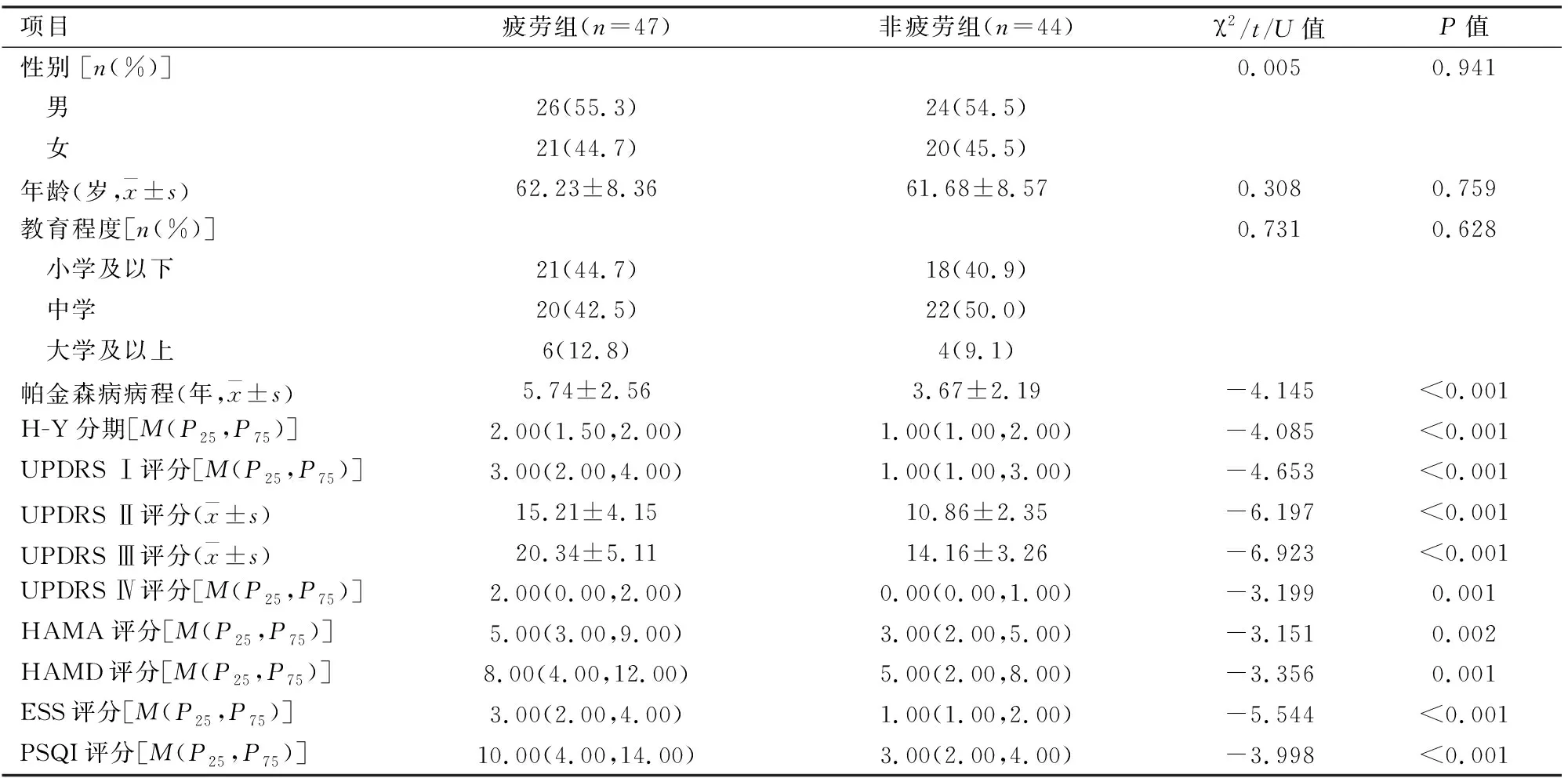
表1 帕金森病患者疲劳组与非疲劳组临床特征比较

表2 帕金森病患者疲劳的危险因素分析

表3 影响PD躯体疲劳的各因素多重线性回归分析结果
2.3PD疲劳严重程度相关因素分析将入组PD患者的临床特征评分与FSS评分进行单因素相关分析,结果表明PD疲劳患者FSS评分与PD病程、H-Y分期、左旋多巴等效剂量、UPDRSⅠ-Ⅳ、HAMA、HAMD、ESS、PSQI评分均呈显著相关性 (P<0.01)。将帕金森病病程、H-Y分期、左旋多巴等效剂量、UPDRSⅠ-Ⅳ、HAMA、HAMD、ESS、PSQI评分作为自变量,以有无疲劳作为因变量进行非条件Logistic回归分析显示,ESS与UPDRSⅢ评分是疲劳的独立危险因素。见表2。
2.4多维度疲劳量表(MFI-20)的评定
2.4.1PD患者MFI-20评分及各维度间相关分析结果 91例PD患者综合性疲劳、躯体疲劳、活动减少、动力下降、精神疲劳等5个维度的得分分别为:(11.27±2.71)、(11.49±2.28)、(10.89±2.31)、(8.76±2.19)、(9.52±2.53)分。利用Pearson相关分析法对5个维度两两进行相关分析,结果表明躯体疲劳的评分与精神疲劳的评分并无相关性 (r=0.175,P>0.05 ) 。躯体疲劳评分与综合性疲劳及活动减少评分相关性较强(r=0.680、0.618,P<0.001),精神疲劳评分与动力下降评分最为相关 (r=0.696,P<0.001)。
2.4.2疲劳组与非疲劳组PD患者MFI-20评分比较 所有研究对象依据FSS划分的疲劳组和非疲劳组,MFI-20评分存在显著差异,疲劳组PD患者综合性疲劳、躯体疲劳、活动减少、动力下降、精神疲劳等5个维度的得分分别为:(13.36±1.79)、(12.79±2.12)、(12.57±1.61)、(10.00±1.95)、(10.85±2.40)分;非疲劳组PD患者综合性疲劳、躯体疲劳、活动减少、动力下降、精神疲劳等5个维度的得分分别为:(9.05±1.45)、(10.11±1.51)、(9.09±1.40)、(7.43±1.58)、(8.09±1.79)分;疲劳组PD患者MFI-20 5个维度的得分均显著高于非疲劳组 (P<0.001)。
2.4.3PD患者躯体疲劳评分与PD临床特征评分的相关性分析 将入组PD患者的临床特征评分与MFI-20的躯体疲劳评分进行单因素相关分析,躯体疲劳评分与病程、H-Y分期、左旋多巴等效剂量、UPDRSⅡ、UPDRSⅢ、UPDRSⅣ评分呈较强的相关性 (r=0.713、0.729、0.632、0.683、0.659、0.568,P<0.001),与ESS、PSQI评分的相关性较弱(r=0.303、0.226,P<0.05),而UPDRSⅠ、HAMA及HAMD评分与躯体疲劳评分无相关性 (r=0.181、0.161、0.150,P>0.05) 。将PD患者病程、H-Y分期、左旋多巴等效剂量、UPDRSⅡ、UPDRSⅢ、UPDRSⅣ、ESS、PSQI评分作为自变量,以躯体疲劳评分作为因变量进行多重线性回归分析, H-Y分期与躯体疲劳评分显著相关。 见表3。
2.4.4PD患者精神疲劳评分与PD临床特征评分的相关性分析 将入组PD患者的临床特征评分与MFI-20的精神疲劳评分进行单因素相关分析,结果显示精神疲劳评分与病程、H-Y分期、左旋多巴等效剂量、UPDRSⅠ评分、UPDRSⅡ评分、UPDRSⅢ评分、HAMA评分、HAMD评分、ESS评分及PSQI评分有相关性 (P<0.05),与UPDRSⅣ评分并无相关性 (r=0.157,P>0.05) 。将PD患者病程、H-Y分期、左旋多巴等效剂量、UPDRSⅠ、UPDRSⅡ、UPDRSⅢ、HAMA、HAMD、ESS、PSQI评分作为自变量,以精神疲劳评分作为因变量进行多重线性回归分析,结果显示HAMA及HAMD评分与精神疲劳评分显著相关。见表4。

表4 影响PD精神疲劳的各因素多重线性回归分析结果
3 讨论
本研究采用FSS对入组的91例PD患者进行疲劳筛查,结果显示疲劳的发生率为51.65%。与国外报[2,3,6]道相近。对疲劳组和非疲劳组的临床特征进行比较,结果显示疲劳组的病程、UPDRSⅢ评分及H-Y分期高于非疲劳组,提示运动障碍及疾病严重程度越重,疲劳的发生率越高。Logistic回归分析提示UPDRSⅢ评分是FSS评分的独立危险因素。这些发现与国外的的一些研究[6-7]结果类似,提示疾病本身的发展会逐渐加重疾病的严重程度,使患者的运动症状恶化,有可能是引起或加重疲劳的一个原因。
疲劳不仅与运动症状相关,也与PD的一些其他非运动症状有一定的联系。Besike et al[8]研究显示,疲劳与抑郁焦虑、睡眠障碍等有关。本研究采用HAMA、HAMD、ESS及PSQI量表对PD患者的焦虑、抑郁及睡眠情况进行评估,结果也表明疲劳组焦虑、抑郁、白天过度睡眠及睡眠障碍评分均明显高于非疲劳组,Logistic回归分析提示ESS是FSS评分的独立危险因素,这可能是因为日间思睡加重疲劳的主观感受所致。
PD疲劳与药物之间的关系尚不明确,本研究结果显示疲劳组左旋多巴等效剂量高于非疲劳组,但Logistic回归分析并未显示左旋多巴等效剂量是FSS评分的独立危险因素,提示疲劳组患者服用抗帕金森病药物剂量大,可能与其运动症状更为严重有关,而非药物的直接影响。未接受药物治疗的PD患者中亦有疲劳现象[9],提示抗PD药物并非导致疲劳的直接原因。
本研究中MFI-20量表的评估结果表明,疲劳组患者的躯体疲劳评分及精神疲劳评分均显著高于非疲劳组,提示伴发疲劳的PD患者可能同时存在躯体疲劳和精神疲劳。利用Pearson相关分析法对5个维度两两进行相关分析,结果显示躯体疲劳评分与精神疲劳评分无相关性,与Lou et al[10]的研究结果相同。将躯体疲劳评分及精神疲劳评分与PD的临床特征评分进行相关分析,结果表明躯体疲劳评分与UPDRSⅠ、HAMA及HAMD评分无相关性,而与运动症状评分及疾病严重程度等相关性较强,多重线性回归分析显示躯体疲评分与H-Y分期显著相关。精神疲劳评分则与UPDRSⅠ评分、HAMA评分、HAMD评分、ESS评分及PSQI评分等有着较强的相关性,多重线性回归分析显示HAMA及HAMD评分与精神疲劳评分显著相关。Lou et al[10]的研究结果表明抑郁及睡眠障碍与精神疲劳有关,而与躯体疲劳无关。Elbers et al[11]在一项关于疲劳与体力活动关系的研究中发现,运动症状严重程度主要影响疲劳的躯体维度。这些都提示躯体疲劳与精神疲劳的发病机制可能不同。躯体疲劳与运动障碍及疾病严重程度的关系密切,可能与帕金森病运动症状相关的神经环路紊乱有关;而精神疲劳则可能更多与情绪、睡眠障碍及精神活动减慢相关的神经环路活动异常相关。
综上,PD患者疲劳的发生率高,与运动症状、情绪及睡眠障碍等因素相关,而情绪及睡眠障碍等症状往往与疲劳相重叠,所以需要更进一步地去区分疲劳的类型。躯体疲劳与精神疲劳是帕金森病的独立症状,两者的相关因素不同,躯体疲劳主要与运动功能障碍及疾病的严重程度有关,而精神疲劳更多受到情绪因素的影响。
