人流不全危险因素的探讨
2018-08-23陈小燕徐婉婉
黄 璐,陈小燕,徐婉婉,王 瑞
(1.浙江省人民医院,杭州医学院附属人民医院,浙江 杭州 310014;2.蚌埠医学院,安徽 蚌埠 233030)
人工流产是指妊娠12周内,以手术终止妊娠的一种方法,是避孕失败常用的补救措施。妊娠小于10周行吸刮术,由于手术的非可视性,可引起人流不全及漏吸等并发症[1]。人流不全是指人工流产后宫腔内仍然残留部分胚胎组织。本文回顾浙江省人民医院2017年1-12月所有小于孕10周的人流不全和早期正常人工流产病例,结合宫腔镜术中的结果,探讨人流不全的危险因素。
1 临床资料
1.1 一般资料
2017年1-12月小于孕10周的早期人工流产共2645例。以其中59例人流不全患者为人流不全组,以术后无残留组织的2586例患者为对照组。收集一般资料,如年龄、生育情况、人流次数、剖宫产史及人流时妊娠周数等资料。
1.2 手术
常规行负压吸引术。手术步骤:常规消毒外阴、阴道及宫颈,用扩张器逐号扩张宫颈后,予负压吸引宫腔1~2周,感到宫壁粗糙后停止手术。术后检查均有绒毛组织。术后常规随访,7~10天阴道流血未尽,B超检查宫腔内有伴血流信号的不均质回声团,则诊断为人流不全。人流不全患者行宫腔镜检查及残留物取出术。
1.3 病理
将宫腔镜手术后标本全部送病理科检查,报告结果均证实有绒毛等妊娠组织。
1.4 统计学处理
2 结果
在2645例早期人工流产患者中,发生人流不全59例,发生率2.23%。
2.1 人流不全危险因素
经统计分析,人流不全组与对照组在已生育患者比例、剖宫产史比例、平均年龄上的差异无统计学意义(P>0.05);在流产次数≥2的比例、平均妊娠周数上,人流不全组高于对照组(P<0.05),具体见表1。
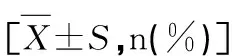
表1 人流不全危险因素分析
2.2 人流不全风险
将人流不全单因素比较差异有统计学意义的流产次数和妊娠周数作为自变量,以是否发生人流不全为因变量,用SAS9.4软件做二分类logistic回归。其中,自变量流产次数取值为≥2取2,≤1取1;妊娠周数取值为周数;因变量取值为人流不全取1,人流术后无残留的(对照组)取0。从表2可见,流产次数≥2次数的OR(Exp(B))值为1.898,妊娠周数的OR值1.166。

表2 人流不全的高危因素分析
2.3 人流不全妊娠组织残留部位
根据宫腔镜手术记录,人流后残留组织位于宫角的比例最高,22例,占37.29%,其次为子宫后壁19例占32.20%,前壁13例占22.03%,宫底部最低,只有5例,占8.48%。
2.4 宫腔粘连和生殖道畸形
在59例人流不全中,发现宫腔粘连有7例,占11.86%,粘连位于侧壁的有3例,右侧宫角的2例,宫底2例。另外,在宫腔粘连7例中合并生殖道畸形2例,分别为单角子宫和不全中隔子宫。
3 讨论
人流不全是指人流术后部分妊娠组织物残留在宫腔内,是早期人工流产术较常见的并发症,临床表现主要为术后阴道流血时间长,血量多;或者流血停止后再次出现多量流血。B型超声提示宫腔有血流信号的不均质回声团,其灵敏度达94%以上,再结合血液人绒毛膜促性腺激素(β-hCG)持续不降,则可明确诊断[2]。根据不同文献报告人流不全发生率在1.1%~4.0%[3-4]。本研究人流不全发生率为2.23%,与国内外报道基本接近。
3.1 多次人流是引起人流不全的第一危险因素
流产次数增多,可以造成胚胎着床位置异常,尤其胚胎着床于接近宫角时,增加手术难度,组织残留风险增加。其次,损伤的子宫内膜使胎盘容易植入肌层,人流手术时吸管不能吸出已植入子宫肌层的绒毛组织,从而造成组织残留[5]。此外,流产次数增多,引起宫腔粘连概率也增加,严重的宫腔粘连造成宫腔形态改变,增加探宫难度,吸刮过程中也可以造成吸宫不全[6]。本研究表明,流产次数≥2的OR为1.898,即人流2次及以上的患者要比人流少于2次的患者,残留的风险增加89.8%。
3.2 高妊娠周数是引起人流不全的第二危险因素
本研究发现,终止妊娠的孕周越大,发生人流不全的风险会明显增加(OR=1.166)。妊娠时间过长,胚胎及绒毛组织多,人流手术时不容易吸干净,而发生组织残留。但妊娠时间过短,胎囊过小,妊娠终止时也容易漏吸。故人流手术一般选择停经45天左右,以减少漏吸和残留的风险[7]。
3.3 胚胎位置
本组59例人流不全患者中,残留部位比例最高的是双侧宫角,因为较深邃的宫角使手术操作难度增加,器械难以到达宫角;其次是子宫后壁,若子宫过于后屈,操作难度增加,也容易导致组织残留。
3.4 宫腔粘连和生殖道畸形
本研究发现,人流不全患者中合并宫腔粘连比例高(11.86%)。严重的宫腔粘连改变了宫腔正常形态,畸形子宫在妊娠状态下可能不易被影像学提前诊断,再加人流的盲视操作特点,可增加吸宫不全的风险。
剖宫产术可引起子宫屈度、子宫深度改变,术前通过B超排除子宫疤痕妊娠,按常规手术操作依然可以顺利完成。本研究表明,剖宫产术后的人流术宫腔组织残留的概率并未升高,因此剖宫产史不是人流术后组织残留的高危因素。此外,文献报道组织残留的原因之一为子宫曲度异常,子宫屈曲度异常增加手术难度,但是该因素难以量化,是否有比较好的量化办法值得进一步研究探讨。
综上所述,多次人流史、高妊娠周数是人流不全组织残留的危险因素,胚胎组织残留的位置以宫角、后壁多见。人流不全患者合并子宫粘连比例较高。剖宫产手术史并没有增加人流不全风险。
