血清胱抑素C水平与脑白质病变的关系的研究
2018-07-04董艳华张彩晓
孙 岩, 董艳华, 张彩晓, 赵 亮
近年来,脑小血管病越来越受到人们的重视,其起病隐匿、进展缓慢,部分可急性发作,临床表现缺乏特异性,在过去诊断比较困难,随着头部CT和MRI的广泛应用,人们对脑小血管病的诊断和治疗有了显著提高。目前脑小血管病的主要临床分型有脑白质病变、腔隙性梗死、血管周围间隙扩大及脑微出血等,而随着我国老龄化的加速,脑白质病越来越多的在老年人中被发现,据研究显示[1],在我国,60~70岁人群中,87%存在皮质下脑白质病变,68%存在脑室周围白质改变;而在80~90岁人群中,100%存在皮质下白质改变,95%存在脑室周围白质改变,脑白质病变已经成为脑小血管病的主要类型。
脑白质病变(white matter lesions,WMLs)曾被称为脑白质疏松,是由各种不同病因引起的脑室周围及半卵圆中心区脑白质的弥散性斑点状或斑片状缺血性改变,最早是由Hachinski提出的影像学概念,现被认为是脑小血管病的一种类型。近年来,随着CT和MRI的临床普及,脑白质病变越来越多的在中老年人中被发现,其临床表现缺乏特异性,严重的脑白质病变可以引起认知功能下降、抑郁、步态障碍、吞咽和排尿功能异常等[2],严重影响了患者的生活,因此,早期判断脑白质病变,及早给于控制预防十分重要。目前关于脑白质病变的机制仍未完全阐明,多数学者认为与脑白质缺血和血脑屏障破坏有关[3]。
不同的脑白质部位存在不同的血液供应途径,其中P-WMLs由室管膜下动脉的脉络膜动脉及纹状动脉的终支供应,而D-WMLs则由以直角形式从蛛网膜血管分出的软脑膜动脉长穿支动脉,再以直角形式发出短支供应。既往有研究提示脑室旁、深部白质病变临床表现存在差异,如P-WMLs主要与步态异常有关,而D-WMLs以执行功能障碍为突出[4]。
在一项关于脑白质病变的磁化转移成像的研究中发现,脑室旁白质病变磁化传递率低于深部白质病变,考虑二者病理基础可能不同,且既往大多数的研究并未将脑白质病变进行分类探讨,两者之间可能存在不同的发病机制,因此,本次研究将脑白质病变分为P-WMLs和D-WMLs分别进行研究,以期为脑白质病变的早期诊断及防治提供依据。
1 资料与方法
1.1 一般资料 选择2016年10月-2017年3月在承德医学院附属医院神经内科的住院患者。纳入标准:(1)年龄≥50岁;(2)接受胱抑素C等血生化检查;(3)无意识障碍,能够配合完成头部磁共振检查;(4)患者本人及家属对本次研究知情同意。排除标准:(1)新发脑梗死,或3个月内有脑梗死病史;(2)大面积脑梗死病史,或颅内大动脉严重狭窄的患者;(3)非血管源性的脑白质病变,如CO中毒、感染、相关免疫性疾病;(4)严重肝肾功能不全、严重外伤性脑病、颅内肿瘤等患者。
1.2 方法
1.2.1 一般临床资料的收集 所有入选患者均经有临床经验的医师接诊,通过询问病史,详细记录患者的一般临床数据信息,包括既往病史(高血压病、糖尿病史等)、吸烟史等。
1.2.2 相关危险因素的诊断标准 高血压病的诊断标准[5]:既往有高血压病史或现已进行降压治疗,或非同日测量3次血压值收缩压均≥140 mmHg和(或)舒张压≥90 mmHg。本次研究均以入院时卧位血压为参考值。糖尿病诊断标准[6]:(1)典型的糖尿病症状(多饮、多尿、多食、体重下降)加上随机血糖检测≥11.1 mmol/L或加上空腹血糖检测≥7.0 mmol/L或加上葡萄糖负荷后2 h葡萄糖检测≥11.1 mmol/L;(2)若患者无糖尿病症状,需复查上述指标,若血糖水平仍高于正常,可诊断;(3)既往有明确糖尿病病史;(4)吸烟诊断标准[7]:目前平均每日吸烟≥1支,且持续时间超过1 y,或持续戒烟时间不足6 个月。
1.2.3 生化指标的收集 入院次日清晨采肘静脉血,行总胆固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)、低密度脂蛋白(low density lipoprotein cholesterin,LDL)、血肌酐(serum creatinine,CREA)、血清胱抑素C(Cystatin C)、高敏C反应蛋白(hs-C reactive protein,hs-crp)、同型半胱氨酸(Homocysteine,Hcy)等生化检查。由我院检验科完成对上述指标的检测。
1.2.4 脑白质病变的分组标准 本次研究所选患者均在入院后72 h内行头部磁共振检查,扫描序列包括T1加权像(T1weighted image,T1WI)、T2加权像(T2weighted image,T2WI)、液体翻转衰减恢复序列(fluid-attenuated inversion recovery,FLAIR)、弥散成像(diffusion-weighted imaging,DWI)、磁共振血管成像(magnetic resonance angiography,MRA)。依据Fazekas量表对符合要求的患者分别进行脑室旁白质病变、皮质下深部白质病变进行评分,评分标准:P-WMLs:无病变为0分;帽状或铅笔线样薄层病变为1分;平滑光晕病变记为2分;病变延伸到深部白质记为3分。D-WMLs:无病变记为0分;点状病灶记为1分;开始融合的点状病灶记为2分;大面积融合的病灶记为3分。依据P-WMLs及D-WMLs病变严重程度分为无-轻度(0分或1分)、中-重度(2分、3分)两组。所有阅片及评分均由我院有经验的专业神经内科医师进行。
2 结 果
2.1 脑白质病变患者一般资料的比较
2.1.1 脑室旁白质病变的单因素分析 两组患者性别构成、糖尿病史、吸烟史、CRE差异无统计学意义。与P-WMLs无-轻度组相比,中-重度组患者年龄较大,高血压患病率较高,TCH水平较低,hs-CRP、Cys-c、Hcy水平较高,且组间差异具有统计学意义(P<0.05)(见表1)。
2.1.2 皮质下深部白质病变的单因素分析 两组患者的性别构成比、糖尿病史、吸烟史、TG、TCH、CRE差异无统计学意义。与D-WMLs无-轻度组相比,中-重度组患者年龄较大,高血压患病率较高,Cys-C、Hcy、hs-CRP水平较高,且组间差异具有统计学意义(见表2)。
2.2 脑白质病变影响因素的Logistic回归分析 P-WMLs患者中,以年龄、高血压病、TCH、Cys-c、Hcy、hs-CRP为自变量,P-WMLs为因变量(无-轻度组赋值为0;中-重度组赋值为1),建立二分类Logistic回归模型,结果显示,年龄、高血压、Cys-C为P-WMLs的独立危险因素。D-WMLs患者中,以年龄、高血压、Cys-c、Hcy、hs-CRP为自变量;D-WMLs不同分组为因变量(无-轻度组赋值为0;中-重度组赋值为1),行二分类Logist回归分析,结果显示,年龄、高血压病、Cys-c为D-WMLs的独立危险因素(见表3、表4)。
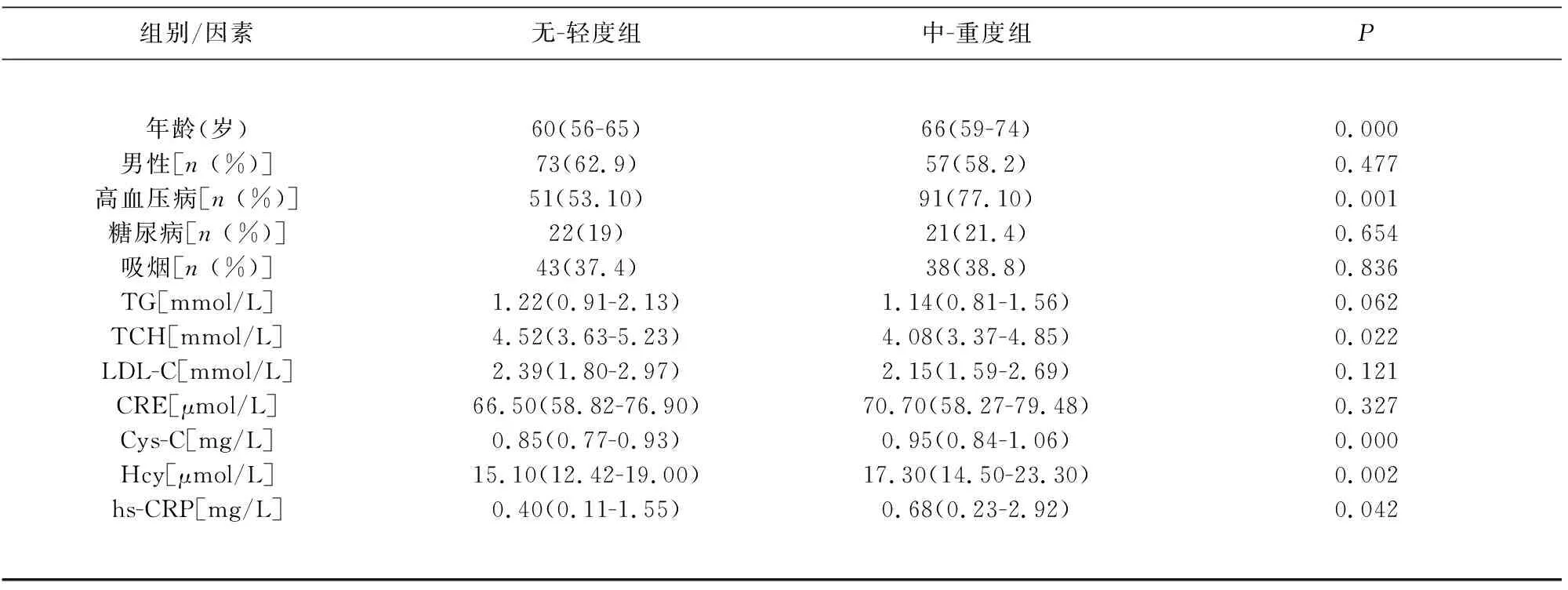
表1 不同P-WMLs病变程度之间的单因素比较

表2 不同D-WMLs病变程度之间的单因素比较
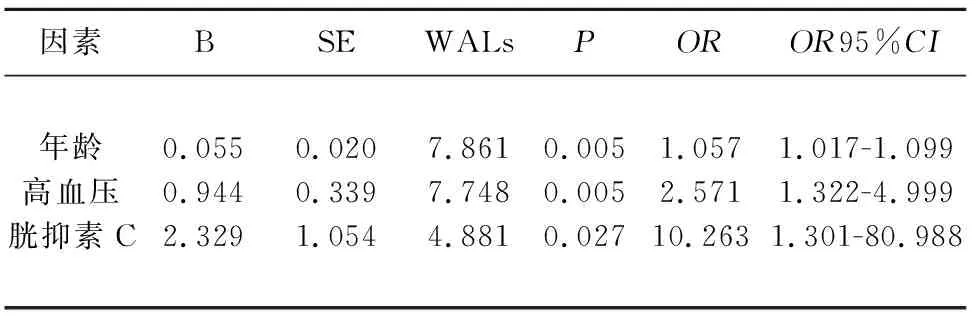
表3 P-WMLs的Logist回归分析

表4 D-WMLs的Logist回归分析
3 讨 论
本次研究中,单因素分析显示年龄、高血压、胱抑素C、TCH、hs-CRP、Hcy等均为脑白质病变发生的危险因素,将有统计学差异的因素纳入Logistic回归分析后发现,年龄、高血压、胱抑素C为脑白质病变的独立危险因素。其中年龄和高血压被大多数研究所证实[8],本研究结果同样支持年龄、高血压是脑白质病变的危险因素。胱抑素C与脑白质病变的关系目前仍有争议,Wada等[9]以日本社区604位老年人为研究对象,对血清胱抑素C水平、腔隙性脑梗死、脑白质病变以及受试者的MMSE评分的相关性进行研究,发现胱抑素C水平与腔隙性脑梗死和脑白质病变明显相关,且胱抑素C水平越高,腔隙性脑梗死的病灶数量越多,脑白质病变的程度越重,在调整相关血管危险因素水平后,胱抑素C水平与脑白质病变仍具有相关性,从而说明胱抑素C是脑白质病变的独立危险因素。而在Simon等[10]研究中,未得出除年龄、高血压之外的脑白质病变的危险因素。本研究结果支持体内升高的胱抑素C分别是脑室旁白质病变和深部白质病变的独立危险因素,但两者相关性的具体机制需要进一步探讨。
胱抑素C属于半胱氨酸蛋白酶家族,是半胱氨酸蛋白酶抑制剂,相对分子质量较低,约为13.3 kD,可由体内所有有核细胞分泌,并广泛分布于血液、唾液、脑脊液、精液等细胞外液中,其分泌恒定,不易受年龄、性别、饮食、感染、肌肉组织等影响,胱抑素C能自由经过肾小球滤过膜,在肾脏近曲小管完全被重吸收并分解代谢,不重新回到血液当中,且不被肾小管上皮细胞分泌至管腔内,其血清水平主要由肾小球滤过率决定,故其被认为是反应肾小球滤过率的理想标志物。
既往研究已经证实,肾功能的损伤是心血管的独立危险因素[11]。随着研究的深入,我们逐渐意识到肾功能损伤亦是脑血管病的危险因素。Ikram等人[12]以490例受试者为研究对象,通过MRI来评价腔隙性梗死、脑白质病变、皮质下萎缩等脑小血管疾病,并比较受试者的肾小球滤过率,结果发现肾功能损伤与脑小血管疾病具有相关性,其机制可能为肾小球和脑白质区域的血管存在相似性,两者均为终末小动脉,具有相似的解剖结构,两者血管阻力较低、均易受血流波动的影响[13],高血压等血管危险因素均可导致肾小球血管和脑小血管的脂肪玻璃样变性[13],所以,两者的病变可能存在共同的病理基础。而胱抑素C是反映肾小球滤过率的理想标志物,故其与脑白质病变亦存在相关性。本次研究结果中显示血肌酐在不同程度脑白质病变中无统计学差异,可能是由于本次研究对象均为50岁以上的老年患者,血肌酐受年龄影响较大,对反应肾功能的敏感性不如胱抑素C,故相对于血肌酐,胱抑素C与脑白质病变具有更好的相关性。近年来,胱抑素C的临床应用受到更多重视,因其具有多重生物活性,可参与机体内诸多生理病理过程。有研究显示胱抑素C参与了动脉硬化性血管疾病、心血管疾病等多种病理过程[14],既往有报道动脉粥样硬化是脑白质病变的危险因素[15],胱抑素C可能通过参与动脉粥样硬化而与脑白质病变具有相关性。其机制可能是在动脉粥样硬化形成过程中,血管壁外细胞基质的损伤与重构扮演重要角色,动脉粥样硬化组织中的胱抑素C在抑制组织蛋白酶对细胞外基质降解的过程中大量使用,因而细胞因子会刺激细胞产生并释放更多的胱抑素C入血液,使血液循环中的胱抑素C水平升高[16]。因此,我们推测胱抑素C与脑白质病变的相关性可能通过多种机制造成,正是基于此,胱抑素C可能成为反映脑白质病变的灵敏标志物。
综上所述,年龄、高血压、血清胱抑素C为脑白质病变的独立危险因素。对于脑白质病变患者,我们可通过其血清胱抑素C水平来判断其病变严重程度,积极预防治疗。对于高龄、高血压等脑白质病变高危患者,由于其缺乏特异性的临床表现,我们可监测其血清胱抑素C水平,提早进行干预,改善患者预后。另外,本次研究也存在很多局限性,比如样本量不够大,脑白质病变程度虽经专业神经内科医师进行判断,但由于所定标准并非十分精确,故存在一定的差异性。我们期待有更多的研究及更精确的衡量标准,进一步明确胱抑素C与脑白质病变的关系。
[参考文献]
[1]中华医学会神经病学分会.中国脑小血管病诊治共识[J].中华神经科杂志,2015,48(10):838-844.
[2]Welcome SE,Joanisse MF.Individual differences in white matter anatomy predict dissociable components of reading skill in adults[J].Neuroimage,2014,96(8):261-275.
[3]Holland PR,Searcy JL,Salvadores N,et al.Gliovascular disruption and cognitive deficits in a mouse model with features of small vessel disease[J].Journal of Cerebral Blood Flow & Metabolism Official Journal of the International Society of Cerebral Blood Flow & Metabolism,2015,35(6):1005.
[4]脑小血管病诊治专家共识组.脑小血管病的诊治专家共识[J].中华内科杂志,2013,52(10):893-896.
[5]中国高血压防治指南修订委员会.中国高血压防治指南2010[J].中国医学前沿杂志(电子版),2011,3(5):701-708.
[6]中华医学会糖尿病学分会.中国2型糖尿病防治指南[J].中华内分泌代谢杂志,2014,30(10):447-498.
[7]Mishra J,Mori K,Ma Q,et al.Neutrophil gelatinase-associated lipocalin:a novel early urinary biomarker for cisplatin nephrotoxicity[J].American Journal of Nephrology,2004,24(3):307-315.
[8]Meissner A.Hypertension and the brain:A risk factor for more than heart disease[J].Cerebrovascular Diseases,2016,42(3-4):255-262.
[9]Wada M,Nagasawa H,Kawanami T,et al.Cystatin C as an index of cerebral small vessel disease:results of a cross-sectional study in community-based Japanese elderly[J].European Journal of Neurology,2010,17(3):383-390.
[10]Simoni M,Rothwell PM,Mehta Z.POS03 validity of CT vs MR brain imaging in studies of risk factors for leukoaraiosis:a systemic review[J].Journal of Neurology Neurosurgery & Psychiatry,2010,81(81):e67-68.
[11]Go AS,Chertow GM,Fan D,et al.Chronic kidney disease and the risks of death,cardiovascular events,and hospitalization[J].The New England Journal of Medicine,2004,351(13):1296-1305.
[12]Ikram MA,Vernooij MW,Hofman A,et al.Kidney function is related to cerebral small vessel disease[J].Stroke,2008,39(1):55-61.
[13]O’Rourke MF,Safar ME.Relationship between aortic stiffening and microvascular disease in brain and kidney:cause and logic of therapy[J].Hypertension,2005,46(1):200.
[14]Salgado JV,Souza FL,Salgado BJ.How to understand the association between cystatin C levels and cardiovascular disease:Imbalance,counterbalance,or consequence[J].Journal of Cardiology,2013,62(6):331-335.
[15]Park E,Gallezot JD,Delgadillo A,et al.11C-PBR28 imaging in multiple sclerosis patients and healthy controls:test-retest reproducibility and focal visualization of active white matter areas[J].European Journal of Nuclear Medicine & Molecular Imaging,2015,42(7):1081-1092.
[16]Fei-fei,Shu-zheng.Relationship between plasma cathepsin S and cystatin C levels and coronary plaque morphology of mild to moderate lesions:an in vivo study using intravascular ultrasound[J].中华医学杂志(英文版),2009,122(23):2820.
