右美托咪定在Ⅰ型主动脉夹层患者行全弓置换手术后的镇静效果评估
2018-04-25吴路加童光罗林马涛王晓武张卫达
吴路加,童光,罗林,马涛,王晓武,张卫达
主动脉夹层是心胸外科领域最具风险的疾病之一,其中Ⅰ型主动脉夹层由于其发病位置的特殊以及手术方式的局限,易出现危及生命的并发症,如脑部功能损伤、急性呼吸功能不全等[1,2]。针对Ⅰ型主动脉夹层患者术中及术后脑部功能恢复,各类药物的应用及术中灌注方式的改进也层出不穷。虽然在各项技术上已经取得很大的进展,但全弓置换手术本身的复杂性仍然使大部分患者需要较长的呼吸机辅助时间,存在较高的神经系统并发症。右美托咪定是一类高选择性α2受体激动剂,通过负反馈作用抑制去甲肾上腺素释放,从而达到镇静的效果。其在常规心脏手术术后镇静方面已显示出较多的证据,但其在低温、低流量体外循环下行心脏手术中的应用研究极少。本文旨在评估右美托咪定在Ⅰ型主动脉夹层患者行全弓置换手术后的镇静疗效。
1 资料与方法
临床资料:回顾性分析2007年至2016年期间广州军区广州总医院心脏外科中心主动脉夹层弓部受累并行全弓置换的患者237例,男性199例(84.0%),平均年龄(48.79±12.65)岁。根据术后使用镇静药物的使用情况分为两组,右美托咪定组(n=126)和咪达唑仑组(n=111)。
手术方法:237例患者采用相同的麻醉方式且均行全弓置换以及象鼻支架腔内植入术,术中采用中低温、双侧低流量脑灌注。肝素化后,经右腋动脉、左颈总动脉、股动脉插入动脉泵管,经右心房插入静脉管,行体外循环。优先吻合人工血管与左颈总动脉,阻闭升主动脉,由冠状动脉直接冷灌停跳,待体温降至26℃~28℃时阻闭无名动脉、左锁骨下动脉,停股动脉循环,开始双侧低流量脑灌注。于无名动脉开口远端离断主动脉弓,置入象鼻支架,开口与主动脉壁吻合。取人工血管行升主动脉重建,远端与主动脉弓吻合。后在心脏跳动下分别行分叉血管与无名动脉、左锁骨下动脉吻合。
术后监护: 进入术后监护病房(ICU),予呼吸机辅助呼吸及心电监测,有创血压及中心静脉压监测。 右美托咪定组给予右美托咪定负荷剂量1 μg/kg缓慢推注,后以 0.2~0.7 μg/(kg·h)持续微量泵注入;咪达唑仑组给予以咪达唑仑0.05 μg/kg静脉推注,继以0.02~0.1 mg/(kg·h)持续微量泵注入。机械通气期间每1 小时进行一次镇静深度RAMSAY评分[3],每次增减右美托咪定0.1 μg/(kg·h)或咪达唑仑0.01 μg/(kg·h),将镇静深度RAMSAY评分维持在2~4分,每2小时进行疼痛评分(NRS)[4],当NRS评分>4分时,予阿片类药物镇痛。当浅快呼吸指数(RSBI)[5]值≤105 bpm/L时,为患者撤除呼吸机,停机超过2小时则可视为成功脱机,可予拔出气管插管,脱机后1、3、5日采用意识模糊评估法(CAM-ICU)[6]进行谵妄评估。
观察指标:(1)机械通气时间;(2)停药后唤醒时间;(3)ICU 停留时间;(4)RAMSAY 评分;(5)疼痛评分;(6)阿片类药物累计使用剂量;(7)平均动脉压下降;(8)心率下降;(9)血氧饱和度(SpO2)下降;(10)谵妄;(11)暂时性神经功能障碍(TND)及永久性神经功能障碍(PND)发生率。TND即患者出现一过性脑部功能损伤,一段时间后恢复;而PND则指在长时间内未能恢复的脑部功能损伤。本研究将TND与谵妄分开讨论。
统计学方法:采用SPSS19.0 统计软件进行统计处理。计量资料数据采用均数±标准差表示,组间比较采用t检验,计数资料(率)采用χ2检验及Fisher确切概率检验,P<0.05为差异有统计学意义。
2 结果
两组患者一般资料及术中资料的比较(表1):两组患者的一般资料及术中资料比较, 差异均无统计学意义(均 >0.05)。
两组患者术后各项检测指标的比较(表1):将两组患者的RAMSAY评分均控制在2~4分。与咪达唑仑组比较,右美托咪定组患者的机械通气时间、停药后唤醒时间、ICU停留时间均较短; NRS评分、阿片类药物累计使用量也较低,总住院时间也较短,差异均有统计学意义(P均<0.001)。两组患者术后肾脏代替治疗结果的比较差异无统计学意义(P>0.05)。
两组患者不良事件发生率的比较(表2):右美托咪定组患者的谵妄发生率及PND发生率均低于咪达唑仑组,差异有统计学意义(P<0.05);两组患者的其他不良事件的发生率差异均无统计学意义(P均>0.05)。
表1 两组患者临床资料比较[例(%),±s]
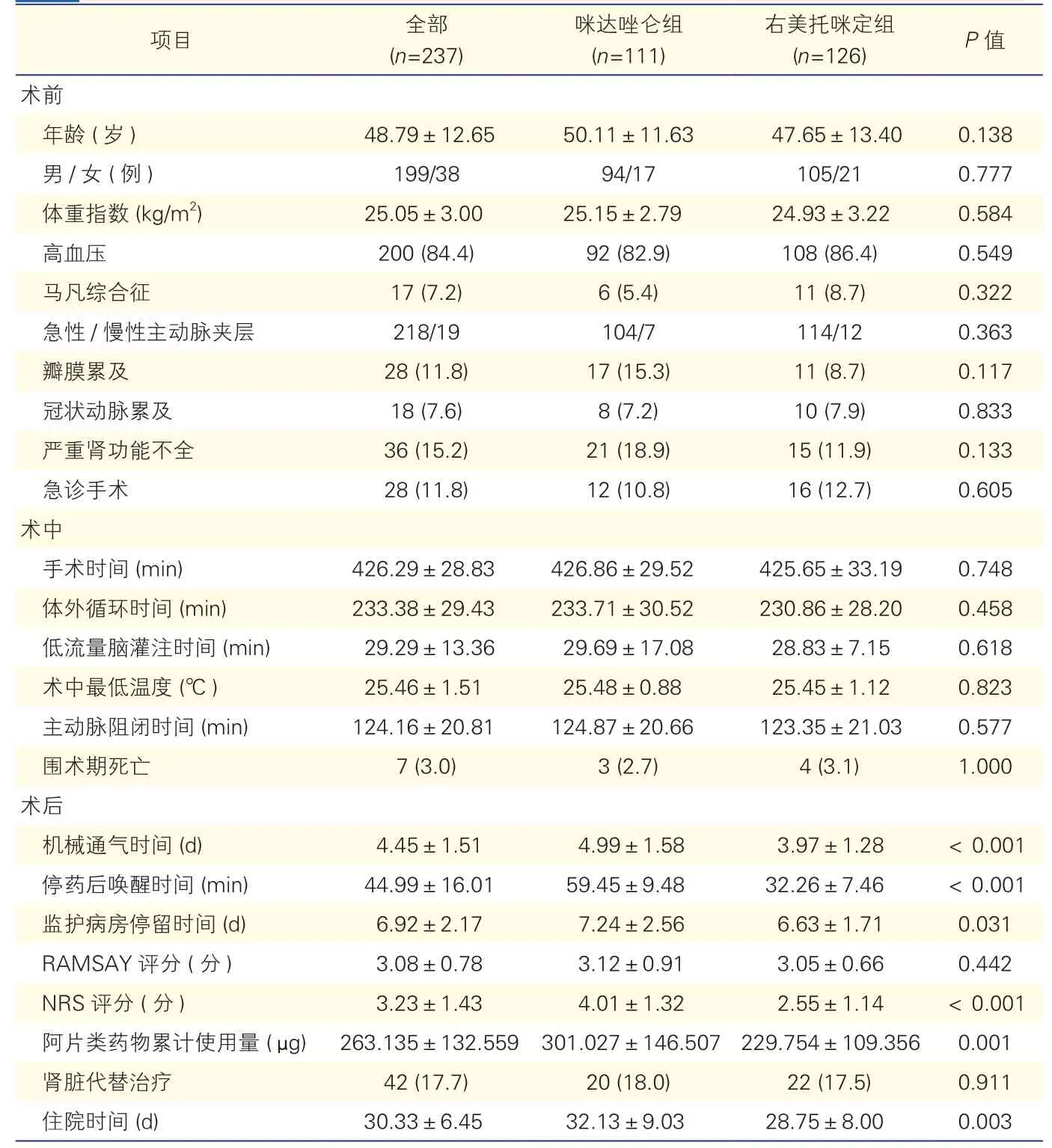
表1 两组患者临床资料比较[例(%),±s]
注:NRS:数字疼痛评分;RAMSA:镇静评分
?
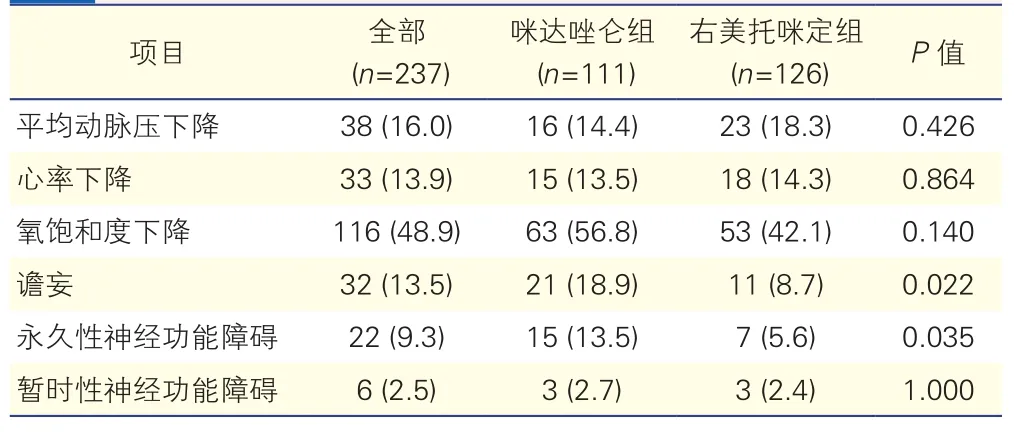
表2 两组患者不良事件发生率的比较[例(%)]
3 讨论
全弓置换手术作为心脏外科最为凶险的手术之一,即使得到及时有效的治疗住院死亡率仍然高达4.64%~26%,患者术后经常出现血流动力学不稳定,大量输血和二次开胸,也较常发生如急性心肌梗死、急性肾功能损伤、呼吸功能衰竭和神经功能不全等并发症[7]。多项研究显示延长的机械通气时间、住院时间及神经系统不良事件等都与全弓置换术后预后不良息息相关[8,9]。因此如何更有效的帮助患者恢复及缩短ICU停留时间,术后镇静是重要环节。
右美托咪定和咪达唑仑都广泛应用与心脏外科术后,右美托咪定是一类高选择性α2受体激动剂,具有镇静、镇痛和抗焦虑的作用,过度使用会导致血压降低以及心率减慢,而咪达唑仑则是作用于中枢神经系统的γ氨基丁酸(GABA)受体激动剂,使用过程中容易造成呼吸抑制及焦虑[10, 11]。
本研究右美托咪定组停药后唤醒时间更短,而咪达唑仑组近似右美托咪定组的两倍,这缘于右美托咪定产生的镇静效果与深度恢复睡眠(NREM)相似,都是通过激活下丘脑视前外侧核的神经元活动达到效果[12]。其产生类似自然睡眠的状态也减少了二级镇静的概率[13]。有效的镇静可减少使用呼吸机患者的人机对抗,减少呼吸机的使用时间。本研究显示: 右美托咪定组术后机械通气的时间明显短于咪达唑仑组[(3.97±1.28)d vs(4.99±1.58)d],右美托咪定可有效减少ICU患者的机械通气时间。这也是由于其不同于苯二氮卓类镇静药物,在镇静的同时保护了患者的自主呼吸[14],而咪达唑仑则通过作用于中枢神经系统以及颈动脉体的化学感受器中的γ氨基丁酸受体,降低其对低氧的敏感性,抑制其对低氧所做出的呼吸调节,从而导致了呼吸抑制[15]。在长时间机械通气的患者中,对比苯二氮卓类药物,右美托咪定能提供长期稳定的镇静效果,减少过度镇静的发生。
RAMSAY评分可有效评估患者术后的镇静效果,在维持相同镇静深度时(Ⅱ~Ⅳ级),右美托咪定的优势在于其具有一定的镇痛作用,在阿片类药物的累计使用量上, 右美托咪定组明显低于咪达唑仑组。这是由于α2受体激动剂可直接作用于脊髓背角的星形胶质细胞及小神经胶质细胞,抑制痛觉传入神经,起到镇痛作用[16]。
Lee等[17]的研究显示主动脉夹层术后发生神经系统并发症的概率在14.7%,而在A型夹层中的发生率更是高达21.8%。本研究中,发生神经系统不良事件的概率为25.3%。根据以往的报道,神经系统并发症的高发生率的可能原因是弓部血管的累及、血栓栓塞以及严重的低血压导致的脑缺血,而高龄、睡眠不足、代谢异常以及酒精和药物滥用则是导致谵妄的高危因素,且有研究指出,谵妄可导致住院时间延长,甚至增加死亡率[18,19]。咪达唑仑组患者在PND的发生率上要明显高于右美托咪定组,且在患者脱机后至出ICU期间每日对其进行的CAM-ICU评分中, 右美托咪定组的谵妄发生率明显低于咪达唑仑组(8.7% vs 18.9%),术后应激介导的炎症反应造成血脑屏障损伤,而高水平的促炎性细胞因子均可增加谵妄的发生率。右美托咪定可能通过减少术中及术后的炎性因子分泌,或抑制交感神经兴奋,减少糖皮质激素的释放从而减少海马体由于高糖皮质激素血症带来的损伤而减少谵妄的发生[20,21]。Peng等[22]关于机械通气患者并发术后谵妄的荟萃分析中也指出:咪达唑仑组在术后谵妄的发生风险上要高于右美托咪定组,可能是由于其影响了自主睡眠过程,致使中枢介导的乙酰胆碱能失活,且抑制基底前脑和海马体水平的中枢胆碱能毒蕈碱的传递,增加了谵妄事件的发生[23]。因右美托咪定具有抑制交感神经元兴奋作用,快速推注负荷量可能造成心率减慢、血压下降等反应[24],本中心ICU延长了负荷量的给药时间,上述现象发生较少。
综上所述,右美托咪定相较于苯二氮卓类药物而言,可有效减少呼吸机辅助时间、阿片类药物使用剂量,在PND发生率和谵妄发生率上右美托咪定组均低于咪达唑仑组。在经历过低温、低流量体外循环手术的打击之后,右美托咪定可减少患者的机械通气时间、且更利于患者术后的脑部功能恢复,并有效降低相关并发症的发生率。当然,本观点仍需要更多大样本及前瞻性研究的支持。在全弓置换患者的术后镇静治疗中,右美托咪定为临床医生提供了更多的选择。
[1] 王显悦, 董文鹏, 颜涛, 等. 依达拉奉联合乌司他丁对A型主动脉夹层全弓置换术患者的脑保护作用[J]. 中国循环杂志, 2017(3):266-269. DOI: 10. 3969/j. issn. 1000-3614. 2017. 03. 014.
[2] 吴怡锦, 范瑞新, 曾嵘, 等. A型主动脉夹层患者术后呼吸功能不全死亡的相关危险因素分析[J]. 中国循环杂志, 2014(9): 710-713.DOI: 10. 3969/j. issn. 1000-3614. 2014. 09. 014.
[3] van Dishoeck AM, van der Hooft T, Simoons ML, et al. Reliable assessment of sedation level in routine clinical practice by adding an instruction to the Ramsay scale[J]. Eur J Cardiovasc Nurs, 2009, 8(2):125-128. DOI: 10. 1016/j. ejcnurse. 2008. 10. 004.
[4] 谢海, 李艳, 吴多志, 等. 瞳孔直径变化对术后疼痛评估的价值[J].临床麻醉学杂志, 2016(2): 134-138.
[5] Yang KL, Tobin MJ. A prospective study of indexes predicting the outcome of trials of weaning from mechanical ventilation[J].N Engl J Med, 1991, 324(21): 1445-1450. DOI: 10. 1056/NEJM199105233242101.
[6] Barr J, Fraser GL, Puntillo K, et al. Clinical practice guidelines for the management of pain, agitation, and delirium in adult patients in the intensive care unit: executive summary[J]. Am J Health Syst Pharm,2013, 70(1): 53-58.
[7] Jin M, Ma WG, Liu S, et al. Predictors of prolonged mechanical ventilation in adults after acute type-a aortic dissection repair[J]. J Cardiothorac Vasc Anesth, 2017, 31(5): 1580-1587. DOI: 10. 1053/j.jvca. 2017. 03. 036.
[8] Reddy S L, Grayson AD, Griffiths EM, et al. Logistic risk model for prolonged ventilation after adult cardiac surgery[J]. Ann Thorac Surg,2007, 84(2): 528-536. DOI: 10. 1016/j. athoracsur. 2007. 04. 002.
[9] Cislaghi F, Condemi AM, Corona A. Predictors of prolonged mechanical ventilation in a cohort of 5123 cardiac surgical patients[J].Eur J Anaesthesiol, 2009, 26(5): 396-403. DOI: 10. 1097/EJA.0b013e3283232c69.
[10] Mo Y, Zimmermann AE. Role of dexmedetomidine for the prevention and treatment of delirium in intensive care unit patients[J]. Ann Pharmacother, 2013, 47(6): 869-876. DOI: 10. 1345/aph. 1AR708.
[11] Oshima H, Nakamura M, Watanabe O, et al. Dexmedetomidine provides less body motion and respiratory depression during sedation in double-balloon enteroscopy than midazolam[J]. SAGE Open Med,2017, 5: 2104801920. DOI: 10. 1177/2050312117729920.
[12] Zhang Z, Ferretti V, Guntan I, et al. Neuronal ensembles sufficient for recovery sleep and the sedative actions of alpha2 adrenergic agonists[J]. Nat Neurosci, 2015, 18(4): 553-561. DOI: 10. 1038/nn.3957.
[13] Hasegawa T, Oshima Y, Maruo A, et al. Dexmedetomidine in combination with midazolam after pediatric cardiac surgery[J].Asian Cardiovasc Thorac Ann, 2015, 23(7): 802-808. DOI: 10.1177/0218492315585644.
[14] Riker RR, Shehabi Y, Bokesch PM, et al. Dexmedetomidine vs midazolam for sedation of critically ill patients: a randomized trial[J].JAMA, 2009, 301(5): 489-499. DOI: 10. 1001/jama. 2009. 56.
[15] Kim C, Shvarev Y, Takeda S, et al. Midazolam depresses carotid body chemoreceptor activity[J]. Acta Anaesthesiol Scand, 2006, 50(2): 144-149. DOI: 10. 1111/j. 1399-6576. 2005. 00896. x.
[16] Degos V, Charpentier TL, Chhor V, et al. Neuroprotective effects of dexmedetomidine against glutamate agonist-induced neuronal cell death are related to increased astrocyte brain-derived neurotrophic factor expression[J]. Anesthesiology, 2013, 118(5): 1123-1132. DOI:10. 1097/ALN. 0b013e318286cf36.
[17] Lee SJ, Kim JH, Na CY, et al. Eleven years of experience with the neurologic complications in Korean patients with acute aortic dissection: a retrospective study[J]. BMC Neurol, 2013, 13: 46. DOI:10. 1186/1471-2377-13-46.
[18] Jiang X, Chen D, Lou Y, et al. Risk factors for postoperative delirium after spine surgery in middle- and old-aged patients[J]. Aging Clin Exp Res,2017, 29(5): 1039-1044. DOI: 10. 1007/s40520-016-0640-4.
[19] Bhattacharya B, Maung A, Barre K, et al. Postoperative delirium is associated with increased intensive care unit and hospital length of stays after liver transplantation[J]. J Surg Res, 2017, 207: 223-228.DOI: 10. 1016/j. jss. 2016. 08. 084.
[20] Sapolsky RM. Glucocorticoids and hippocampal atrophy in neuropsychiatric disorders[J]. Arch Gen Psychiatry, 2000, 57(10):925-935.
[21] Li Y, Yu ZX, Ji MS, et al. A pilot study of the use of dexmedetomidine for the control of delirium by reducing the serum concentrations of brain-derived neurotrophic factor, neuron-specific enolase, and S100B in polytrauma patients[J]. J Intensive Care Med, 2017, 1:885066617710643. DOI: 10. 1177/0885066617710643.
[22] Peng W, Shimin S, Hongli W, et al. Delirium risk of dexmedetomidine and midazolam in patients treated with postoperative mechanical ventilation: a meta-analysis[J]. Open Med (Wars), 2017, 12: 252-256.DOI: 10. 1515/med-2017-0036.
[23] Maldonado JR, Wysong A, van der Starre PJ, et al. Dexmedetomidine and the reduction of postoperative delirium after cardiac surgery[J]. Psychosomatics,2009, 50(3): 206-217. DOI: 10. 1176/appi. psy. 50. 3. 206.
[24] Kumar A, Sinha C, Kumar A, et al. The effect of intravenous dexmedetomidine compared to propofol on patients hemodynamics as a sedative in brachial plexus block: a comparative study[J]. Anesth Essays Res, 2017, 11(1): 201-205. DOI: 10.4103/0259-1162. 200236.
