间歇性导尿结合盆底肌训练治疗脊髓损伤后神经源性膀胱的疗效观察
2018-01-31关紫嫦莫怀飘余雪梅梁美珍刘桐桐刘光勇廖寅邦邓瑞燕
关紫嫦+莫怀飘+余雪梅+梁美珍+刘桐桐+刘光勇+廖寅邦+邓瑞燕
【摘要】 目的 观察对脊髓损伤(SCI)后神经源性膀胱(NB)患者采用间歇性导尿结合盆底肌训练治疗的疗效。方法 60例SCI后NB患者, 随机分成治疗组和对照组, 每组30例。治疗组采用間歇性导尿结合盆底肌训练, 对照组采用留置导尿结合盆底肌训练。观察两组患者的治疗效果。结果 治疗后, 治疗组自由尿流率、充盈时期膀胱压、排尿期同步压力流率均优于对照组, 差异具有统计学意义(P<0.05)。治疗组拔除尿管成功率为93.33%, 对照组为30.00%, 比较差异有统计学意义(P<0.01)。结论 对SCI后NB患者采用间歇性导尿结合盆底肌训练治疗, 可有效改善膀胱功能, 提高拔除尿管成功率。
【关键词】 间歇导尿;盆底肌训练;脊髓损伤;神经源性膀胱
DOI:10.14163/j.cnki.11-5547/r.2018.03.010
【Abstract】 Objective To observe the efficacy of intermittent catheterization combined with pelvic floor muscle training for the treatment of neurogenic bladder (NB) after spinal cord injury (SCI). Methods A total of 60 patients with NB after SCI were randomly divided into treatment group and control group, with 30 cases in each group. The treatment group received intermittent catheterization combined with pelvic floor muscle training, and the control group received indwelling catheterization combined with pelvic floor muscle training. The treatment effect in two groups was observed. Results After treatment, the treatment group had better flow rate of free urine, bladder pressure during filling period, and synchronous pressure flow rate during urination period than the control group, and the difference was statistically significant (P<0.05). The treatment group had success rate of catheter removal as 93.33%, which was 30.00% in the control group, and the difference was statistically significant (P<0.01). Conclusion Combination of intermittent catheterization and pelvic floor muscle training for NB patients after SCI can effectively improve the function of bladder and improve success rate of catheter removal.
【Key words】 Intermittent catheterization; Pelvic floor muscle training; Spinal cord injury; Neurogenic bladder
神经源性膀胱(neurogenic bladder, NB)为脊髓损伤(spinal cord injury, SCI)的临床常见合并症, 以尿失禁或尿潴留为主要表现, 是骨科及康复科治疗难题[1]。本研究通过对本院2016年4月~2017年4月收治的SCI后30例NB患者进行间歇性导尿结合盆底肌训练治疗, 取得较好效果, 现将结果报告如下。
1 资料与方法
1. 1 一般资料 选取本院2016年4月~2017年4月收治的60例SCI后NB患者, 纳入标准:均符合《脊髓损伤神经学分类国际标准》诊断;经CT或核磁共振成像(MRI)证实SCI;尿流动力学检查异常NB;病情稳定可接受康复训练。排除标准:无法完成康复训练;依从性差。将患者随机分成治疗组和对照组, 每组30例。治疗组中男17例, 女13例;病程0.5~1.5个月, 平均病程(0.7±0.3)个月;年龄49~72岁, 平均年龄(56.3±5.2)岁。对照组中男18例, 女12例;病程0.4~1.7个月, 平均病程(0.8±0.3)个月;年龄45~72岁, 平均(55.3±5.6)岁。两组患者年龄、性别、病程等一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1. 2 方法 ①饮水计划:清淡饮食, 规律饮水, 戒饮料与甜食, 三餐保证食物水分与饮水量为400 ml, 上午、下午各200 ml水
量, 晚餐后1 h饮水100 ml, 晚20:00后禁止饮水。②间歇性导尿:4~6次/d, <500 ml/次。当残余尿量<250 ml时可适当减少每日排尿量。当残余尿量<100 ml时, 应结合患者自身情况决定是否停止导尿。③盆底肌功能训练:又被称为Kegel锻炼, 即结合站、卧、立位, 自主收缩肛门与尿道口, 维持10 s, 20个/次, 训练>5次/d。④常规导尿:4 h放尿1次, 放尿量≤500 ml/次, 每3天更换引流袋1次, 并保持导尿管通畅。治疗组完成①、②、③, 对照组完成③、④。4周为1个疗程。endprint
1. 3 观察指标[2] 治疗后经尿动力学检查, 检查项目包括自由尿流率、充盈时期膀胱压、排尿期同步压力流率。完成全部治疗后拔除尿管, 统计拔除尿管后可完成自主排尿即拔除尿管成功患者数量, 计算拔除尿管成功率。
1. 4 统计学方法 采用 SPSS17.0统计学软件对数据进行统计分析。计量资料以均数± 标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2 检验。P<0.05表示差异具有统计学意义。
2 结果
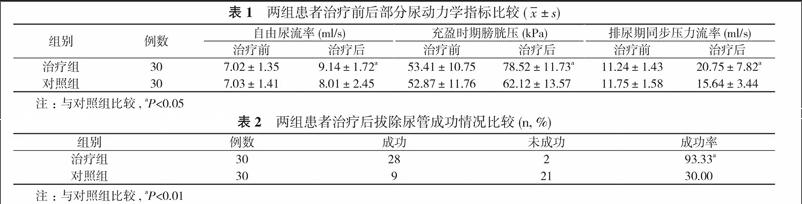
2. 1 两组患者治疗后部分尿动力学指标比较 治疗后, 治疗组自由尿流率、充盈时期膀胱压、排尿期同步压力流率均优于对照组, 差异具有统计学意义(P<0.05)。见表1。

2. 2 两组患者治疗后拔除尿管成功情况比较 治疗组拔除尿管成功率为93.33%, 对照组为30.00%, 比较差异有统计学意义(P<0.01)。见表2。


3 讨论
截瘫患者伤后25年病死率为五成之多, NB为死亡原因第一位, 主要由于膀胱功能受损, 无法完成自主排尿, 长期连接导尿管导致感染、肾积水等不良预后[3]。为提高患者生活能力与质量, 恢复NB患者膀胱功能为SCI患者康复重要项目, 主要训练方式为盆底肌训练, 临床少见有联合间歇性导尿者[4-7]。而尿流动力学检查可对膀胱尿道功能提供客观评价指标。间歇导尿可模拟正常膀胱充盈、排空状态, 使患者膀胱功能模拟正常人体膀胱功能, 恢复其充盈、排光能力, 结合盆底肌训练增强尿道括约肌的协调性, 强化盆底肌群及逼尿肌、尿道括约肌肌力与控制力[8, 9]。将两者有效结合的综合治疗使膀胱功能逐渐趋向生理状态, 达到自行排尿能力[5, 10]。从本研究中可明显看出, 治疗后, 治疗组自由尿流率、充盈时期膀胱压、排尿期同步压力流率均优于对照组, 差異具有统计学意义(P<0.05)。治疗组拔除尿管成功率为93.33%, 对照组为30.00%, 比较差异有统计学意义(P<0.01)。
综上所述, 对脊髓损伤后神经源性膀胱患者采用间歇性导尿结合盆底肌训练治疗, 可有效改善患者膀胱功能, 提高拔除尿管成功率, 效果理想, 具有临床普及、推广、使用价值。但本文研究样本量少, 仅针对本地区本院患者, 在入组患者选择上存在一定局限成分, 希望临床采用此资料, 扩大研究样本数量与地区, 以明确间歇导尿结合盆底肌训练对SCI后NB的治疗效果。
参考文献
[1] 冯小军, 吴建贤, 周云, 等. 脊髓损伤后神经源性膀胱康复治疗进展. 中国现代医生, 2013, 51(26):19-21.
[2] 张珂铭. 盆底肌生物反馈电刺激治疗脊髓损伤所致神经源性膀胱疗效的临床研究. 重庆医科大学, 2016.
[3] 杨凤翔, 王成秀, 李娜, 等. 脊髓损伤后神经源性膀胱的康复研究进展. 华西医学, 2015(2):389-392.
[4] 潘胜桂, 陆红, 刘忘萍, 等. 间歇导尿结合盆底肌训练对脊髓损伤病人神经源性膀胱的影响. 护理研究, 2016, 30(4):453-455.
[5] 马泽萍, 巫惠珍, 王友梅. 间歇性清洁导尿术在脊髓损伤病人中的临床应用. 护理研究, 2014, 28(4):454-455.
[6] 毕霞, 王雪强, 孙丹, 等. 盆底肌电刺激治疗脊髓损伤后神经源性膀胱的疗效观察. 中国康复医学杂志, 2011, 26(3):206-209.
[7] 赵海红, 曹效, 孙爱萍, 等. 肌电生物反馈训练治疗脊髓损伤后神经源性膀胱的疗效观察. 中华物理医学与康复杂志, 2014, 36(9):698-699.
[8] 李怡, 吴莹, 李雨峰, 等. 综合治疗脊髓损伤后神经源性膀胱功能障碍的疗效观察. 西部医学, 2012, 24(7):1311-1313.
[9] 章志超, 熊键, 王小云, 等. 电针配合盆底肌电生物反馈治疗对脊髓损伤后神经源性膀胱的疗效观察. 中国康复, 2017, 32(1):13-16.
[10] 伊仙琼, 朱文宗, 黄建平, 等. 艾灸结合间歇导尿治疗脊髓损伤神经源性膀胱的效果观察. 护理与康复, 2013, 12(12):1159-1161.
[收稿日期:2017-07-31]endprint
