370例女性继发性不孕症患者支原体感染分析
2018-01-11黄酉元王丽志黄晓燕卓惠燕孙朝晖李林海
黄酉元,王丽志,黄晓燕,卓惠燕,廖 扬,孙朝晖,李林海
370例女性继发性不孕症患者支原体感染分析
黄酉元,王丽志,黄晓燕,卓惠燕,廖 扬,孙朝晖,李林海
目的分析继发性不孕症女性支原体感染状况,为临床诊治提供参考。方法采用回顾性分析方法,选取解放军广州总医院生殖中心门诊就诊的继发性不孕症女性患者370例作为不孕组,将同期半年内自然受孕女性300例作为对照组。收集2组患者妇科检查数据及解脲支原体和人型支原体培养结果,对所有数据进行统计学分析。结果不孕组患者解脲支原体和人型支原体的阳性率分别为57.8%和7.6%,高于对照组(20.0%和1.7%)(P均<0.05);不孕组患者单项感染206例(55.7%),混合感染18例(4.9%);不孕组支原体阳性患者其输卵管堵塞、子宫内膜病变、盆腔粘连及流产史的发生率显著高于阴性者(P均<0.05)。结论继发性不孕症患者支原体感染率高,且支原体感染者盆腔输卵管病变发生率增高,提示支原体感染可能是继发性不孕症发病的重要因素之一,育龄妇女应加强支原体的筛查和治疗。
支原体;感染;继发性不孕症
继发性不孕是指女性以前有过妊娠,而后连续1年未避孕未孕。随着经济的发展和生活方式的变化,我国继发性不孕症患者人数呈现逐年上升的趋势[1-2]。根据2014年中国不孕不育高峰论坛报道的数据显示,我国女性不孕症患者数已达到育龄人口的14.5%[3],不孕不育已成为备受关注的社会问题。在众多造成不孕的因素中,以女性生殖道感染最为常见,生殖道微生态系统失稳,导致支原体、衣原体、真菌、阴道加德纳菌等优势生长引起感染,从而可使患者出现盆腔炎及输卵管炎等,其中以支原体感染最为常见,严重者常导致原发性不孕症,但其在继发性不孕症中的作用报道较少[4-7]。本文探讨了370例继发性不孕患者的致病因素,并分析支原体感染对继发性不孕症的临床意义,以期为不孕症患者的诊疗提供参考。
1 资料与方法
1.1 一般资料 选取2016年4月—2017年4月在解放军广州总医院生殖中心门诊就诊的继发性不孕症女性患者370例作为不孕组。不孕组患者,年龄为21~45岁,平均为(27.9±10.6)岁。该组患者均为育龄期妇女,月经和性生活基本正常,超过1年未孕,其配偶通过系列不孕检查均未发现异常。另选取同期来我院就诊后半年内成功自然受孕的女性300例作为对照组,年龄为21~40岁,平均为(27.6±9.3)岁。2组在年龄上具有可比性,差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 2组患者同时行妇科常规检查(阴道B超、卵巢功能和内分泌检查)、输卵管通水试验,并通过病例检索来找出可能导致继发性不孕的各种因素(如是否实施过妇科手术、流产史等)。
1.2.2 分泌物取样 用窥阴器将阴道口向外扩开,并用一次性棉签蘸取少量无菌生理盐水将宫颈外口处的全部分泌物擦净,然后用1支专用无菌棉拭子插进宫颈内10~20mm,慢慢旋转后,停留17 s,取出棉拭子放入带盖无菌试管内立即送检。
1.2.3 解脲支原体和人型支原体培养及药物敏感检测 采用珠海丽珠试剂股份有限公司试剂盒,按如下步骤进行检测。取出所需数量的冷冻干燥培养基并复溶,取复溶后的培养基50 μl加入C-空白孔中作阴性对照,然后将分泌物拭子插入到已复溶的培养基中旋转挤压数次,使拭子中标本渗入,弃拭子;分别取充分混匀了标本的培养基50 μl接种到试剂条其余检测孔中(C孔);然后在试剂条每孔中加入石蜡油,并盖上盖子;将剩余培养基连同试剂条一同置入37℃隔水恒温培养箱中培养,分别于24 h后观察解脲支原体(Ureaplasma urealyticum,Uu)、48 h后观察人型支原体(Mycoplasma hominis,Mh)的培养结果。结果判读:C-孔阴性时,试验有效,反之无效;C孔阴性,则报告为培养阴性;C孔阳性,则报告培养阳性,还须继续判读Uu/Uu及Mh/Mh分别≥104CCU结果的情况。
1.3 统计学处理 用SPSS 13.0软件对所得数据进行统计学分析,计量资料采用±s表示,2组比较用成组t检验(组间方差齐),组间计数资料率的比较采用四格表χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 2组患者不孕因素比较 不孕组患者的支原体感染、输卵管堵塞、盆腔粘连、子宫内膜异位症、流产史、排卵障碍和多囊卵巢综合征等发生率明显高于对照组,差异有统计学意义(P<0.05)。2组患者在子宫肌瘤、吸烟和酗酒等方面的发生率差异无统计学意义(P>0.05)(表1)。
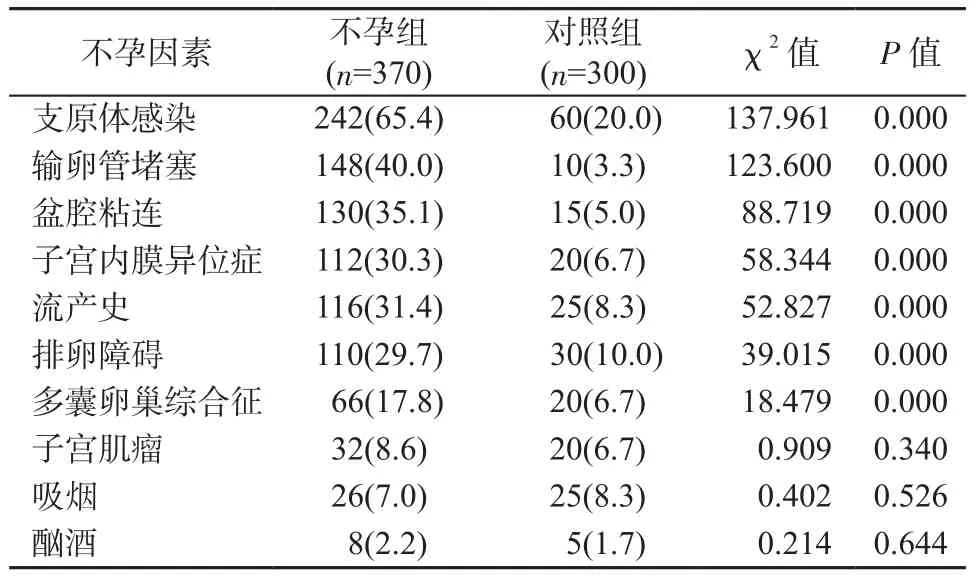
表1 不孕组与对照组患者不孕因素比较[例(%)]Table 1 Comparison of infertile factors between infertility group and control group[cases(%)]
2.2 2组患者Uu和Mh检测结果比较 不孕组患者Uu和Mh的阳性率分别为57.8%(214/370)和7.6%(28/370);对照组患者Uu和Mh的阳性率分别为20.0%(60/300)和1.7%(5/300),未检出单纯感染Mh病例。不孕组患者Uu和Mh阳性率均高于对照组,差异有统计学意义(P<0.05)(表2)。
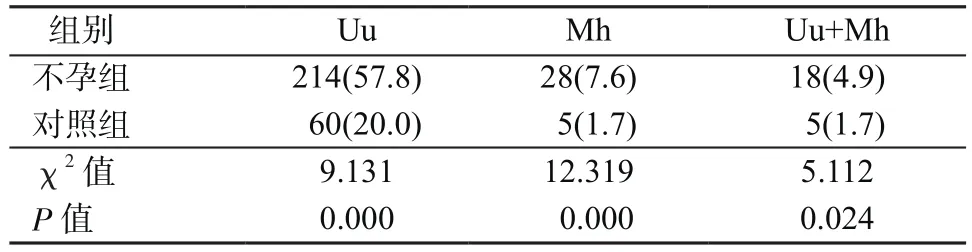
表2 不孕组和对照组Uu和Mh阳性检测结果[例(%)]Table 2 Positive results of Uu and Mh test in infertility group and control group[cases(%)]
2.3 不孕组支原体感染与其他不孕原因的分析 不孕组支原体阳性患者其输卵管堵塞、子宫内膜病变、盆腔粘连及流产史的发生率显著高于阴性者(P均<0.05)(表3)。患者单项感染(Uu/Mh阳性)206例(55.7%),混合感染(Uu+Mh阳性)18例(4.9%),单项感染者与混合感染患者输卵管堵塞、子宫内膜病变、盆腔粘连及流产史的发生率差异无统计学意义(P均>0.05)(表4)。

表3 不孕组支原体阴性与阳性患者流产史、输卵管堵塞、子宫内膜病变、盆腔粘连发生率比较[例(%)]Table 3 Comparison of abortion history,tubal blockage,endometrial lesions,pelvic adhesion rates between mycoplasma negative and positive patients in infertility group[cases(%)]
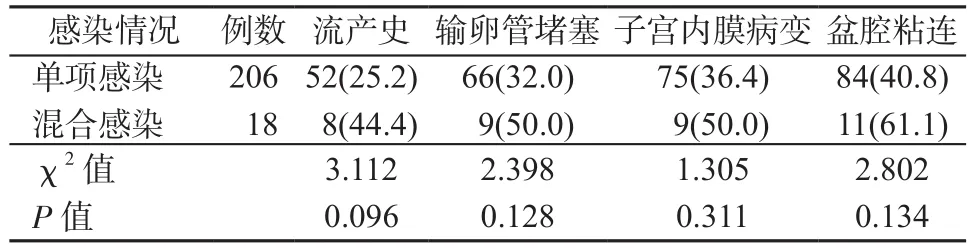
表4 不孕组单项感染与混合感染患者流产史、输卵管堵塞、子宫内膜病变、盆腔粘连发生率比较[例(%)]Table 4 Comparison of abortion history,tubal blockage,endometrial lesions,pelvic adhesion rates between single infection and mixed infection patients in infertility group[cases(%)]
3 讨 论
支原体大小处在病毒与细菌之间,属于原核细胞型(不具备细胞壁)微生物[8]。支原体是女性生殖道最常检出的病原微生物,不但可导致输卵管炎、盆腔炎以及阴道炎,甚至还能导致宫颈炎和不孕等。Murtha等[5]发现62.7%的女性支原体感染者无任何临床症状,这导致支原体感染容易被忽视,从而延误治疗或者不治疗,继而导致生殖道感染和不孕等严重后果。
本研究中不孕组患者Uu和Mh的阳性率(57.8%和7.6%)明显高于对照组(20.0%和1.7%),差异有统计学意义(P均<0.05)。国内近年同类型研究中Uu的检出率为30.6%~63.2%[4,9],本研究结果与之相近。据报道,Mh的检出率在9.09%~16.80%之间[10],而我院近一年的检出率相对偏低,这可能与检测例数少有关。先前的流行病学调查及本研究结果均表明Uu是女性继发性不孕症的主要致病支原体。不孕组患者中单项感染为206例(55.7%),混合感染18例(4.9%),并且随着支原体感染种类的增加,患者的输卵管堵塞、子宫内膜病变、盆腔粘连及流产史的发生率并无明显差异,这可能有两方面的原因:一是根据流行病学调查显示,Uu是女性继发性不孕症发生的主要致病支原体;二是与研究纳入的检测例数偏少有关,导致近一年的混合感染检出率偏低,下一步应增加检测例数。
人工流产可导致宫颈口长时间暴露,降低宫颈的屏障作用,继而使宫颈容易受到病原菌的逆行感染[11-12]。同时宫腔操作可造成女性子宫内膜受损和宫颈粘液栓被破坏,严重的可导致盆腔输卵管病变,从而导致不孕[11,13-14]。本研究观察的370例继发性不孕女性中,支原体阳性患者流产史的发生率高于阴性者,提示流产可能增加了支原体感染的机会,且支原体感染者中输卵管堵塞、盆腔粘连、子宫内膜病变的发生率也高于阴性患者,提示宫颈支原体可能上行感染引起盆腔输卵管病变,是支原体感染导致继发性不孕的可能途径。
临床上有多种因素可引起女性出现继发性不孕症,下生殖器炎症是其中重要因素之一[15],其中支原体感染因其可能无临床症状而最容易被忽视,因此,育龄妇女应做好产前检查,尽可能避免计划外怀孕和人工流产,并加强支原体及相关病原微生物的筛查和治疗。
[1]邓超干,叶萍,卢文深,等.继发性不孕症389例病因分析[J].广东医学,2012,33(5):614-616.
[2]张树永,刘振红,庞君丽,等.泌尿生殖道支原体感染特点及耐药趋势[J].传染病信息,2015,28(3):152-154,159.
[3]刘春杰,童书青.继发性不孕的病因分析[J].中国妇幼保健,2012,27(9):1438-1439.
[4]沈秀珍,李兰芳.女性生殖道支原体、衣原体及淋球菌感染与不孕症的相关性分析[J].中国妇幼保健,2016,31(6):1236-1237.
[5]Murtha AP,Edwards JM.The role of mycoplasma and ureaplasma in adverse pregnancy outcomes[J].Obstet Gynecol Clin North Am,2014,41(4):615-627.
[6]周燕,邓耀.316例不孕症妇女解脲支原体和沙眼衣原体检测结果分析[J].国际检验医学杂志,2014,35(4):437-438.
[7]Capoccia R,Greub G,Baud D.Ureaplasma urealyticum,mycoplasma hominis and adverse pregnancy outcomes[J].Curr Opin Infect Dis,2013,26(3):231-240.
[8]张有忠.泌尿生殖道支原体和脲支原体感染及耐药性分析[J].中华医院感染学杂志,2010,20(16):2527-2528.
[9]李艳红.泌尿生殖道支原体属感染现状及耐药性检测[J].中华医院感染学杂志,2010,20(9):1341-1342.
[10]岑福柱.不同种属支原体感染与女性继发性不孕相关性临床分析[D].南宁:广西医科大学,2009.
[11]于合珍.检测不孕症妇女宫颈分泌物、盆腔液解脲支原体和沙眼衣原体的临床意义[J].中国妇幼保健,2012,27(16):2499-2501.
[12]程梦婕,丁玎.生殖道沙眼衣原体和解脲支原体感染与自然流产的临床探讨[J].中国妇幼保健,2011,26(5):703-704.
[13]裴玲玲.支原体感染致输卵管性不孕的腹腔镜下病变特点[D].大连:大连医科大学,2016.
[14]江小蓉.积水输卵管的形态结构及其相关不孕症的诊疗应用探讨[D].广州:南方医科大学,2012.
[15]魏宏,庞秋梅.妊娠期抗病毒治疗阻断HBV母婴传播研究进展[J].传染病信息,2016,29(2):73-76.
Analysis of mycoplasma infection in 370 female patients with secondary infertility
HUANG You-yuan,WANG Li-zhi,HUANG Xiao-yan,ZHUO Hui-yan,LIAO Yang,SUN Zhao-hui,LI Lin-hai*
Department of Laboratory Medicine,Guangzhou General Hospital of PLA,501010,China
Huang You-yuan and Wang Li-zhi are the first authors who contributed equally to the article
*Corresponding author,E-mail:mature303@126.com
ObjectiveTo analyze the role of mycoplasma infection in female patients with secondary infertility,and provide reference for clinical diagnosis and treatment.MethodsBy using retrospective analysis,370 female patients with secondary infertility were selected from Reproductive Center of General Hospital of Guangzhou Military Command of PLA,as infertility group,while 300 natural pregnant women served as the control group.Gynecological examination data,results ofUreaplasma urealyticum(Uu) andMycoplasma hominis(Mh) infection were collected and analyzed statistically.ResultsThe incidence of tubal obstruction,pelvic adhesion,endometrial lesions and abortion were significantly higher in the infertility group than those in the control group (P<0.05).The positive rates of Uu and Mh were 57.8% and 7.6% in the infertility group,which were significantly higher than those in the control group (20.0%,1.7%)(P<0.05).There were 206 cases (55.7%) with single infection and 18 cases (4.9%) with mixed infection in the infertility group.The incidence of fallopian tubal blockage,endometrial lesions,pelvic adhesion and abortion history in infertile patients with mycoplasma infection were significantly higher than those in uninfected patients (P<0.05).ConclusionsSecondary infertility patients have a high prevalence of mycoplasma,and mycoplasma infected patients are associated with an increased incidence of pelvic fallopian tube lesions,suggesting that mycoplasma infection is a possible key factors leading to secondary infertility.Women of childbearing age should strengthen mycoplasma screening and treatment.
mycoplasma; infection; secondary infertility
R711.6;R375
A
1007-8134(2017)06-0365-03
10.3969/j.issn.1007-8134.2017.06.013
广州市产学研协同创新重大专项(201604040003)
501010,解放军广州总医院检验科(黄酉元、王丽志、黄晓燕、卓惠燕、廖扬、孙朝晖、李林海)
前两位作者对本文有同等贡献,均为第一作者
李林海,E-mail:mature303@126.com
(2017-09-07 收稿 2017-12-05 修回)
(本文编辑 闫晶晶)
