重症监护病房患者发生谵妄危险因素的Meta分析
2017-09-08郑春艳张欢欢杨玉金
郑春艳,张欢欢,杨玉金,王 苹
(南昌大学a.第二附属医院血管外科; b.研究生院医学部2015级; c.研究生院医学部2016级,南昌 330006)
重症监护病房患者发生谵妄危险因素的Meta分析
郑春艳a,张欢欢b,杨玉金a,王 苹c
(南昌大学a.第二附属医院血管外科; b.研究生院医学部2015级; c.研究生院医学部2016级,南昌 330006)
目的 通过Meta分析探讨重症监护病房(ICU)患者发生谵妄的危险因素。方法 检索中文、英文数据库,检索时限从建库至2016年,英文检索词ICU OR intensive care unit,delirium,risk factors”,中文检索词“ICU或者重症监护病房/谵妄/危险因素”,应用滚雪球的方法对纳入的文献进行筛选,对纳入的参考文献采用RevMan5.0分析软件对资料进行Meta分析。结果 纳入文献19篇,谵妄患者1342例,非谵妄患者8005例,共纳入危险因素96个。经Meta分析,年龄、受教育水平、吸烟、酗酒、急性生理和慢性健康评分(APACHE Ⅱ)≥16分、慢性阻塞性肺疾病(COPD)、高血糖、心血管疾病、心律失常、低氧血症、高血压、感染、机械通气、镇静药、止痛剂、血肌酐水平、电解质紊乱和留置ICU时间等为谵妄的独立危险因素。结论 高龄、缺氧、感染、APACHE Ⅱ≥16、机械通气、镇静止痛剂、留置ICU时间是ICU患者发生谵妄的独立危险因素,目前ICU患者发生谵妄的其他危险因素研究证据尚不足,仍需更大量高质量的研究进行分析。
重症监护病房; 谵妄; 危险因素; Meta分析
谵妄是一种注意力不集中、意识紊乱和认知功能病态改变的急性障碍[1]。谵妄常发生在重症监护病房(ICU)的危重患者,是延长住院时间、增加死亡率和成本的一个主要危险因素[2]。Van Rompaey等[3]报道ICU谵妄的发生率为11%~87%,Pisani等[4]依靠患者数量和谵妄的筛选工具发现ICU谵妄的发生率为50%~87%,增加了谵妄患者非计划性拔管、脱机困难、创伤后应激障碍(PTSD)和死亡率等不良事件的危险性,严重影响患者的生活质量。有研究[5]报道ICU谵妄的死亡率为23.5%。目前患者谵妄除了药物治疗,尚无十分有效的治疗方法,但通过药物治疗后75.7%的患者在出院时仍然存在部分或全部的认知障碍,导致患者的生活质量低下[6]。ICU谵妄与机械通气、留置ICU时间、患者自身因素、疾病严重程度、治疗因素、心理和其他疾病等因素有关[1,3]。因此有效地预防ICU谵妄,明确谵妄危险因素是至关重要的。本研究通过对国内外公开发表的有关ICU谵妄的危险因素文献进行Meta分析,以便为临床有效、早期预防ICU患者谵妄提供科学的依据。
1 资料与方法
1.1 文献纳入与排除标准
纳入标准:1)研究对象为各ICU患者,年龄≥18岁,ICU住院时间≥24 h,病种不限,研究内容为谵妄的危险因素;2)研究文献为原始文献,中英文文献发表时间为1980至今;3)研究文献至少含有一种危险因素;4)研究类型为队列研究、回顾性研究、RCT的研究;5)采用1项或者1项以上ICU谵妄症状的诊断工具或者评估工具。排出标准:1)严重痴呆和有精神疾病的患者的文献;2)来源不清,未提供明确诊断或者评估工具的文献;3)研究文献为横断面研究、病例报道;4)没有ICU非谵妄患者做为对照组得文献;5)研究在入住ICU前已经被诊断为谵妄。
1.2 检索策略
计算机检索中英文数据库:MEBASE、Web of knowledge、The Cochrane Library、PubMed、中国知网数据库、万方数据库、中国期刊全文数据库、维普中文科技期刊数据库、中国生物医学文献数据库。检索时限从建库至2016年,英文检索词ICU OR intensive care unit,delirium,risk factors”,中文检索词“ICU或者重症监护病房/谵妄/危险因素”,应用滚雪球的方法对纳入的文献进行筛选,注意灰色文献。
1.3 文献资料筛选
由两名研究者按照纳入与排除标准独立筛选文献、提取数据并交叉核对。若遇到分歧与第三方讨论解决。提取资料包括:作者、年份、ICU类型、纳入排除标准、样本量、危险因素、谵妄的发生率、评价和诊断工具及标准,必要时联系原作者进一步获取相关研究信息。
1.4 文献质量评价
纳入研究的方法学质量评价参考Cochrane系统评价手册5.0版。文献质量评价包括以下4方面:1)研究对象、危险因素是否正确;2)是否采用RCT,是否采用分配隐藏,隐藏方案是否充分;3)是否采用盲法;4)偏倚是否控制得当。每篇由2名评价者进行评价。
1.5 统计学方法
采用RevMan5.3统计软件对文献进行Meta分析,对研究资料进行异质性检验,若异质性检验P>0.1,I2≤60%,研究间具有同质性,选择固定效应模型计算合并量,如果不同质则采用随机效应模型计算合并量。二分类变量采用比值比(OR)作为效应量指标,计量资料采用标准化均数差(MD)。对所获得的研究结果进行敏感性分析,采用漏斗图检测发表偏倚。谵妄组为试验组,非谵妄组为对照组,对其相关危险因素进行Meta分析。
2 结果
2.1 文献检索结果
通过计算机文献数据库初检获得ICU危险因素497篇文献(中文74篇,英文433篇),排除不符合纳入排除标准和文献质量较低的文献462篇,35篇文献进一步筛选,排除16篇最终纳入19篇,其中中文7篇、英文12篇。
2.2 纳入文献特征
纳入19篇文献中,13篇前瞻性研究,6篇回顾性研究,研究文献样本量为67~4450例,共计9347例,谵妄患者为1342例,发表时间为2008—2016年,研究样本均来自ICU,其中9篇为综合ICU,3篇来自心脏ICU,1篇骨科ICU,2篇CCU,2篇外科ICU,1篇创伤ICU,1篇急诊,共3种评估及诊断工具。纳入研究危险因素谵妄发生率为3.6%~57.8%。
2.3 文献质量
文献的研究对象、谵妄的危险因素正确,偏倚控制得当。文献质量较低者可根据文献质量进行剔除。19篇纳入文献基本情况见表1。
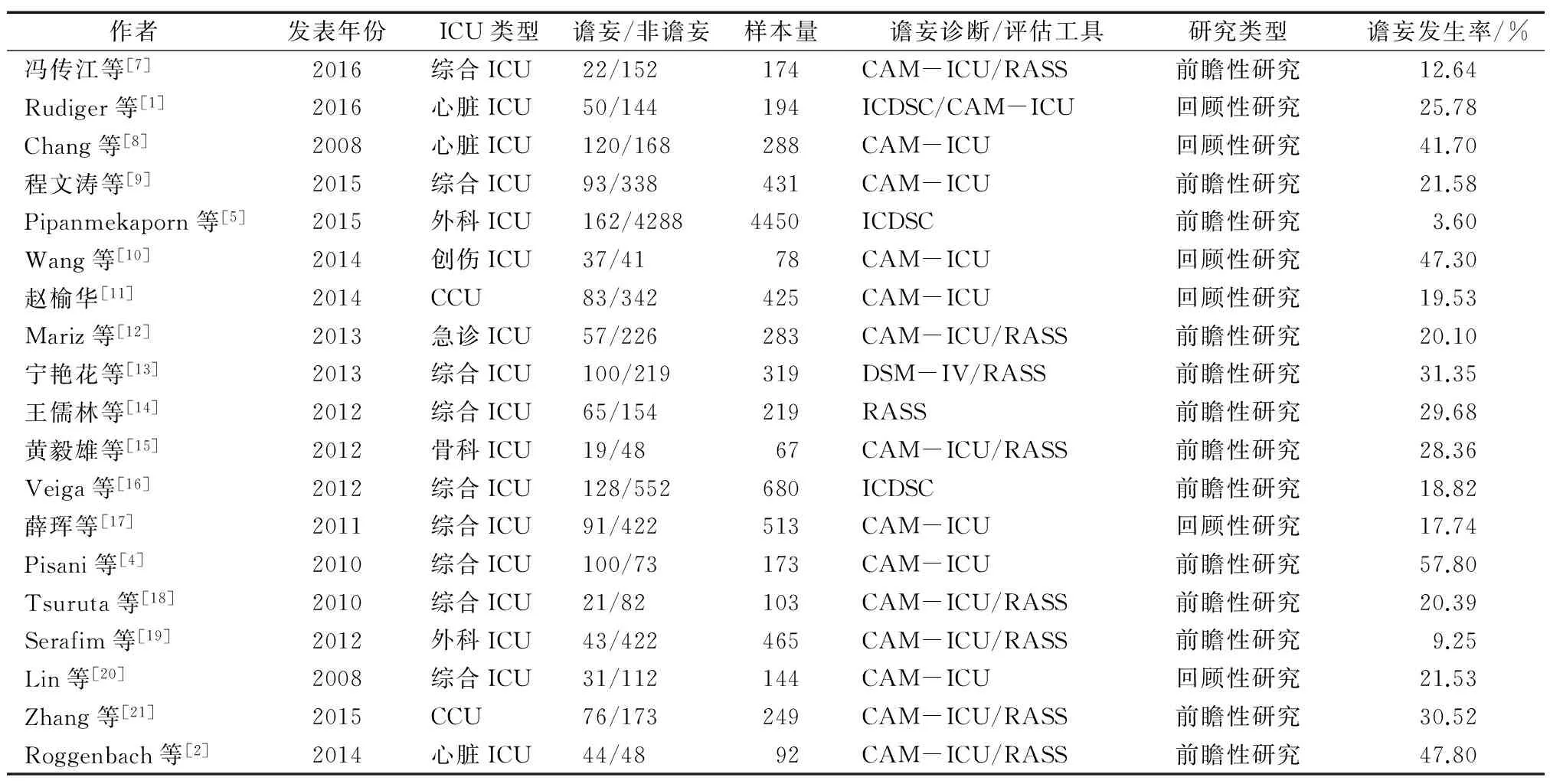
表1 19篇纳入文献基本情况
2.4 谵妄危险因素
19篇纳入文献共有危险因素96个,其中3篇文献报道26个危险因素,3篇文献报道28个及以上危险因素。
2.4.1 患者因素
研究设计患者因素包括:年龄、性别、受教育情况、烟酒嗜好等。Meta分析结果显示:年龄、受教育水平、吸烟及酗酒是ICU患者谵妄的独立危险因素(图1—4),性别不是ICU患者谵妄的危险因素(图5)。

图1 年龄与谵妄的关系

图2 受教育水平和谵妄的关系

图3 吸烟与谵妄的关系

图4 酗酒与谵妄的关系

图5 性别与谵妄的关系
2.4.2 疾病因素
疾病严重程度测量工具应用急性生理和慢性健康评分Ⅱ(APACHE Ⅱ)得分表示,评分越高病情越重[10]。经Meta分析结果显示:感染、APACHE Ⅱ得分、慢性阻塞性肺疾病(COPD)、高血糖、心血管疾病、肾功能不全、心律失常、低氧血症、高血压等为ICU患者谵妄的独立危险因素(图6—14)。贫血、睡眠障碍、急诊外科手术、手术并发症、低蛋白血症等仅有单项研究中报道为ICU患者谵妄的危险因素。
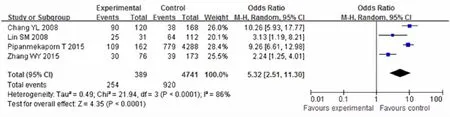
图6 感染与谵妄的关系

图7 APACHE Ⅱ得分与谵妄的关系

图8 COPD与谵妄的关系
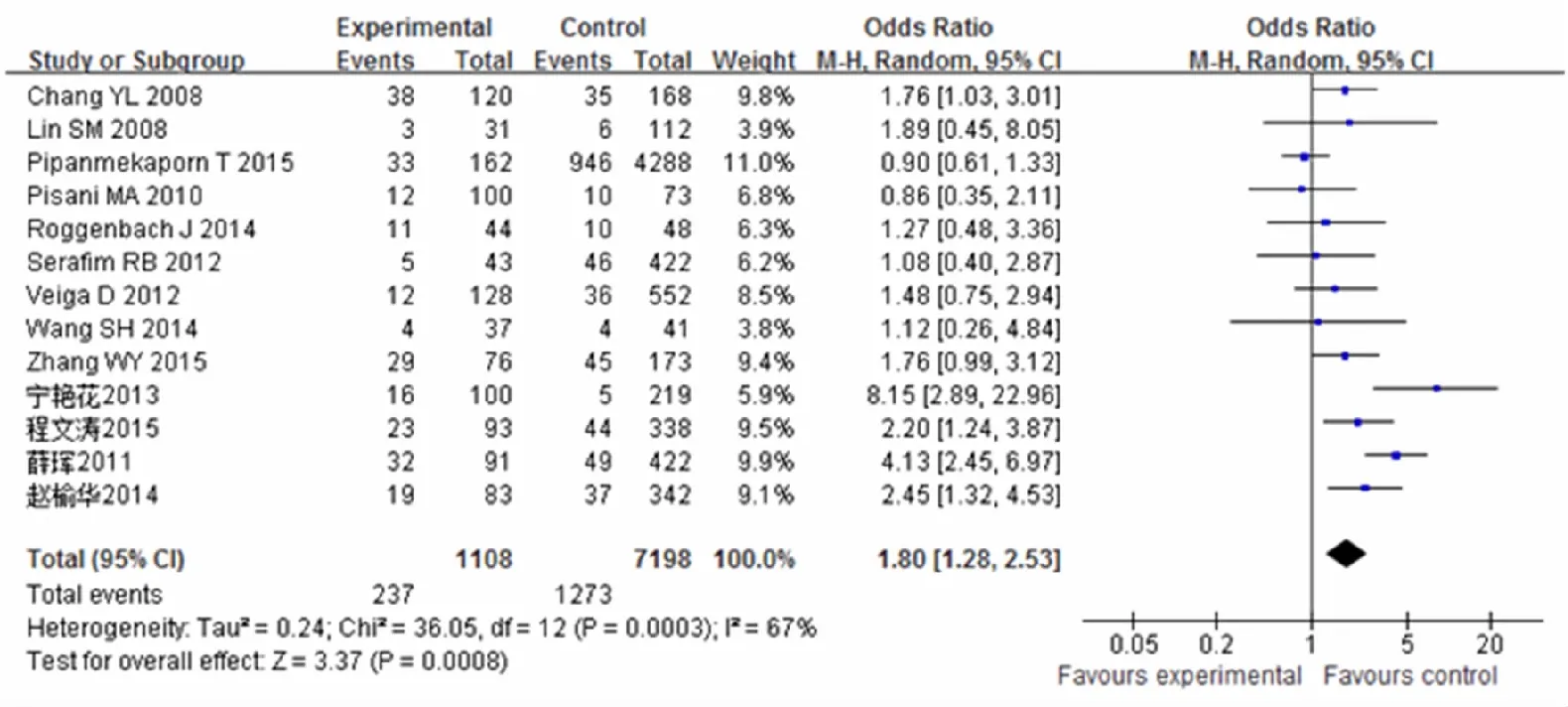
图9 高血糖与谵妄的关系
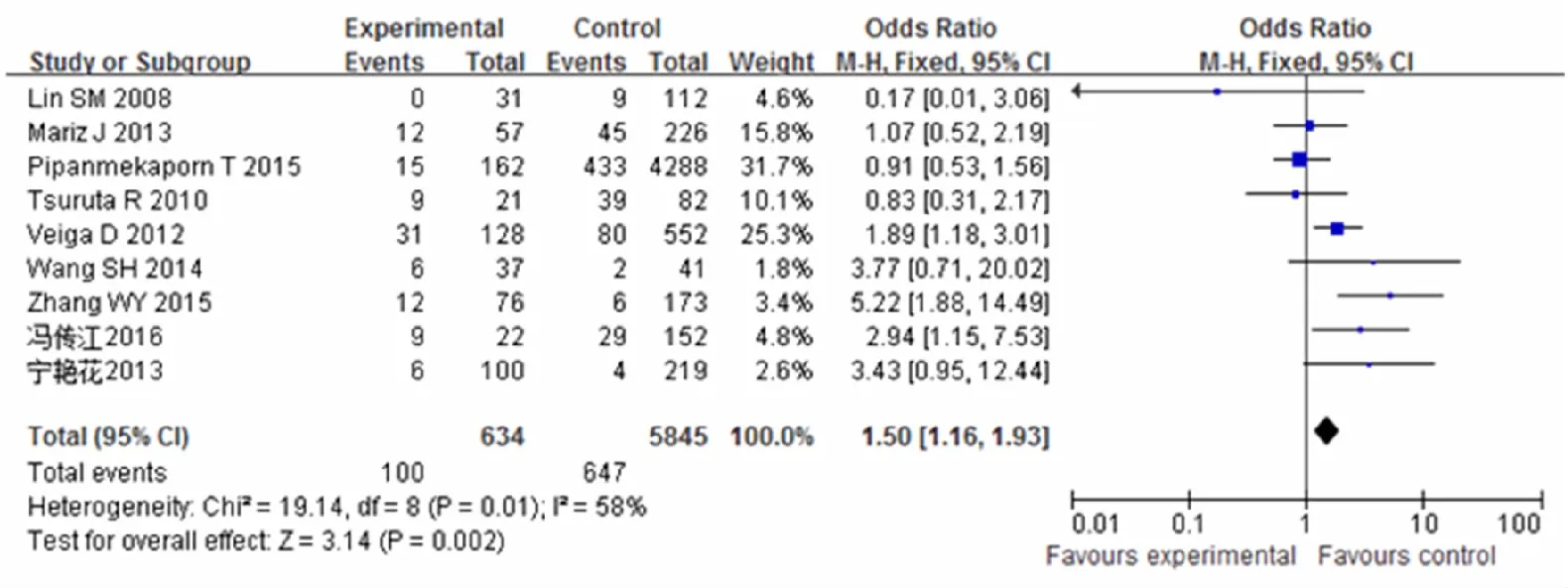
图10 心血管疾病与谵妄的关系

图11 肾功能不全与谵妄的关系

图12 心律失常与谵妄的关系

图13 低氧血症与谵妄的关系

图14 高血压与谵妄的关系
2.4.3 治疗因素
ICU的治疗因素包括:机械通气、镇静剂与镇痛剂的使用、电解质紊乱、糖皮质激素的使用、低氧血症等。Meta分析显示:机械通气、镇静止痛剂的使用、电解质紊乱、糖皮质激素的使用、住院时间及失血>1 L为谵妄的独立危险因素(图15—20)。本研究对镇静止痛剂的使用合并分析结果显示:镇静剂和止痛剂的使用,导致ICU患者发生谵妄的风险增加3.75和2.78倍。仅有单篇报道生化指标、胸腹部手术、心脏手术、糖皮质激素使用、强心药物的使用等为ICU谵妄的危险因素。

图15 机械通气与谵妄的关系
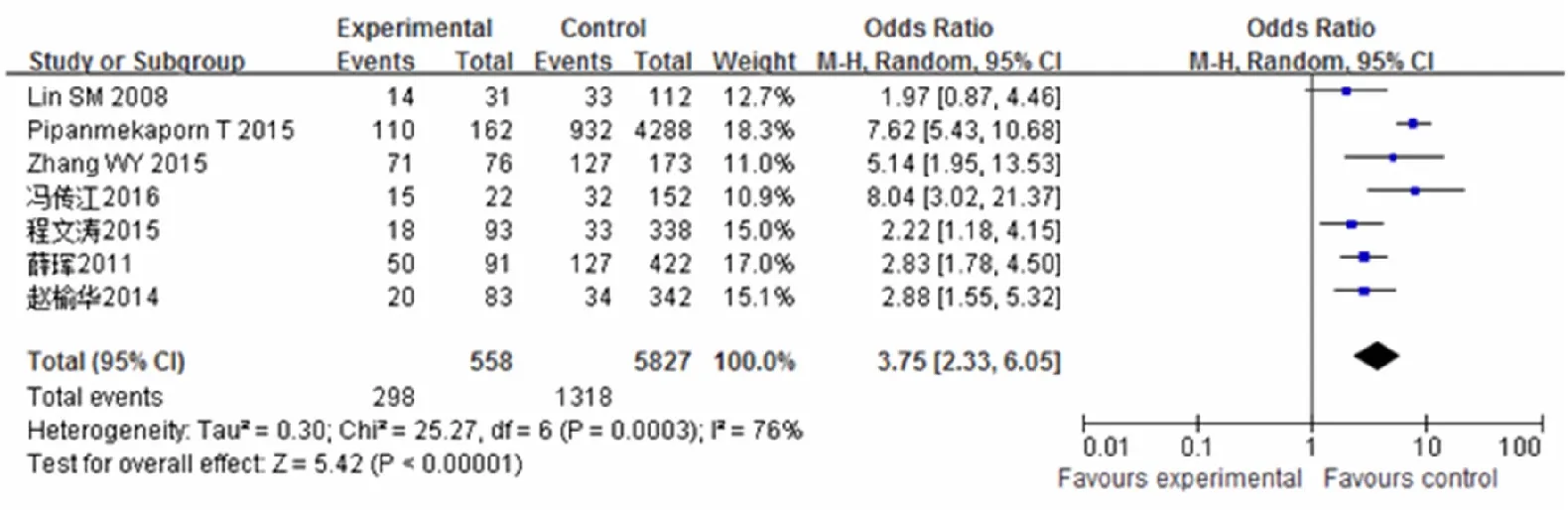
图16 镇静剂与谵妄的关系

图17 止痛剂与谵妄的关系

图18 电解质紊乱与谵妄的关系

图19 ICU住院时间与谵妄的关系
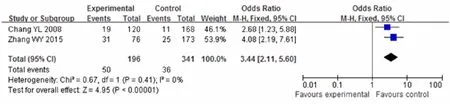
图20 失血>1 L与谵妄的关系
3 讨论
3.1 患者因素
高龄是谵妄的高危因素已得到共识,本研究也得出相同的结果。随着年龄的增长,一方面神经功能退化,中枢神经递质发生改变,神经细胞凋亡增多,脑组织及血流退行性改变,大脑功能降低,另一方面,老年人本身具有脑血流量减少,对缺氧敏感性等特点[22]。因此,随着年龄的增长在ICU中更容易发生谵妄。本研究纳入的文献中有9篇报告了年龄与ICU谵妄的关系,分析结果提示年龄是ICU谵妄的独立危险因素[OR=4.23,95%CI(3.13,5.33)],这与宁艳花等[13]研究的结果相反。Bilge等[23]报道ICU≥65岁患者谵妄的发生率为63.04%。Pisani等[4]报道老年患者更易发生谵妄,其持续时间较长。本研究对纳入的15篇文献进行Meta分析,合并结果显示性别不是ICU患者谵妄的危险因素,仍需要大量高质量的队列性研究进行分析。本研究对纳入的文献进行分析,其合并结果显示吸烟酗酒是ICU患者谵妄的独立危险因素,吸烟和酗酒可以使ICU患者的谵妄发生的风险增加1.69和1.76倍。因为吸烟可以造成肺功能下降,通气不足引起缺氧,易发生谵妄。Hsieh等[24]系统评价中纳入的13篇文献报道吸烟是发生谵妄的多因素结合的危险因素。酒精可以损伤大脑细胞代谢,造成大脑皮层接受信息的能力下降,从而引起谵妄的发生。因此酗酒是谵妄的独立危险因素,与黄洁等[6]分析的结果一致。本研究对教育水平进行分析,合并结果显示教育水平越低,ICU患者越容易发生谵妄。已有研究[25]表明,教育水平高会刺激神经系统从而抑制内β淀粉样蛋白的聚集和神经元纤维缠结形成,对疾病的认知功能有促进作用。目前,对文化程度低是谵妄的危险因素仍没有达成共识,可能与文化程度低对疾病的严重程度、发病机制认识不够,从而产生焦虑、恐惧等意识状态有关。
3.2 疾病因素
有研究[5,26]表明感染是导致ICU患者发生谵妄的危险因素,感染可以导致急性脑功能障碍和精神错乱,刺激炎症细胞因子,导致内皮损伤,从而增加血脑屏障的渗透性,导致毛细血管内的血液流动的障碍,此外,这些细胞因子可以穿过血脑屏障,增加脑组织的渗透性,并产生一个脑电图的异常。APACHE Ⅱ评分是用来评估重症患者功能紊乱的严重程度,预测疾病结局的评分[27]。本研究纳入文献中有6篇报告了APACHE Ⅱ与ICU谵妄有关,对2篇文献进行Meta分析,合并结果显示APACHE Ⅱ得分≥16分为谵妄的危险因素。本研究中COPD、高血糖、心脑血管疾病、心律失常、低氧血症、高血压等是谵妄的危险因素。本研究对心律失常与谵妄的关系进行分析结果显示:心律失常是ICU患者发生谵妄的独立危险因素。这可能与心力衰竭、心脏射血分数<30%、房颤等发生使心输出量减少,全身灌注不足,大脑供血减少有关[28]。本研究对纳入的6篇文献分析结果显示缺氧是ICU患者发生谵妄的独立危险因素,与王晓晔等[29]进行的Meta分析的结果一致。目前对缺氧导致ICU患者发生谵妄的机制仍不明确,有研究[30-31]表明缺氧可以导致乙酰胆碱的合成和释放减少,还导致多巴胺浓度增高等容易导致谵妄的发生。本研究对纳入文献中慢性病的单个疾病进行Meta分析,合并结果显示COPD、心脑血管疾病、高血糖、高血压等是ICU患者发生谵妄的危险因素。这可能是因为这些疾病在应激状态容易患病,更容易造成脑功能供血不足,发生认知功能的障碍有关。本研究有单篇文章报道合并2种及以上疾病可以增加ICU谵妄的风险。有研究显示“共病”增加患者机体的患病风险[32]。目前国内外仍缺少“共病”与谵妄关系的报道,“共病”是否是谵妄的独立危险因素仍需进一步分析研究。
3.3 治疗因素
ICU患者多数进行机械通气辅助患者呼吸,改善患者缺氧状态。但是机械通气引发患者谵妄常常和多种因素有关。本研究对纳入的6篇文献进行Meta分析,合并结果显示机械通气是谵妄的危险因素。镇静和止痛剂的使用毒性作用和戒断反应常常被认为是发生谵妄的危险因素[33]。本研究分析结果显示镇静剂和止痛剂是ICU患者发生谵妄的独立危险因素,镇静剂和止痛剂使患者发生谵妄的风险为3.75和2.78倍。有研究[34]表明镇静止痛剂可以增加患者机械通气和ICU停留时间。目前仍然缺乏在重症患者有效、安全应用镇静剂的剂量,其引起谵妄的发生机制仍不明确,可能与镇静止痛剂的使用抑制了中枢神经系统,使神经递质系统紊乱,减弱或阻滞痛觉信号的传递,减弱机体对内外环境刺激的感受性,可能引发谵妄有关。
本研究结果显示电解质紊乱、糖皮质激素的使用、留置住院时间等是ICU患者谵妄的危险因素。有研究[21]报道电解质紊乱如低钾血症、高钾血症、低钠血症低钙血症、低镁血症等常常发生于心脏大手术后,与神经系统和心脏功能有密切相关。Fineberg等[35]报道脊髓术后电解质紊乱影响神经系统功能,易发生术后患者谵妄。本研究对6篇文献进行分析结果显示:电解质紊乱使ICU患者谵妄的发生风险高达3.05倍。本研究对2篇文献进行Meta分析结果显示留置ICU住院时间是ICU患者发生谵妄的相关危险因素。ICU谵妄患者的平均留置ICU时间比非谵妄患者的平均留置ICU时间多2.95倍[OR=2.59,95%CI(0.08,5,09),P<0.05]。本研究结果与Salluh等[36]对28篇文献分析的结果一致。
3.4 其他因素
本研究中仅有单篇文献报道了生化指标异常、血肌酐水平异常是ICU患者发生谵妄的危险因素。目前其原因尚不清楚,可能与机体在创伤、严重疾病、术后等处于高度应激状态,机体代谢功能、血流动力学的改变,引起一系列的激素分泌、调节系统失调导致认知功能障碍有关。
3.5 本研究的局限性与对未来的展望
3.5.1 发表偏倚
本研究的研究纳入文献的数量为19篇,对ICU患者谵妄的部分文献做漏斗图,其研究结果存在部分不对称,可能出现发表偏倚(图21)。
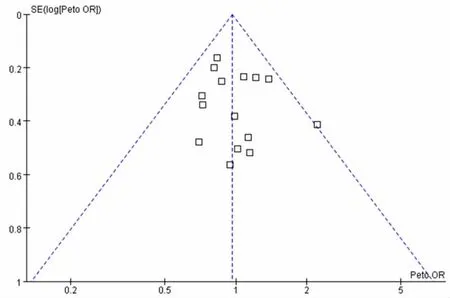
图21 纳入研究的漏斗图
3.5.2 局限性与对未来研究的展望
目前,对国内外关于ICU患者发生谵妄的危险因素的研究近几年才成为热点,能够纳入的高质量的文献有限,多开展控制混杂因素的前瞻性研究。本次纳入的研究分析结果与其他作者分析结果有差异,对ICU患者发生谵妄的危险因素分析的不够充分,对分析结果应持谨慎的态度,仍需要大量的高质量前瞻性研究进行分析,确定ICU患者发生谵妄的危险因素,为临床提供科学依据。
4 结论
ICU患者谵妄危险因素包括:高龄、吸烟、酗酒、受教育水平低、APACHE Ⅱ得分≥16分、COPD、高血糖、心血管疾病、心律失常、低氧血症、高血压、感染、机械通气、镇静止痛剂、电解质紊乱和ICU住院时间等。目前关于ICU患者谵妄的相关危险因素研究证据不足,仍需要大量的研究和循证医学进一步探讨。纳入研究中存在回顾性研究,容易产生偏倚。今后需要更谨慎的设计,大量高质量的前瞻性研究来分析谵妄的综合效应,为谵妄的预防提供科学依据。
[1] Rudiger A,Begdeda H,Babic D,et al.Intra-operative events during cardiac surgery are risk factors for the development of delirium in the ICU[J].Crit Care,2016,20:264-272.
[2] Roggenbach J,Klamann M,von Haken R,et al.Sleep-disordered breathing is a risk factor for delirium after cardiac surgery:a prospective cohort study[J].Crit Care,2014,18:477-484.
[3] Van Rompaey B,Schuurmans M J,Shortridge Baggett L M,et al.Risk factors for intensive care delirium:A systematic review[J].Intensive Crit Care Nurs,2008,24(2):98-107.
[4] Pisani M A,Murphy T E,Araujo K L,et al.Factors associated with persistent delirium following ICU admission in an older medical patient population[J].J Crit Care,2010,25:540e-541e.
[5] Pipanmekaporn T,Chittawatanarat K,Chaiwat O,et al.Incidence and risk factors of delirium in multi-center Thai surgical intensive care units:a prospective cohort study[J].J Intensive Care,2015(3):53-61.
[6] 黄洁,肖倩,吴瑛,等.ICU谵妄危险因素的Meta分析[J].中华护理杂志,2010,45(1):6-9.
[7] 冯传江,姚琴琴,欧丹丹,等.危重患者谵妄发生的危险因素分析[J].临床麻醉学杂志,2016,32(7):672-675.
[8] Chang Y L,Chen M C,Liu C Y,et al.Revalencer and risk factors for postoperative delirium in a cardiovascular intensive care unit[J].Am J Crit Care,2008,17(6):567-575.
[9] 程文涛,王照华.ICU危重症患者发生谵妄的原因分析[J].临床和实验医学杂志,2015,14(7):600-604.
[10] Wang S H,Wang J Y,Lin P Y,et al.Predisposing risk factors for delirium in living donor liver transplantation patients in intensive care units[J].PLoS One,2014,9(5):1-4.
[11] 赵榆华.冠心病重症监护病房患者发生谵妄的相关危险因素分析[J].海南医学,2014,25(14):2121-2123.
[12] Mariz J,Santos N C,Afonso H,et al.Risk and clinical-outcome indicators of delirium in an emergency department intermediate care unit (EDIMCU):an observational prospective study[J].BMC Emerg Med,2013,13(2):1-8.
[13] 宁艳花,张琳,王儒林,等.危重症患者发生重症监护病房谵妄的危险因素分析[J].中国全科医学,2013,16(26):2358-2361.
[14] 王儒林,杨晓军,马玉杰,等.危重症患者发生ICU谵妄与实验室检查指标的相关性分析[J].中国全科医学,2012,15(11):1226-1228.
[15] 黄毅雄,邹剑锋,刘于红.重症监护病房髋部骨折患者术后谵妄的回顾性分析[J].临床误诊误治,2012,38(6):89-91.
[16] Veiga D,Luis C,Parente D,et al.Postoperative delirium in intensive care patients:risk factors and outcome[J].Rev Bras Anestesiol,2012,62(4):469-483.
[17] 珲薛,胡友斌,李书清,等.重症监护病房谵妄危险因素分析_薛珲[J].中国全科医学,2011,14(9C):3094-3097.
[18] Tsuruta R,Nakahara T,Miyauchi T,et al.Prevalence and associated factors for delirium in critically ill patients at a Japanese intensive care unit[J].Gen Hosp Psychiatry,2010,32(6):607-611.
[19] Serafim R B,Dutra M F,Saddy F,et al.Delirium in postoperative nonventilated intensive care patients:risk factors and outcomes[J].Ann Intensive Care,2012,2(1):51-56.
[20] Lin S M,Huang C D,Liu C Y,et al.Risk factors for the development of early-onset delirium and the subsequent clinical outcome in mechanically ventilated patients[J].J Crit Care,2008,23(3):372-379.
[21] Zhang W Y,Wu W L,Gu J J,et al.Risk factors for postoperative delirium in patients after coronary artery bypass grafting:A prospective cohort study[J].J Crit Care,2015,30(3):606-612.
[22] 昕姜,张艳春,韩香淑.老年患者发生术后谵妄的临床研究[J].中国医药导报,2010,7(10):12-13.
[23] Bilge E Ü,Kaya M,enel G Ö,et al.The incidence of delirium at the postoperative intensive care unit in adult patients[J].Turk J Anaesthesiol Reanim,2015,43(4):232-239.
[24] Hsieh S J,Shum M,Lee A N,et al.Cigarette smoking as a risk factor for delirium in hospitalized and intensive care unit patients :A systematic review[J].Annals ATS,2013,10(5):496-503.
[25] Marx N,Mackman U,Schinbec K,et al.Heart lines.Neurological complications more common in women after heart surgery[J].Circulation,2001,103(17):2133-2137.
[26] Gunther M L,Morandi A,Ely E W.Pathophysiology of delirium in the intensive care unit[J].Crit Care Clin,2008,24(1):45-65.
[27] Mc Pherson J A,Wagner C E,Boehm L M,et al.Delirium in the cardiovascular intensive care unit:exploring modifiable risk factors[J].Crit Care Med,2013,41(2):405-413.
[28] 陶香君,丁舒,冯新伟,等.心脏术后患者认知功能障碍危险因素的Meta分析[J].中华护理杂志,2016,51(7):773-780.
[29] 王晓晔,都汶妮,陶秀彬.缺氧与ICU谵妄关系的Meta分析[J].皖南医学院学报,2016,35(4):391-394.[30] Meagher D,Leonard M,Donnelly S,et al.A comparison of neuropsychiatric and cognitive profliles in delirium,dementia,comorbid delirium-dementia and cognitively intact controls[J].J Neurol Neurodurg Psychiatry,2010,81(8):876-881.
[31] Maldonado J R.Neuropathogenesis of delirium:review of current etiologic theories and common pathways[J].Am J Geriatr Psychiatry,2013,21(12):1190-1222.
[32] Violan C,Foguet Boreu Q,Flores Mateo G,et al.Determinants and Patterns of Multimorbidity in primary care:A systematic review of observational studies[J].PLoS One,2014,9(7):1-9.
[33] Thiboutot Z,Perreault M M,Williamson D R,et al.Antipsychotic drug use and screening for delirium in mechanically ventilated patients in canadian intensive care units:An observational study[J].Can J Hosp Pharm,2016,69(2):107-113.
[34] Strom T,Stylsvig M,Toft P.Long-term psychological effects of a no-sedation protocol in critically ill patients[J].Crit Care,2011,15(6):R293-R300.
[35] Fineberg S J,Nandyala S V,Marquez Lara A,et al.Incidence and risk factors for postoperative delirium after lumbar spine surgery[J].Spine,2013,38(20):1790-1796.[36] Salluh F J,Wang H,Schneider E B,et al.Outcome of delirium in critically ill patients:systematic review and meta-analysis[J].Open Access,2015,350:1-9.
(责任编辑:况荣华)
Risk Factors for Delirium in Intensive Care Unit Patients:A Meta-Analysis
ZHENG Chun-yana,ZHANG Huan-huanb,YANG Yu-jina,WANG Pingc
(a.DepartmentofVascularSurgery,theSecondAffiliatedHospital; b.2015GradeofMedicalDepartmentofGraduateSchool; c.2016GradeofMedicalDepartmentofGraduateSchool,NanchangUniversity,Nanchang330006,China)
Objective To investigate the risk factors for delirium in intensive care unit (ICU) patients through meta-analysis.Methods Chinese and English databases were searched from inception to 2016 using the search terms ICU or intensive care unit,delirium and risk factors.The included references were screened using the snowball method and the meta-analysis was performed by RevMan5.0 software.Results A total of 19 references (96 risk factors) were involved in this study,including 1342 patients with delirium and 8005 patients without delirium.The age,education level,smoking,drinking,APACHE Ⅱ score≥16,chronic obstructive pulmonary disease,hyperglycemia,cardiovascular disease,arrhythmia,hypoxemia,hypertension,infection,mechanical ventilation,analgesics,serum creatinine level,electrolyte disorder and ICU stay were the independent risk factors for delirium.Conclusion The senility,hypoxia,infection,APACHE Ⅱ≥16,mechanical ventilation,analgesics and ICU stay are the independent risk factors for delirium.However,a large number of high-quality studies are still needed to analyze other risk factors.
intensive care unit; delirium; risk factors; meta-analysis
2016-12-17
郑春艳(1975—),女,本科,主管护师,主要从事临床护理学的研究。
杨玉金,主任护师,E-mail:yangyujin6312@163.com。
R473
A
1009-8194(2017)07-0074-10
10.13764/j.cnki.lcsy.2017.07.028
