宫颈鳞状细胞癌淋巴结转移的影响因素分析
2017-09-08李静亚
李静亚
(洛阳市妇女儿童医疗保健中心病理科,河南 洛阳 471000)
宫颈鳞状细胞癌淋巴结转移的影响因素分析
李静亚
(洛阳市妇女儿童医疗保健中心病理科,河南 洛阳 471000)
目的 探讨宫颈鳞状细胞癌(简称鳞癌)淋巴结转移的影响因素。方法 将40例宫颈鳞癌患者依据是否发生淋巴结转移分为转移组(n=24例)和未转移组(n=16例),对其临床资料进行回顾性分析。采用单因素分析法分析宫颈鳞癌发生淋巴结转移的影响因素,采用Logistic回归分析法分析其独立危险因素。结果 单因素分析结果显示,转移组低分化率、肿瘤直径、脉管浸润阳性率、浸润深度明显高于未转移组(P<0.05);Logistic回归分析结果显示,分化程度、肿瘤直径、脉管浸润、浸润深度是宫颈鳞癌发生淋巴结转移的独立危险因素。结论 分化程度、肿瘤直径、脉管浸润、浸润深度与宫颈鳞癌发生淋巴结转移有关,也是后者的独立危险因素,提示临床应重点关注上述人群并给予针对性干预措施,以避免淋巴结转移的发生。
宫颈鳞状细胞癌; 淋巴结转移; 影响因素
宫颈癌是临床上最常见的一种妇科恶性肿瘤,包括鳞状细胞癌(简称鳞癌)、腺癌等,其中前者是较常见的一种,好发于50~55岁人群,早期常无明显症状和体征,随病情进展可直接蔓延及淋巴转移,增加救治难度,故分析宫颈鳞癌的病理特征及临床特点对指导临床干预和减少淋巴结转移的发生具有重要的临床意义[1-2]。笔者对洛阳市妇女儿童医疗保健中心2014年9月至2016年9月收治的40例宫颈鳞癌患者的临床资料进行回顾性分析,探讨宫颈鳞癌发生淋巴结转移的影响因素,报告如下。
1 资料与方法
1.1 一般资料
40例宫颈鳞癌患者,均经临床症状、病史、CT或超声检查、病理学检查等证实为宫颈鳞癌[3],依据国际妇产科联盟(FIGO)联合国际妇科肿瘤协会(IGCS)临床分期为I b—Ⅱa期;排除伴有心、肝、肾等重要器官原发性严重性疾病患者、宫颈腺癌等非鳞癌患者及有血液系统严重性疾病患者。依据是否发生淋巴结转移将40例患者分为转移组和未转移组。转移组24例,年龄24~53岁,平均(38.48±10.36)岁,肿瘤直径1.72~8.34 cm,平均(3.47±1.24)cm,血清鳞状细胞癌抗原(SCC-Ag)水平0.80~1.21 mg·L-1,平均(1.08±0.26)mg·L-1;未转移组16例,年龄25~54岁,平均(38.97±10.53)岁,肿瘤直径2.38~11.24 cm,平均(5.86±2.04)cm,血清SCC-Ag水平0.81~1.25 mg·L-1,平均(1.10±0.28)mg·L-1。
1.2 资料收集与诊断检测方法
所有患者入院后均给予常规检查(病史、CT或超声检查、病理学检查等),并通过表格、咨询、问诊、观察等方式开始收集资料,其中病理学检查通过广泛性子宫切除+盆腔淋巴结切除术初治时收集相关癌变组织后由高年资专业(从事该行业3年以上且取得相关证书)的病理科医师进行检查,癌组织应用Broder系统按细胞形态和分化程度分为高、中、低分化,宫颈外1/3肌层受肿瘤侵犯为深肌层浸润,不足者为浅肌层浸润,脉管血管和(或)淋巴管内找到肿瘤细胞为脉管浸润,同时于手术前1 d通过Diagnostics Abbott公司提供的Architect i2000SR型化学发光微粒子酶联免疫技术分析仪检测血清SCC-Ag水平,试剂盒由南京森贝伽生物科技有限公司提供,统计分析所有患者的病理特征及临床特点。
1.3 统计学方法
2 结果
2.1 宫颈鳞癌发生淋巴结转移影响因素的单因素分析
单因素分析结果显示,转移组低分化率、肿瘤直径、脉管浸润阳性率、浸润深度明显高于未转移组,差异有统计学意义(P<0.05),但转移组和未转移组患者的年龄、病理分期、血清SCC-Ag水平比较差异无统计学意义(P>0.05),见表1。

表1 宫颈鳞癌发生淋巴结转移影响因素的单因素分析
2.2 宫颈鳞癌发生淋巴结转移影响因素的Logistic回归分析
Logistic回归分析结果显示,分化程度、肿瘤直径、脉管浸润、浸润深度是宫颈鳞癌发生淋巴结转移的独立危险因素,见表2。
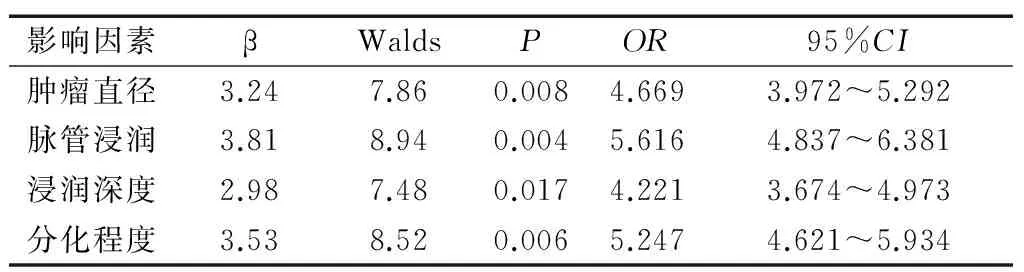
表2 宫颈鳞癌发生淋巴结转移影响因素的Logistic回归性分析
3 讨论
宫颈鳞癌是宫颈癌中常见的一种类型,约占75%~80%,具有局部浸润和远处转移的能力,由于其病因尚未明确、复杂的临床病理特征等因素影响,若未能得到合理有效的治疗,易出现淋巴结转移,增加治疗难度[4-5]。有研究[6]显示,淋巴结转移是导致宫颈鳞癌复发和预后不良的重要原因,严重影响患者的生活质量及生存期。
为此,本研究将40例宫颈鳞癌患者依据是否发生淋巴结转移分为转移组和未转移组,对其临床资料进行回顾性分析。单因素分析结果显示,转移组低分化率、肿瘤直径、脉管浸润阳性率、浸润深度明显高于未转移组,Logistic回归分析法结果显示,分化程度、肿瘤直径、脉管浸润、浸润深度是宫颈鳞癌发生淋巴结转移的独立危险因素。表明肿瘤直径、脉管浸润、浸润深度与宫颈鳞癌发生淋巴结转移有关,也是后者的独立危险因素,这可能是由于分化程度低者和肿瘤直径大者,其癌细胞分化能力越差,易通过细胞异质性粘附、细胞外基质降解等方式浸润宫旁或脉管并形成淋巴结转移;而脉管浸润、浸润深度深者可能是由于宫旁组织疏松而淋巴管、静脉丛丰富,易使肿瘤新生脉管与其形成大量的吻合支,为肿瘤的增长提供充足的营养,促进癌细胞沿宫旁组织和主、骶韧带蔓延并形成淋巴结转移。此外,SCC-Ag是一种肿瘤相关抗原TA-4的亚型,临床上常用于监测上述恶性肿瘤的治疗效果、复发等,但其水平是否与淋巴结转移有关仍存在争议,且宫颈鳞癌的分期标准不统一,如FIGO分期、TNM分期等[7-8]。本研究发现2组患者的年龄、临床FIGO病理分期、血清SCC-Ag水平基本相同,提示年龄、临床FIGO病理分期、血清SCC-Ag水平与淋巴结转移无关,这可能与由于本研究为回顾性资料分析、非统一测定血清SCC-Ag水平、研究样本容量小等有关。
综上所述,肿瘤直径、脉管浸润、浸润深度与宫颈鳞癌发生淋巴结转移有关,也是后者的独立危险因素,提示医师应重点关注上述人群并给予针对性干预措施,以避免淋巴结转移的发生。
[1] 李彬,刘霞,李鹏,等.不同浸润深度宫颈微小浸润性鳞癌临床病理分析[J].临床医药实践,2016,25(6):436-440.
[2] 闫东.宫颈腺癌与宫颈鳞癌的临床病理特征及检查分析[J].中国卫生标准管理,2016,7(12):152-153.
[3] 辛华栋.宫颈鳞癌预后影响因素的临床研究[J].河北医药,2015,37(24):3698-3702.
[4] 王一琳,吴霞,狄文.宫颈腺癌与宫颈鳞癌的临床特征分析[J].实用妇产科杂志,2015,31(2):150-152.
[5] 阿依姑力·买买提艾力,杨杰,古丽娜·库尔班.ⅠB—ⅡB期宫颈鳞癌术后颈部淋巴结转移的高危因素与预后分析[J].新疆医科大学学报,2011,34(12):1366-1369.
[6] Peirettia M,Zapardielb I.Management of recurrent cer-vicalcancer:A review of the literature[J].Surg Oncol,2012,2 (21) :59-66.
[7] 陆云燕.ⅠB2期子宫颈鳞癌患者新辅助化疗后淋巴结转移情况临床分析[J/CD].中华临床医师杂志:电子版,2014,8(19):133-135.
[8] 王攀,蒋智钢,郑家深,等.血清鳞状细胞癌抗原、组织蛋白酶D和糖类抗原125检测对宫颈鳞癌诊断及预测转移的应用价值[J].中国现代医学杂志,2016,26(5):42-47.
(责任编辑:况荣华)
2016-12-29
R737.33
A
1009-8194(2017)07-0057-02
10.13764/j.cnki.lcsy.2017.07.022
