连续性血液透析滤过对多发创伤术后并发脓毒症患者肺功能的影响
2017-08-30黄仲俊
王 锋,刘 杰,黄仲俊
·适宜技能·
连续性血液透析滤过对多发创伤术后并发脓毒症患者肺功能的影响
王 锋,刘 杰,黄仲俊
目的 探讨连续性血液透析滤过对多发创伤术后并发脓毒症患者肺功能的影响。方法 选取2016年2—12月丹江口市第一医院收治的多发创伤术后并发脓毒症患者48例,随机分为对照组和观察组,每组24例。对照组患者给予常规治疗,观察组患者在常规治疗基础上给予连续性血液透析滤过治疗。比较两组患者治疗前及治疗后12 h、24 h、48 h、72 h炎性递质、氧合功能指标、呼吸力学指标及肺毛细血管通透性指标;两组患者均随访1个月,记录随访期间死亡情况。结果 时间与方法在血清白介素6(IL-6)、白介素10(IL-10)、肿瘤坏死因子α(TNF-α)水平上存在交互作用(P<0.05);时间和方法在血清IL-6、IL-10、TNF-α水平上主效应显著(P<0.05);治疗后24 h、48 h、72 h观察组患者血清IL-6、IL-10、TNF-α水平低于对照组(P<0.05)。时间和方法在肺泡-动脉血氧分压差(PA-aDO2)、氧合指数上存在交互作用(P<0.05);时间和方法在PA-aDO2、氧合指数上主效应显著(P<0.05);治疗后12 h、24 h、48 h、72 h观察组患者PA-aDO2低于对照组,氧合指数高于对照组(P<0.05)。时间和方法在气道峰压(PIP)、肺动脉顺应性(Cdyn)上存在交互作用(P<0.05);时间和方法在PIP、Cdyn上主效应显著(P<0.05);治疗后24 h、48 h、72 h观察组患者PIP低于对照组,Cdyn高于对照组(P<0.05)。时间和方法在气道阻力(Raw)上无交互作用(P>0.05);时间和方法在Raw上主效应不显著(P>0.05)。时间和方法在血管外肺水(EVLW)和肺血管通透性指数(PVPI)上存在交互作用(P<0.05);时间和方法在EVLW和PVPI上主效应显著(P<0.05);治疗后12 h、24 h、48 h、72 h观察组患者EVLW少于对照组,PVPI低于对照组(P<0.05)。观察组患者随访期间病死率低于对照组(P<0.05)。结论 连续性血液透析滤过可有效减轻多发创伤术后并发脓毒症患者炎性反应,改善患者氧合功能、呼吸力学指标及肺毛细血管通透性,具有一定的肺功能保护作用。
多处创伤;脓毒症;连续性血液透析滤过;肺功能
王锋,刘杰,黄仲俊.连续性血液透析滤过对多发创伤术后并发脓毒症患者肺功能的影响[J].实用心脑肺血管病杂志,2017,25(6):96-99.[www.syxnf.net]
WANG F,LIU J,HUANG Z J.Impact of continuous venovenous hemodiafiltration on pulmonary function of multiple trauma patients complicated with postoperative sepsis[J].Practical Journal of Cardiac Cerebral Pneumal and Vascular Disease,2017,25(6):96-99.
多发创伤患者术后常并发脓毒症、脓毒症休克及多器官功能障碍综合征等。脓毒症是一种由感染引发的全身炎症反应综合征,其病理过程十分复杂。脓毒症患者常伴有肺功能损伤,严重者甚至会引发急性呼吸窘迫综合征。临床研究表明,急性呼吸窘迫综合征患者早期主要病理生理学表现为肺微血管内皮细胞损伤[1],其中细胞因子与炎性递质在急性呼吸窘迫综合征局部、全身炎症反应发生发展过程中发挥着重要作用[2]。目前,临床上治疗急性呼吸窘迫综合征的主要措施是机械通气,但效果并不十分理想。有研究表明,连续性血液透析滤过能有效清除机体炎性反应释放的炎性递质及微生物毒素、减轻炎性反应对器官的损伤,对改善器官功能具有重要作用[3]。本研究采用连续性血液透析滤过治疗多发创伤术后并发脓毒症患者,旨在探讨连续性血液透析滤过对多发创伤术后并发脓毒症患者肺功能的影响。
1 资料与方法
1.1 纳入标准、排除标准及伦理学考量 纳入标准:(1)18~65岁;(2)性别不限。排除标准:(1)因其他疾病无法行连续性血液透析滤过者;(2)近1年内接受过器官移植者;(3)同时参加其他临床试验者;(4)对血液透析滤过耗材过敏者;(5)拒绝配合本研究者。伦理学考量:(1)所有患者及其直系亲属签署书面知情同意书;(2)所有患者相关诊治和监护措施以临床指南为依据,对患者的治疗和安全有充分保障;(3)对参加本研究的患者信息及诊疗记录予以保密,保护患者隐私权;(4)试验遵循《渥太华工作组关于临床试验注册的声明》(Ottawa Group Statement for Clinical Trial Registration)。
1.2 一般资料 选取2016年2—12月丹江口市第一医院收治的多发创伤术后并发脓毒症患者48例,均符合2001年《国际脓毒症定义会议》中的脓毒症诊断标准,随机分为对照组和观察组,每组24例。对照组中男13例,女11例;平均年龄(52.7±16.5)岁;平均急性生理学与慢性健康状况评分系统Ⅱ(APACHEⅡ)评分(24.29±5.52)分。观察组中男15例,女9例;平均年龄(54.1±15.3)岁;平均APACHEⅡ评分(25.18±4.86)分。两组患者性别(χ2=0.526)、年龄(t=0.396)及APACHEⅡ评分(t=0.582)比较,差异均无统计学意义(P>0.05),具有可比性。
1.3 失联原因及其应对措施 预计失联原因:(1)中途退出试验;(2)在试验过程中转院治疗。应对措施:按照1∶1比例补充受试者进入试验组。
1.4 治疗方法 对照组患者给予常规治疗,包括原发病治疗、营养支持、抗炎等;观察组患者在对照组基础上采用连续性血液透析滤过治疗72 h,采用智能化床旁血液净化机(瑞士金宝PRISMA-FLEX)和M100滤器(AN69膜,面积1.2 m2)将股静脉留置双腔导管作为血管通路,严格按照统一配方配制透析液及置换液,并根据患者病情及时调整血糖和电解质,治疗期间每8~12 h更换1套滤器管路,透析液及置换液流速均为4 000 ml/h,血流速度150~180 ml/h。
1.5 观察指标 (1)炎性递质:分别于治疗前及治疗后12 h、24 h、48 h、72 h抽取两组患者外周静脉血3 ml,置于含乙二胺四乙酸(EDTA)试管中混匀,采用江苏赛德力生产的RL055605FD-125离心机进行离心,离心半径为5 cm,3 000 r/min离心10 min,分离血清,于-80 ℃冰箱中保存待测,采用酶联免疫吸附试验检测血清白介素6(IL-6)、白介素10(IL-10)、肿瘤坏死因子α(TNF-α)水平;(2)氧合功能指标:分别于治疗前及治疗后12 h、24 h、48 h、72 h采用上海杰韦弗医疗器械有限公司提供的M78162动脉血气分析仪检测两组患者肺泡-动脉血氧分压差(PA-aDO2)、动脉血氧分压(PaO2)及吸入氧浓度(FiO2),并计算氧合指数,氧合指数= PaO2/FiO2;(3)呼吸力学指标:分别于治疗前及治疗后12 h、24 h、48 h、72 h采用Derger呼吸机检测两组患者肺动态顺应性(Cdyn)、气道峰压(PIP)及气道阻力(Raw);(4)肺毛细血管通透性指标:分别于治疗前及治疗后12 h、24 h、48 h、72 h经两组患者左股动脉置入PiCCO导管(德国Pulsion),连接监护仪,将中心静脉导管置于患者右颈内静脉并连接温度探头,测定并记录患者血管外肺水(EVLW)及肺毛细血管通透性指数(PVPI)。(5)死亡情况:两组患者均随访1个月,记录患者死亡情况。

2 结果
2.1 炎性递质 时间与方法在血清IL-6、IL-10、TNF-α水平上存在交互作用(P<0.05);时间和方法在血清IL-6、IL-10、TNF-α水平上主效应显著(P<0.05);治疗后24 h、48 h、72 h观察组患者血清IL-6、IL-10、TNF-α水平低于对照组,差异有统计学意义(P<0.05,见表1)。
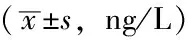
Table 1 Comparison of serum inflammatory mediators levels between the two groups before and after treatment
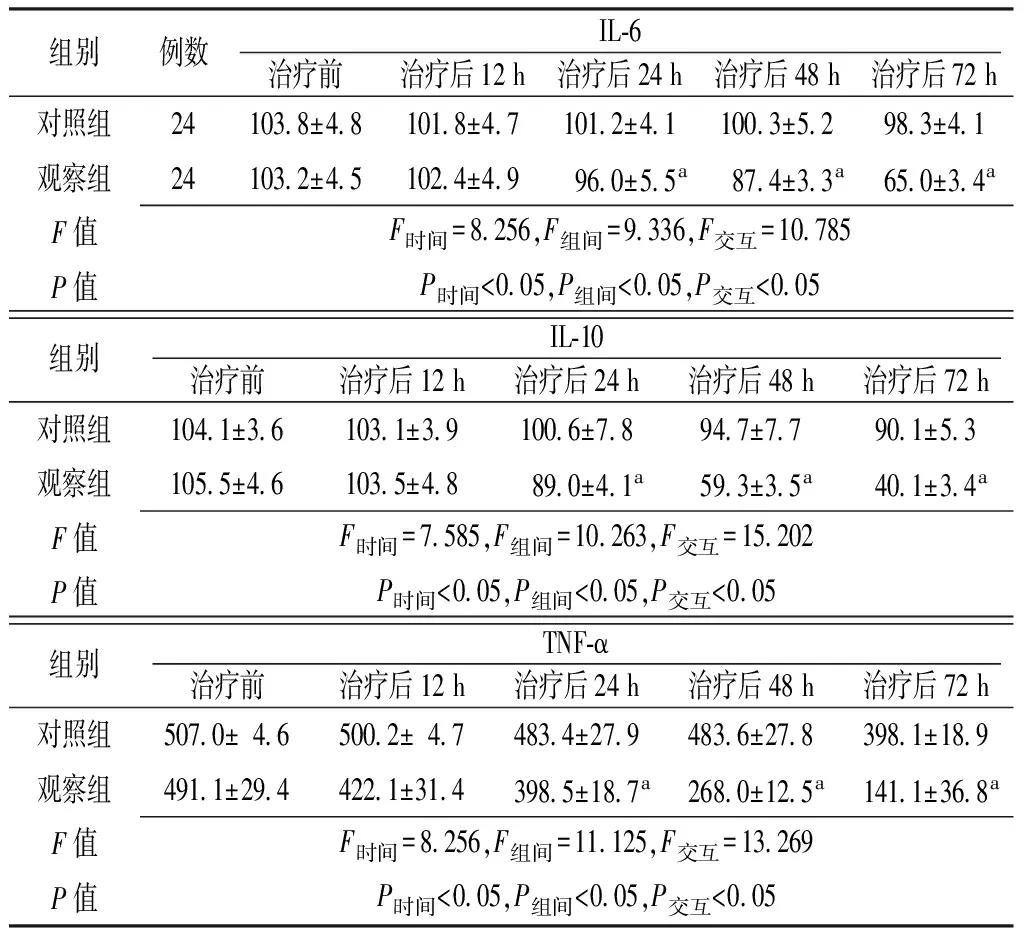
组别例数IL⁃6治疗前治疗后12h治疗后24h治疗后48h治疗后72h对照组24103 8±4 8101 8±4 7101 2±4 1100 3±5 298 3±4 1观察组24103 2±4 5102 4±4 996 0±5 5a87 4±3 3a65 0±3 4aF值F时间=8 256,F组间=9 336,F交互=10 785P值P时间<0 05,P组间<0 05,P交互<0 05组别IL⁃10治疗前治疗后12h治疗后24h治疗后48h治疗后72h对照组104 1±3 6103 1±3 9100 6±7 894 7±7 790 1±5 3观察组105 5±4 6103 5±4 889 0±4 1a59 3±3 5a40 1±3 4aF值F时间=7 585,F组间=10 263,F交互=15 202P值P时间<0 05,P组间<0 05,P交互<0 05组别TNF⁃α治疗前治疗后12h治疗后24h治疗后48h治疗后72h对照组507 0±4 6500 2±4 7483 4±27 9483 6±27 8398 1±18 9观察组491 1±29 4422 1±31 4398 5±18 7a268 0±12 5a141 1±36 8aF值F时间=8 256,F组间=11 125,F交互=13 269P值P时间<0 05,P组间<0 05,P交互<0 05
注:IL-6=白介素6,IL-10=白介素10,TNF-α=肿瘤坏死因子α;与对照组比较,aP<0.05
2.2 氧合功能指标 时间和方法在PA-aDO2、氧合指数上存在交互作用(P<0.05);时间和方法在PA-aDO2、氧合指数上主效应显著(P<0.05);治疗后12 h、24 h、48 h、72 h观察组患者PA-aDO2低于对照组,氧合指数高于对照组,差异有统计学意义(P<0.05,见表2)。
2.3 呼吸力学指标 时间和方法在PIP、Cdyn上存在交互作用(P<0.05);时间和方法在PIP、Cdyn上主效应显著(P<0.05);治疗后24 h、48 h、72 h观察组患者PIP低于对照组,Cdyn高于对照组,差异有统计学意义(P<0.05)。时间和方法在Raw上无交互作用(P>0.05);时间和方法在Raw上主效应不显著(P>0.05,见表3)。

Table 2 Comparison of index of oxygenation function between the two groups before and after treatment
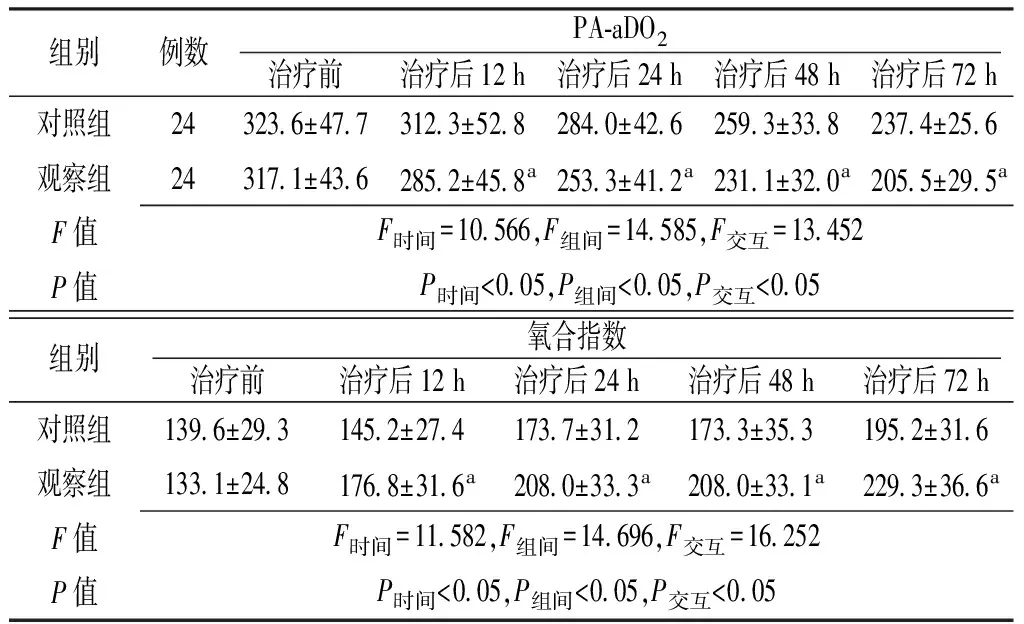
组别例数PA⁃aDO2治疗前治疗后12h治疗后24h治疗后48h治疗后72h对照组24323 6±47 7312 3±52 8284 0±42 6259 3±33 8237 4±25 6观察组24317 1±43 6285 2±45 8a253 3±41 2a231 1±32 0a205 5±29 5aF值F时间=10 566,F组间=14 585,F交互=13 452P值P时间<0 05,P组间<0 05,P交互<0 05组别氧合指数治疗前治疗后12h治疗后24h治疗后48h治疗后72h对照组139 6±29 3145 2±27 4173 7±31 2173 3±35 3195 2±31 6观察组133 1±24 8176 8±31 6a208 0±33 3a208 0±33 1a229 3±36 6aF值F时间=11 582,F组间=14 696,F交互=16 252P值P时间<0 05,P组间<0 05,P交互<0 05
注:PA-aDO2=肺泡-动脉血氧分压差;与对照组比较,aP<0.05
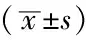
Table 3 Comparison of respiratory mechanical index between the two groups before and after treatment
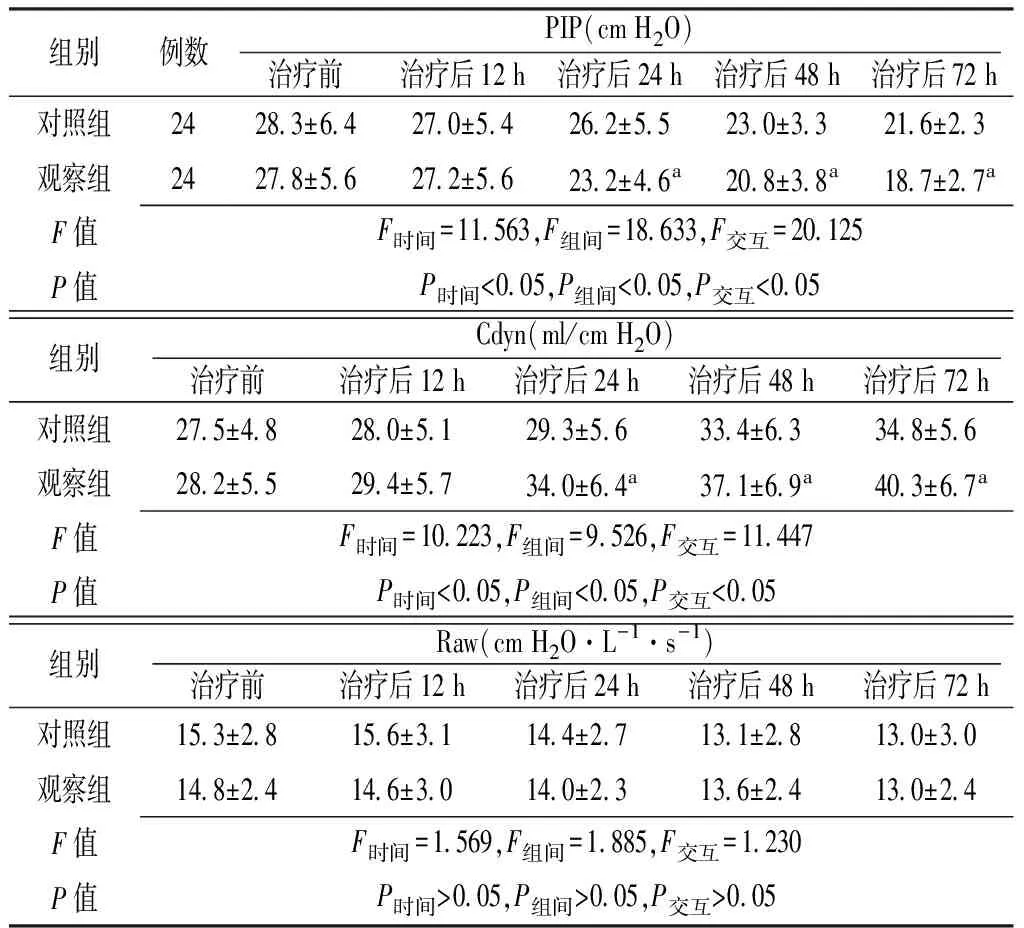
组别例数PIP(cmH2O)治疗前治疗后12h治疗后24h治疗后48h治疗后72h对照组2428 3±6 427 0±5 426 2±5 523 0±3 321 6±2 3观察组2427 8±5 627 2±5 623 2±4 6a20 8±3 8a18 7±2 7aF值F时间=11 563,F组间=18 633,F交互=20 125P值P时间<0 05,P组间<0 05,P交互<0 05组别Cdyn(ml/cmH2O)治疗前治疗后12h治疗后24h治疗后48h治疗后72h对照组27 5±4 828 0±5 129 3±5 633 4±6 334 8±5 6观察组28 2±5 529 4±5 734 0±6 4a37 1±6 9a40 3±6 7aF值F时间=10 223,F组间=9 526,F交互=11 447P值P时间<0 05,P组间<0 05,P交互<0 05组别Raw(cmH2O·L-1·s-1)治疗前治疗后12h治疗后24h治疗后48h治疗后72h对照组15 3±2 815 6±3 114 4±2 713 1±2 813 0±3 0观察组14 8±2 414 6±3 014 0±2 313 6±2 413 0±2 4F值F时间=1 569,F组间=1 885,F交互=1 230P值P时间>0 05,P组间>0 05,P交互>0 05
注:PIP=气道峰压,Cdyn=肺动脉顺应性,Raw=气道阻力;与对照组比较,aP<0.05
2.4 肺毛细血管通透性指标 时间和方法在EVLW和PVPI上存在交互作用(P<0.05);时间和方法在EVLW和PVPI上主效应显著(P<0.05);治疗后12 h、24 h、48 h、72 h观察组患者EVLW少于对照组,PVPI低于对照组,差异有统计学意义(P<0.05,见表4)。
2.5 死亡情况 随访期间,对照组患者死亡7例,病死率为29.2%;观察组患者死亡3例,病死率为12.5%。观察组患者随访期间病死率低于对照组,差异有统计学意义(χ2=5.963,P<0.05)。
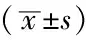
Table 4 Comparison of index of pulmonary capillary permeability between the two groups before and after treatment
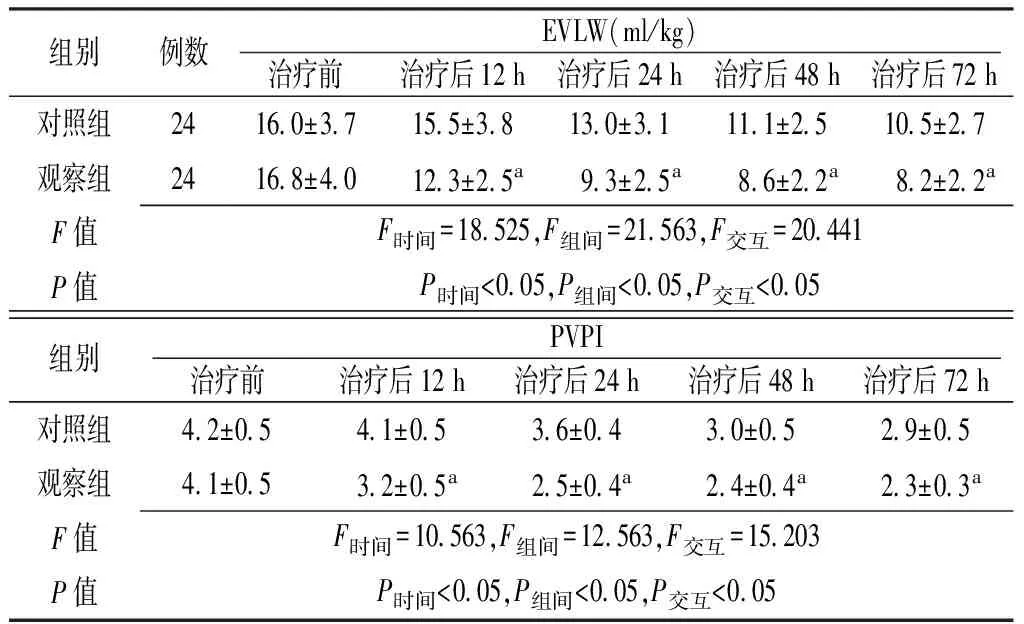
组别例数EVLW(ml/kg)治疗前治疗后12h治疗后24h治疗后48h治疗后72h对照组2416 0±3 715 5±3 813 0±3 111 1±2 510 5±2 7观察组2416 8±4 012 3±2 5a9 3±2 5a8 6±2 2a8 2±2 2aF值F时间=18 525,F组间=21 563,F交互=20 441P值P时间<0 05,P组间<0 05,P交互<0 05组别PVPI治疗前治疗后12h治疗后24h治疗后48h治疗后72h对照组4 2±0 54 1±0 53 6±0 43 0±0 52 9±0 5观察组4 1±0 53 2±0 5a2 5±0 4a2 4±0 4a2 3±0 3aF值F时间=10 563,F组间=12 563,F交互=15 203P值P时间<0 05,P组间<0 05,P交互<0 05
注:EVLW=血管外肺水,PVPI=肺血管通透性指数;与对照组比较,aP<0.05
3 讨论
脓毒症患者炎性反应被激活时可产生并释放大量炎性递质,炎性递质进一步刺激炎性细胞释放大量炎性因子,如IL-6、白介素8(IL-8)等,炎性递质与炎性因子共同作用可引发全身炎症反应,且血液流经肺脏时由于吞噬细胞的吞噬作用而使大量炎性因子滞留于肺脏,进而增加肺毛细血管通透性[4-5]。临床研究表明,连续性血液净化可通过清除部分炎性递质而缓解全身炎症反应[6];急性呼吸窘迫综合征患儿血清TNF-α、转化生长因子β(TGF-β)及IL-6水平升高,且其升高程度与患儿病情严重程度呈正相关[7-8]。本研究结果显示,治疗后24 h、48 h、72 h观察组患者血清IL-6、IL-10、TNF-α水平低于对照组,提示连续性血液透析滤过可减轻多发创伤术后并发脓毒症患者炎性反应。
多发创伤患者炎症所致血管通透性增加可导致体液外渗、液体超载及低蛋白血症,而液体超载会进一步增加肺血管通透性,导致肺功能下降,从而影响患者氧合功能[9],故严格管理液体出入量对改善患者肺功能具有重要的临床意义[10]。本研究结果显示,治疗后12 h、24 h、48 h、72 h观察组患者PA-aDO2低于对照组,氧合指数高于对照组;治疗后24 h、48 h、72 h观察组患者PIP低于对照组,Cdyn高于对照组;提示连续性血液滤过透析能有效改善多发创伤术后并发脓毒患者氧合功能和呼吸功能。血管外肺水指数(EVLWI)可评估患者早期肺水肿严重程度,PVPI可评估患者肺毛细血管通透性[11-12]。孙丽晓等[13]研究表明,连续性血液净化可有效降低急性呼吸窘迫综合征患者EVLWI、PVPI并改善患者氧合功能。本研究结果显示,治疗后12 h、24 h、48 h、72 h观察组患者EVLW和PVPI低于对照组,提示连续性血液透析滤过能有效改善患者肺毛细血管通透性。连续性血液透析滤过改善肺功能的作用机制可能如下:通过滤器的吸附与对流作用可有效清除机体炎性递质及内毒素,进而缓解全身炎症反应;通过预防肺水肿及降低肺毛细血管通透性而有效改善氧合功能及肺顺应性;连续性血液透析滤过的缓慢超滤功能可通过稳定血流动力学而达到改善组织氧供及肺氧合功能等目的。
综上所述,连续性血液透析滤过可有效减轻多发创伤术后并发脓毒症患者炎性反应,改善患者氧合功能、呼吸力学指标及肺毛细血管通透性,具有一定的肺功能保护作用。
[1]SAGUIL A,FARGO M.Acute respiratory distress syndrome:diagnosis and management[J].Am Fam Physician,2012,85(4):352-358.
[2]王海燕.细胞因子和炎症介质在急性呼吸窘迫综合征发病机制中的作用[J].中华肺部疾病杂志(电子版),2014,7(6):83-86.DOI:10.3877/cma.j.issn.1674-6902.2014.06.026.
[3]孟晓燕,黄向阳,谭鹤长,等.持续低效血液透析联合血液灌流与连续性血液净化治疗脓毒症急性肾损伤的疗效对比[J].中国急救医学,2014,2(12):1061-1064.DOI:10.3969/j.issn.1002-1949.2014.12.002.
[4]FERGUSON N D,FAN E,CAMPOROTA L,et al.The Berlin definition of ARDS: an expanded rationale,justification,and supplementary material[J].Intensive Care Med,2012,38(10):1573-1582.
[5]FUJISHIMA S.Pathophysiology and biomarkers of acute respiratory distress syndrome[J].J Intensive Care,2014,2(1):32.DOI:10.1186/2052-0492-2-32.
[6]MATUSCHAK G M,LECHNER A J.Acute lung injury and the acute respiratory distress syndrome:pathophysiology and treatment[J].Mo Med,2010,107(4):252-258.
[7]邵启国,王建民,王琪,等.儿童急性呼吸窘迫综合征患儿血清肿瘤坏死因子-α与白细胞介素-1β,-6表达水平及其临床意义研究[J].中华妇幼临床医学杂志(电子版),2015,4(1):41-43.DOI:10.3877/cma.j.issn.1673-5250.2015.01.009.
[8]程超,杨龙贵,张泓,等.白细胞介素-6和白细胞介素-8在早期监测早产儿呼吸窘迫综合征中的意义[J].中国妇幼保健,2015,30(1):69-71.DOI:10.7620/zgfybj.j.issn.1001-4411.2015.01.25.
[9]陈兴旺,周华锋,杨梦雅,等.EVLWI监测在严重创伤致 ARDS 患者中的临床价值[J].河北医药,2015,2(19):2979-2980.DOI:10.3969/j.issn.1002-7386.2015.19.034.
[10]National Heart,Lung,and Blood Institute Acute Respiratory Distress Syndrome(ARDS)Clinical Trials Network,WIEDEMANN H P,WHEELER A P,et al.Comparison of two fluid-management strategies in acute lung injury[J].N Engl J Med,2006,354(24):2564-2575.
[11]PEREL A.Extravascular lung water and the pulmonary vascular permeability index May improve the definition of ARDS[J].Crit Care,2013,17(1):108.
[12]瞿金龙,李文放,林兆奋.连续性血液净化治疗肺外源性急性呼吸窘迫综合征的临床研究[J].中国呼吸与危重监护杂志,2011,10(6):543-546.DOI:10.3969/j.issn.1671-6205.2011.06.006.
[13]孙丽晓,高心晶,李智伯,等.血管外肺水指数对急性呼吸窘迫综合征患者预后的评价[J].中华危重病急救医学,2014,26(2):101-105.
(本文编辑:谢武英)
Impact of Continuous Venovenous Hemodiafiltration on Pulmonary Function of Multiple Trauma Patients Complicated with Postoperative Sepsis
WANGFeng,LIUJie,HUANGZhong-jun
DepartmentofEmergencyandSevereDisease,theFirstHospitalofDanjiangkou,Danjiangkou442700,ChinaCorrespondingauthor:LIUJie,E-mail:afag345@163.com
Objective To investigate impact of continuous venovenous hemodiafiltration on pulmonary function of multiple trauma patients complicated with postoperative sepsis.Methods A total of 48 multiple trauma patients complicated with postoperative sepsis were selected in the First Hospital of Danjiangkou from February to December in 2016,and they were randomly divided into control group and observation group,each of 24 cases.Patients of control group
conventional treatment,while patients of observation group received continuous venovenous hemodiafiltration based on conventional treatment.Inflammatory mediators,index of oxygenation function,respiratory mechanical index and index of pulmonary capillary permeability before treatment,after 12 hours,24 hours,48 hours and 72 hours of treatment were compared between the two groups;patients of the two groups were followed up for 1 month,and incidence of death was recorded during the follow-up.Results There was interaction between time and method in serum levels of IL-6,IL-10 and TNF-α(P<0.05);main effects of time and method were significant in serum levels of IL-6,IL-10 and TNF-α(P<0.05);after 24 hours,48 hours and 72 hours of treatment,serum levels of IL-6,IL-10 and TNF-α of observation group were statistically significantly lower than those of control group(P<0.05).There was interaction between time and method in PA-aDO2and oxygenation index(P<0.05);main effects of time and method were significant in PA-aDO2and oxygenation index(P<0.05);after 12 hours,24 hours,48 hours and 72 hours of treatment,PA-aDO2of observation group was statistically significantly lower than that of control group,respectively,while oxygenation index of observation group was statistically significantly higher than that of control group,respectively(P<0.05).There was interaction between time and method in PIP and Cdyn(P<0.05);main effects of time and method were significant in PIP and Cdyn(P<0.05);after 24 hours,48 hours and 72 hours of treatment,PIP of observation group was statistically significantly lower than that of control group,respectively,while Cdyn of observation group was statistically significantly higher than that of control group,respectively(P<0.05).There was no interaction between time and method in Raw(P>0.05);main effect of time or method was not statistically significant in Raw(P>0.05).There was interaction between time and method in EVLW and PVPI(P<0.05);main effects of time and method were significant in EVLW and PVPI(P<0.05);after 12 hours,24 hours,48 hours and 72 hours of treatment,EVLW of observation group was statistically significantly less than that of control group,respectively,meanwhile PVPI of observation group was statistically significantly lower than that of control group,respectively(P<0.05).Fatality rate of observation group was statistically significantly lower than that of control group during the follow-up(P<0.05).Conclusion Continuous venovenous hemodiafiltration has certain pulmonary function protective effect in multiple trauma patients complicated with postoperative sepsis,can effectively relive the inflammatory reaction,improve the oxygenation function,respiratory mechanical index and pulmonary capillary permeability.
Multiple trauma;Sepsis;Continuous hemodiafiltration;Pulmonary function
刘杰,E-mail:afag345@163.com
R 459.5
B
10.3969/j.issn.1008-5971.2017.06.025
2017-03-12;
2017-06-18)
442700湖北省丹江口市第一医院急危重症科
