CT与MRI联合病理学检查对原发性脑淋巴瘤的临床诊断价值
2017-07-31曹勇,曹斌
曹 勇,曹 斌
(新疆哈密兵团第十三师红星医院放射科,哈密 839000)
CT与MRI联合病理学检查对原发性脑淋巴瘤的临床诊断价值
曹 勇,曹 斌
(新疆哈密兵团第十三师红星医院放射科,哈密 839000)
目的:探讨CT、MRI联合病理学检查对原发性脑淋巴瘤的诊断价值。方法:对我院2009年1月~2014年12月收治的24例原发性脑淋巴瘤患者的临床资料进行分析,随后根据其检验方式的不同可分为CT、MRI检查组,病理学检查组和CT与MRI联合病理学检查组,每组8例患者,并将不同组别的活检与手术病理确认的脑淋巴瘤的结果进行对比分析。结果:对CT、MRI联合病理学检查组与CT、MRI组及单纯性病理学检查组患者的检查结果相比,CT、MRI联合病理学检查组的效果优于其他组,差异均具有统计学意义。结论:原发性脑淋巴瘤联合检测可以增强临床确诊的准确性,同时在一定程度上对本病的诊断具有提示作用,有助于医师做出正确的诊断,但随医学的发展,仍需不断提升MRI与CT的检查诊断技术。
CT;MRI;病理学检查;原发性脑淋巴瘤;临床研究
原发性脑淋巴瘤是一种罕见的颅内恶性肿瘤,但随着生活环境的不断恶化,获得性免疫缺陷性疾病的发病率在不断的升高,脑淋巴瘤的发病率也在不断增加,该病对放疗和化疗均较为敏感,而且影像学检查对本病的确诊具有重要价值[1-3]。但临床研究表明,脑淋巴瘤的影像学检查较为复杂,结果常常显示其临床表现无特异性差异,从而导致该种疾病的误诊率偏高,因此找到方便、合理的诊断学方法是脑淋巴瘤确诊的关键因素[4-7]。鉴于此,我们应用CT、MRI联合病理学检查对原发性脑淋巴瘤的诊断进行了研究,以期为临床诊断提供依据,以提高临床对本病的诊断和鉴别诊断能力。
1 资料与方法
1.1 一般资料选取我院于2009年1月~2014年12月收治的原发性脑淋巴瘤患者24例,其中男16例,女8例,年龄为14~84岁,平均年龄为(51.4±5.3)岁。将24受试者根据其检验方式分为3组,即CT、MRI检查组,病理学检查组和CT与MRI联合病理学检查组,每组8例患者。入选标准:①所有患者均经过活检鉴定为弥漫性大B细胞淋巴瘤;②所有患者均具有正常的免疫功能。排出标准:①所有患者均无免疫性疾病史并未接收到任何免疫抑制药物的治疗;②排除有AIDS病史的患者。患者临床表现:根据患者主诉可知所有患者均存在头痛、头晕、恶心、呕吐、癫痫、肢体活动障碍、语音错乱、发热等症状。所有患者或其家属均于治疗前与院方签订了我院医学伦理研究会制定的患者知情同意书。
1.2 研究方法入选的24例患者均进行了CT检查了平面扫描,采用德国西门子迭代16排32层螺旋CT机,进行6mm的连续扫描,同时使用欧乃派克300 mgI/mL 80~100m L进行静脉团注,其中MRI检查采用平扫及增强扫描的方式,以轧喷酸葡甲铵(Gd-DTPA)为对比剂,进行超导型磁共振检验,扫描序列包括自旋回波(SE)T1W I和快速自旋回波(TSE)T2W I及单位激发平面回波(ssEPI-SE)扩散加权成像(DWI)。常规采用矢状面、横轴面、冠状面扫描,增强后行矢状面、横轴面、冠状面T1WI扫描,扩散加权成像的扩散敏感梯度应用在频率、相位、层面3个编码方向上,b值为0和 1000 s/mm2,由机器自动生成为各向同性DW I。读片根据病变的数目、位置、大小、密度、信号(T1WI,T2WI,DWI)、增强方式(均匀、环形、不规则)、边缘、占位效应及灶周水肿程度、邻近脑膜及室管膜有无受侵增强等。按照恶性淋巴瘤病理分类法分类。
1.3 检测指标根据不同组别为患者准备不同的检查方案,即CT、MRI组患者仅进行CT和MRI检查,病理学检查组患者仅进行病理学检查,CT与MRI联合病理学检查组进行CT、MRI与病理学的联合检查。其检测指标如下[8]:对所有患者的病灶分布、部位、形态、大小、数量、密度、信号、瘤周水肿、强化情况及占位效应。CT和MRI检查进行病灶CT的密度与灰质比进行高信号、等信号及低信号进行等级分析,同时将病灶的T1和T2信号强度与灰质比也进行等级分析,其分析过程同前者[10];瘤周水肿程度进行3个等级的对比分析,其等级要求如下:水肿带厚度<肿瘤直径1/2者为轻度水肿,水肿带厚度介于肿瘤直径1/2与肿瘤直径中间者亦为中度水肿,水肿带厚度>肿瘤直径者为重度水肿者[11];占位效应分轻、中和显著三级。对CT和MRI诊断结果的特异性和敏感性进行对比分析[12]。
1.4 统计学数据分析在本次试验结束后,将参与研究的24例患者的相关临床治疗进行汇总分析,所有数据输入Excel表格进行统计分析,应用SPSS18.0统计学软件进行数据处理,计量资料采用均数±标准差(x± s)表示,采用t检验,计数资料采用χ2检验,置信区间采用95%,以P<0. 05表示差异具有统计学意义。
2 结果
2.1 病理学检查组患者病理结果分析根据患者的入选情况可知,患者并无免疫性缺陷疾病或其他器官的淋巴瘤病史,在光镜下可见肿瘤细胞大小均一,细胞核较大,细胞质较少,在脑组织中呈现出一种弥漫性生长的状态,同时由于肿瘤细胞内部的血管进行不同程度的增生,因此肿瘤中可见“袖套样”排列的情况,同时由于细胞质较少,因此血管中无坏死和钙化情况。常规免疫组化检查中LCA、CD20、CD79、CD45RO、CD3和GFAP等指标。其中LCA、CD20、CD79均来源14例B细胞,T细胞来源中的10例可见LCA、CD45RO、CD3的阳性表征,GFAP在所有患者的病理学检查中均呈现阴性表征。
2.2 MRI、CT检查组对原发性脑淋巴瘤的影像学表现分析由结果可知,CT和MRI联合检查结果显示,在各项指标中MRI、CT联合检查可提高患者检查的准确度,较少误诊率,有助于淋巴瘤的诊断,见表1。

表1 MRI、CT及MRI+CT对原发性脑淋巴瘤的影像学表现分析(例)
2.3 CT、MRI联合病理学检查组的分析通过对24例患者的CT和MRI诊断情况与结合病理通过ROC曲线对比分析,发现:通过影像结果结合病理的曲线下面积(AUC)为0.978大于CT和MRI诊断的AUC(0.913),且具有统计学意义(p=0.03 < 0.05)。因此,对CT、MRI联合病理学检查组与CT、MRI组及单纯性病理学检查组患者的检查结果相比,CT、MRI联合病理学检查组的效果优于单纯检查组(见图1、图2)。
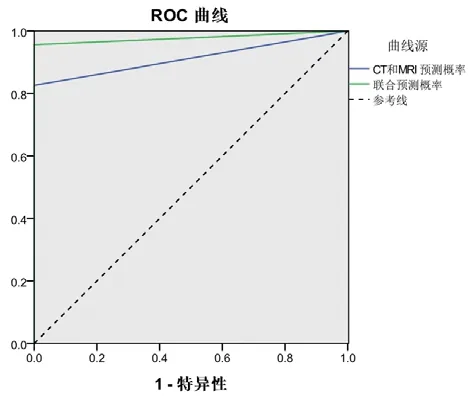
图1 CT和MRI诊断阳性率与联合病理阳性诊断的ROC曲线
2.4 CT、M R I与病理结果的分析本研究结果显示,CT、MRI组诊断的灵敏度分别为95.35%,特异性为55.00%,诊断准确率为91.31%。病理学检查组诊断的灵敏度为98.43%,特异性为62.34%,诊断准确率为96.56%,CT、MRI联合病理学检查组诊断的灵敏度分别为98.79%,特异性为70.43%,诊断准确率为97.67%(详见表2、图2)。
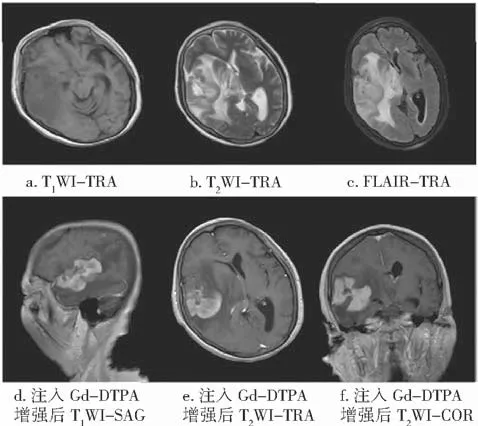
图2 原发性脑淋巴瘤病理学检查后影像图

表2 三组患者诊断结果分析(n)
3 讨论
原发性脑淋巴瘤是医学上的罕见病,发病率随着生活环境的恶化而不断升高[13]。据不完全统计[14-16],罕见病的发病率占1%。从发病年龄群分析,中老年属于此病的高发人群,且平均年龄均在50岁以上。从临床病例分析,免疫功能正常者及免疫功能缺陷的患者占发病人群中多数。在我国原发性淋巴瘤的发病率交10年前提高了2倍,换句话说原发性脑淋巴瘤足以引起临床医生的高度关注[17-19]。原发性脑淋巴瘤的临床诊断一直是临床确诊的最大障碍,患者的临床症状并不能全面的代表患者的状态,但是医学上通常采用CT和MRI联合检测的方式进行确诊,但是这种方式也存在一定的弊端,如在加强CT清晰度时会降低水肿边缘的一致性,而CT在肿瘤体积较大处水肿程度中的差异显现较为轻微。同时正由于原发性脑淋巴瘤的临床表现缺乏特征性,按WHO分类对淋巴瘤诊断和分型,必须做病理学检查确诊。该疾病的病理特点是肿瘤细胞常以血管为中心呈花团状生长,成层排列,形成血管周围细胞套,使血管内腔变细或闭塞,易发生小灶性坏死,由于对血管壁的广泛浸润导致血脑屏障严重破坏,CT、MRI增强扫描时,对比剂很容易通过血脑屏障,引起肿瘤组织的显著强化。因此病理学检测就有其存在的意义。
原发性脑淋巴瘤较少见,可起自脑实质或脑膜内。过去认为,绝大多数脑内淋巴瘤病例缺乏特征性的影像学改变。其影像特点归纳如下:脑淋巴瘤可单发亦可多发,单发占60%左右;幕上脑深部中线附近多见,可侵犯室管膜、脑膜呈弥漫增厚;病灶多较均匀,囊变、坏死、钙化少见,占位较少,与病灶大小、水肿程度相关;平扫CT为90%为等或稍高密度,MRI为T1WI呈等或稍低信号,T2WI呈稍低、等或稍高信号;增强检查病灶以均匀明显强化多见,动态增强呈缓慢增强,逐渐达到高峰[20]。
在本次研究中,CT与MRI联合病理学检查的效果强于单纯的CT、MRI检查和单纯的病理学检查,因此对原发性脑淋巴瘤进行联合检测可以增强临床确诊的准确性,同时在一定程度上对本病的诊断具有提示作用,有助于医师做出正确的诊断,但随着研究的深入,它的一些征象已逐渐被人们认识。近年来国内外学者尝试利用CT动态增强(dynamic contrast- enhanced,DCT)、MRI动态增强(dynam ic contrast- enhanced,DMRI)技术来研究脑淋巴瘤的强化特点[6],发现脑淋巴瘤强化峰值出现较晚,即肿瘤早期强化不明显,而是呈缓慢增强,逐渐达到高峰,据此可用以鉴别恶性胶质瘤与淋巴瘤。
综上可知,脑淋巴瘤进行联合检测可以增强临床确诊的准确性,同时在一定程度上对本病的诊断具有提示作用,有助于医师做出正确的诊断,但随医学的发展,仍需不断提升MRI与CT的检查诊断技术。
[1] Raredon M S, Ghaedi M, Calle E A, et al. A Rotating Bioreactor for Scalable Culture and Differentiation of Respiratory Epithelium [J]. Cell medicine, 2015, 7(3): 109-121.
[2] 蒋光仲, 宾精文. 原发性脑内淋巴瘤的CT、MRI征象分析 [J]. 中国医学创新, 2012, 9(2): 66-68.
[3] Ramanujam K, Himle M B, Hayes L P, et al. Clinical Correlates and Predictors of Caregiver Strain in Children with Chronic Tic Disorders[J]. Children's health care: journal of the Association for the Care of Children's Health, 2015, 44(3): 249-263.
[4] 李水清, 李艳辉. 原发性脑淋巴瘤的CT、MRI表现与病理对照分析[J]. 湘南学院学报 (医学版), 2011, 13(2): 32-34.
[5] Hartigan S, Tasian G E. Unnecessary diagnostic imaging: a review of the literature on preoperative imaging for boys with undescended testes [J]. Translational andrology and urology, 2014, 3(4): 359-364.
[6] 丁洪彬, 田为中, 张波, 等. 原发性脑淋巴瘤的CT、MRI影像表现与鉴别诊断 [J]. 西部医学, 2011, 23(1): 143-145.
[7] 徐良洲, 苗焕民, 易平, 等. 原发性脑淋巴瘤CT与MRI诊断 [J]. 中国临床神经外科杂志, 2009, 14(9): 535-537.
[8] 李又成, 李宗芳, 李建策, 等. 原发性脑淋巴瘤的病理与MRI表现的相关研究[J]. 中国临床医学影像杂志, 2005, 16(1): 5-7.
[9] 钮雪峰, 高昆, 吴新凤. CT与MRI诊断原发性脑淋巴瘤临床特点及影像学表现分析[J]. 世界最新医学信息文摘: 连续型电子期刊, 2015(77).
[10] 吕兴胜, 范新华. 原发性脑内恶性淋巴瘤的MRI诊断及其临床意义[J]. 中国全科医学, 2008, 11(12): 1086-1087.
[11] Caobelli F, Pizzocaro C, Zorzi F, et al. (18) F-FDG PET/CT Presentation in a Patient Diagnosed with Large Cell Neuroendocrine Carcinoma of Uncertain Primary[J]. Nuclear medicine and molecular imaging, 2013, 47(2): 146-147.
[12] Mammen S, Keshava S N, Kattiparambil S. Acute Portal Vein Thrombosis, No Longer a Contraindication for Transjugular Intrahepatic Porto-Systemic Shunt (TIPS) Insertion [J]. Journal of clinical and experimental hepatology, 2015, 5(3): 259-261.
[13] Jovan Jose K V, Raghavachari K. Electrostatic Potential-Based Method of Balancing Charge Transfer Across ONIOM QM: QM Boundaries[J]. Journal of chemical theory and computation, 2014, 10(10): 4351-4359.
[14] Berardo E, Hu H S, van Dam H J, et al. Describing Excited State Relaxation and Localization in TiO2 Nanoparticles Using TD-DFT[J]. Journal of chemical theory and computation, 2014, 10(12): 5538-5548.
[15] Xu S, Ren Z, Wang Y, et al. Preferential expression of cytochrome CYP CYP2R1 but not CYP1B1 in human cord blood hematopoietic stem and progenitor cells [J]. Acta pharmaceutica Sinica B, 2014, 4(6): 464-469.
[16] Ikeda K, Yamagata M, Tanaka S, et al. Synovitis and osteitis in the left sternoclavicular joint in a 60-year-old woman[J]. Journal of medical ultrasonics, 2015, 42(1): 133-134.
[17] 吴仕科, 王志敢, 张亚林, 等. 原发性脑淋巴瘤的CT、MRI表现与病理对照分析[J]. 中国ct和mri杂志, 2011, 09(3): 10-13.
[18] 李长英, 王健, 钟银鹏, 等. 原发性脑淋巴瘤的CT、MRI诊断[J]. 中国医学影像学杂志, 2007, 15(3): 217-219.
[19] Sodhi K S, Saxena A K, Khandelwal N, et al. Pseudolipoma of the Inferior Vena Cava [J]. The Indian journal of surgery, 2014, 76(5): 413-414.
[20] 丁洪彬, 田为中, 张波, 等. 原发性脑淋巴瘤的CT、MRI影像表现与鉴别诊断[J]. 西部医学, 2011, 23(1): 143-145.
CT, MRI combined w ith clinical diagnosis of pathological exam ination of primary brain lymphoma
Cao Yong, Cao Bin
(Department of Radiology Red Star Hospital of Hami province Xinjiang Thirteenth Division, Hami 839000, China)
Objective Discussion CT, MRI United clinical diagnosis of primary lymphoma of the brain pathology analysis. M ethods The clinical data in our hospital in January 2009 to December 2014 were treated 24 cases of primary brain lymphoma patients were analyzed, and then according to the test methods can be divided into CT, MRI examination group, pathology group and CT and MRI joint pathology groups of eight patients, and the results of brain lymphoma biopsy and surgical pathology confirmed the different groups were compared. Results For CT, MRI Joint pathology group compared with CT, MRI findings andsimple pathological group of patients, CT, MRI effect of the Joint Inspection Unit pathology better than inspection group, the difference was statistically significant. Conclusions Onset of brain lymphoma joint detection can enhance the accuracy of clinical diagnosis, and to some extent in the diagnosis of this disease has prompted the role to help doctors make the right diagnosis, but with the development of medicine, still rising technical diagnosis of MR and CT workers.
CT; MRI; pathology; primary brain lymphoma; clinical research
R734.2
A
1673-016X(2017)04-0081-04
2017-01-03
曹勇,E-mail:qitianshen12xiong@163.com
