不同程度扁平苔藓患者治疗前后唾液中IL-17与念珠菌水平变化①
2017-06-05朱建华苗艺缤刘继光
朱建华,苗艺缤,刘继光
(佳木斯大学附属口腔医院,黑龙江 佳木斯 154002)
不同程度扁平苔藓患者治疗前后唾液中IL-17与念珠菌水平变化①
朱建华,苗艺缤,刘继光
(佳木斯大学附属口腔医院,黑龙江 佳木斯 154002)
目的:探讨扁平苔藓患者口腔念珠菌定殖数量与唾液中白细胞介素17(IL-17)表达水平及其之间的关系。方法:选取40例口腔扁平苔藓伴有唾液念珠菌镜检阳性的患者,局部应用制霉菌素抗真菌治疗,并采集患者治疗前后的唾液,应用含漱液浓缩培养法检测念珠菌定殖数量,通过酶联免疫吸附试验检测唾液IL-17表达水平,通过单位体积唾液念珠菌数量分为念珠菌感染组(实验组)和非感染组(对照组),并分别记录两组治疗前后念珠菌记数的变化和IL-17水平的变化,进行统计分析。结果:实验组经过治疗,il-17表达水平(11.47±3.71)ng/L明显低于治疗前(8.30±2.85),差异有统计学意义(P<0.05),口腔念珠菌数量与唾液IL-17表达水平呈正相关(r=0.427,P=0.006);对照组在治疗前后il-17表达水平无明显变化。结论:念珠菌感染可以引起扁平苔藓患者唾液中il-17含量的升高,通过抗念珠菌治疗可以减少扁平苔藓患者唾液IL-17表达水平。
口腔扁平苔藓;白色念珠菌;白细胞介素17;唾液
扁平苔藓是常见的皮肤黏膜病变。最先被Wilson在1869年发现并且影响0.5%~1%世界人口[1]。病变可以影响黏膜和皮肤,有时两者共存,OLP可能的病因包括(1)遗传因素(2)牙科材料(3)用药(4)感染因素-微生物或病毒(5)自身免疫(6)免疫缺陷(7)食物过敏(8)精神压力(9)不良习惯(10)创伤(11)糖尿病和高血压[2]。大量研究倾向于免疫因素,特别是朗格汉斯细胞和角质形成细胞的激活[3]。呈递抗原给CD4+T细胞,这些细胞分泌IFN-β,它是一个Th1细胞因子,可以激活CD8+毒性T细胞导致基底细胞凋亡,但是除了传统的Th1,Th2细胞,Th17细胞组成了第三个具有特定功能的效应T细胞的子集,Th17细胞在宿主对抗特定病原体比如白色念珠菌和特定细胞外细菌都有影响,然而广泛的IL-17的受体分布导致Th17细胞激活可以引起严重的组织反应,有可能是潜在的自身免疫炎症的病因。口腔是一个复杂的生态系统包括多种黏膜上皮细胞,并不断的接受唾液的冲洗。口腔念珠菌是人类最易感染的微生物,特别是生命中的早期与晚期阶段,在普通人群中,无症状念珠菌携带率在20%~75%,其中新生儿携带率为45%,健康儿童为45%~65%,健康成人为30%~45%,带有可摘义齿人群为50%~65%,接受化疗的急性白血病患者为90%,HIV阳性患者为95%。白色念珠菌是口腔正常菌群,在健康人中一般不引起任何症状,但是若菌群的过度生长会引起局部组织不适,味觉的改变以及吞咽困难,甚至免疫功能异常的患者感染可以扩散到血液或胃肠道。系统念珠菌病死亡率达71%~79%[4,5]。OLP病理表现是局部上皮细胞破坏,念珠菌对上皮的附着是感染的第一步,因其不受唾液冲刷的影响,念珠菌感染也可能是继发于OLP病变之后,并且加重OLP的体征(局部不适和烧灼感)。大量研究表明口腔扁平苔藓患者念珠菌感染几率高于健康人[6]。有实验说明Th17细胞途径在黏膜和上皮特别是口腔黏膜和口外皮肤对真菌的免疫中扮演了重要的角色[7]。但是念珠菌感染和扁平苔藓的因果关系暂时不明确。本研究的目的是通过酶联免疫吸附试验检扁平苔藓伴白念感染的患者在抗真菌治疗前后,唾液中念珠菌水平与唾液中的炎症因子IL-17水平表达差异和相互作用关系,探讨抗真菌治疗对于扁平苔藓临床治疗的作用和意义。
1 材料与方法
1.1 实验分组
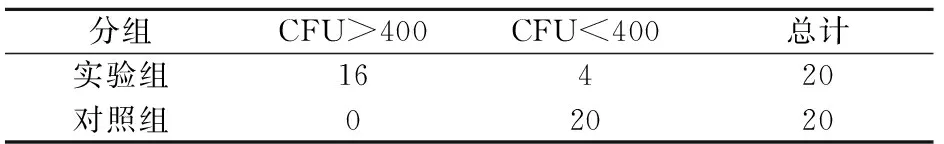
40例OLP患者选自佳木斯大学附属第二医院牙周病门诊。纳入标准包括:(1)在佳木斯大学口腔医院就诊的病理诊断为扁平苔藓患者。(2)行微生物学检查结果为白色念珠菌阳性并且菌落数CFU/mL>400。排除标准包括:(1)有过放射治疗史。(2)牙体、牙周组织及口腔黏膜病变。(3)长期或近期(4周内)使用广谱抗生素。(4)妊娠;吸烟。采集未刺激全唾液、含漱液,共采集样本40例,男14例,女26 例,年龄60~89岁,平均69岁,其中唾液培养菌落阳性患者(CFU>400/mL)20例,真菌培养阴性患者(0 1.2 方法1.2.1 唾液样本收集 采集样本前30min所有实验对象禁食,清水含漱后于早上 9:00-10:00期间,静坐,头前倾略低,向无菌离心管内缓缓流入非刺激性唾液5mL.采集的唾液于1h内送至实验室,1.5mL分装,-80℃冰箱保存。 1.2.2 菌落计数 显色琼脂培养基中上面生长翠绿色的菌落。 1.2.3 用ELISA试剂盒测定唾液IL-17浓度 患者静坐5min后用10mL0.01mmol灭菌PBS缓冲液含漱,将含漱液放入无菌离心管内。标本于1h内送至实验室,将采集的漱口液于4000r/min4℃离心10min,除去上清液,重新混匀,分别取100μL混悬液接种于3个显色琼脂培养基。37℃孵育48h后观察菌落并记录下3个培养基中菌落形态及总菌落数(CFU)。结果判定参照试剂手册。以健康对照者为阴性对照;经灭菌处理的空培养基为空白对照。 1.3 统计学方法 2.1 实验组20例患者中男4例,女16例,平均年龄(69.9±7.71)岁。对照组男3例,女17例,平均年龄(66.9±4.41)岁,实验组与对照组年龄和性别差异无统计学意义(P>0.05),具有可比性。 2.2 两组患者唾液念珠菌数量比较:实验组20例有16例口腔念珠菌数量大于400CFU/mL,对照组20例均小于400CFU/mL,经卡方检验分析,两组比较具有统计学差异。两组念珠菌数量比较具有统计学差异。(P<0.05)见表1。 表1 实验组和对照组口腔念珠菌数量比较(CFU/mL) 注:P<0.05 2.3 两组患者唾液中IL-17水平变化的比较:ELISA测定样本中IL-17浓度,采用独立样本t检验分析实验组治疗前后的变化以及对照组治疗前后的变化,差异具有统计学意义(P=0.04),结果服从正态分布,用均值加减标准差的形式表示结果;对照组患者治疗前后IL-17水平无明显差异(P=0.227)。见表2。 分组治疗前il-17浓度治疗后il-17浓度实验组11.47±3.718.30±2.85对照组4.40±1.765.11±1.91 注:P=0.227 2.4 口腔念珠菌数量和唾液IL-17水平的相关性分析:对实验组和对照组分别作pearson相关性分析。结果,实验组口腔念珠菌与唾液il-17水平成正相关(r=0.427,P=0.006),对照组二者无相关性(P=0.170)。见表3~4。 表3 实验组口腔念珠菌数量和唾液IL-17浓度相关性 注:P=0.006 表4 对照组口腔念珠菌数量和唾液IL-17浓度相关性 注:P=0.170 念珠菌感染被分为原发性和继发性,继发性感染时叠加在其他疾病病变部位基础之上,比如OLP,可以增加念珠菌病的易感性。有关口腔念珠菌病与口腔扁平苔藓之间的关系已有学者研究有的学者观察到糜烂型OLP与非糜烂型OLP的念珠菌数量无显著差别,指出念珠菌并非糜烂型OLP的病因。亦有学者指出糜烂型OLP较非糜烂型OLP有更高的念珠菌检出率[6]。因而念珠菌感染是OLP的病因还是因为OLP导致的念珠菌感染还需要进一步研究。 白细胞介素17是促炎细胞因子,可以导致多种炎性疾病,大量大鼠实验结果确定IL-17和TH17细胞在炎性疾病,自身免疫疾病以及宿主抵抗中起到相关病原体的作用。相关临床试验结果表明:通过抑制IL-17细胞因子的释放对治疗银屑病,关节炎等自身免疫病有临床效果[8]。IL-17的过度表达可以在多种自身免疫病和炎性疾病中观察到,该细胞因子起到的病理作用早已经被证实[9]。而扁平苔藓是T细胞介导的免疫疾病,所以IL-17细胞因子在局部炎症反应中起了至关重要的作用,人类念珠菌反应性CD4+T细胞表达Th17标记物比如IL-17。亦有研究表明炎症反应会增加白色念珠菌局部感染几率,同时念珠菌定殖会阻碍病变的恢复,从而形成恶性循环:局部炎症反应的存在改变了局部菌群的结构,形成了有利于大量念珠菌定殖的环境,加重疾病反应。以往研究表明:IL-17以及其他Th-17细胞因子在宿主黏膜表面通过引导固有免疫比如(中性粒细胞激活因子,抗菌肽)来防御病原体。大鼠实验观察胃部及口腔白色念珠菌的定殖导致IL-17和IL-23释放的增加[10],因此念珠菌感染提高了机体细胞因子的释放IL-17进一步使炎症反应加重。与本实验结果相符合。 本实验结果表示口腔扁平苔藓伴有念珠菌感染患者口中唾液白色念珠菌水平与白细胞介素17浓度呈正相关,说明通过减少扁平苔藓病变部位白色念珠菌数量可以降低唾液中炎症因子的浓度,说明白色念珠菌作为扁平苔藓可能的致病因素之一,可以引起患者局部病变部位IL-17细胞因子浓度增加,加重局部炎症反应,从而为通过治疗白色念珠菌病来治疗扁平苔藓提供临床依据。 [1]MollaogluN.Orallichenplanus:areview[J].BritishJournalofOral&MaxillofacialSurgery, 2000, 38(4):370-377 [2]RoopashreeMR,GondhalekarRV,ShashikanthMC,etal.Pathogenesisoforallichenplanus–areview[J].JournalofOralPathology&Medicine, 2010, 39(10):729-734 [3]KornT,BettelliE,OukkaM,etal.IL-17andTh17Cells[J].AnnualReviewofImmunology, 2009, 27(1):485-517 [4]边伟刚, 郭忠和, 金日南. 肺结核合并白色念珠菌感染30例临床分析[J]. 黑龙江医药科学, 2006,29(4):106 [5]刘艳杰, 于国园. 长期用药致白色念珠菌感染1例[J]. 黑龙江医药科学, 2002, 25(3):126 [6]Carli,JooPauloDe.ClinicalCorrelationofOralCandidosisandOralLichenPlanus[J].OralCandidosis,2015:75-82 [7]ContiHR,GaffenSL.HostresponsestoCandidaalbicans:Th17cellsandmucosalcandidiasis[J].Microbes&Infection, 2010, 12(7):518-527 [8]MiossecP,KollsJK.TargetingIL-17andTH17cellsinchronicinflammation.[J].NatureReviewsDrugDiscovery, 2012, 11(10):763-776 [9]RuiL,XinZ,QiH,etal.OverexpressionandSelectivelyRegulatoryRolesofIL-23/IL-17AxisintheLesionsofOralLichenPlanus[J].MediatorsofInflammation, 2014, 2014(4):390-392 [10]ContiHR,ShenF,NayyarN,etal.Th17cellsandIL-17receptorsignalingareessentialformucosalhostdefenseagainstoralcandidiasis.[J].JournalofExperimentalMedicine, 2009, 206(2):299-311 佳木斯大学研究生科技创新项目,编号:YM2016-073。 朱建华 (1959~)女,黑龙江佳木斯人,本科,教授,硕士研究生导师。 刘继光(1961~)男,黑龙江佳木斯人,硕士,教授,硕士研究生导师。E-mail:miao.miao@me.com。 R B 1008-0104(2017)02-0040-02 2016-10-09)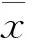
2 结果
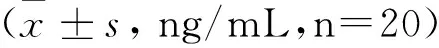



3 讨论
