血管内皮细胞生长因子、基质金属蛋白酶—2和基质金属蛋白酶抑制因子—2在非小细胞肺癌中的表达及意义
2017-05-11余雪君刘欣艳李彩荣王锦俊赵纯诚
余雪君+刘欣艳+李彩荣+王锦俊+赵纯诚+盛霞+陶玙婧

[摘要] 目的 探討非小细胞肺癌(NSCLC)组织中血管内皮细胞生长因子(VEGF)、基质金属蛋白酶-2(MMP-2)和基质金属蛋白酶抑制因子-2(TIMP-2)的表达与肺癌侵袭和转移的关系。 方法 收集上海市普陀区中心医院2012年1月~2015年12月临床和病理确诊的56例NSCLC标本,其中25例肺鳞癌、31例肺腺癌;另取20例癌旁正常肺组织作为阴性对照,用免疫组化SP法检测标本中VEGF、MMP-2和TIMP-2的表达。 结果 VEGF、MMP-2和TIMP-2在肺癌和正常肺组织中的表达差异有统计学意义(P < 0.05);VEGF和MMP-2的表达与肺癌淋巴结转移和临床分期呈正相关(P < 0.05),TIMP-2的表达与肺癌淋巴结转移和临床分期呈负相关(P < 0.05),但都与病理类型无关(P > 0.05)。 结论 VEGF、MMP-2和TIMP-2的表达与非小细胞肺癌的侵袭和转移相关,可作为评价肺癌组织侵袭和转移能力的指标。
[关键词] 非小细胞肺癌;血管内皮细胞生长因子;基质金属蛋白酶-2;基质金属蛋白酶抑制因子-2;免疫组织化学;肿瘤转移
[中图分类号] R734.2 [文献标识码] A [文章编号] 1673-7210(2017)03(b)-0107-04
Expression of vascular endothelial growth factor, matrix metalloproteinase-2 and tissue inhibitor of metalloproteinase-2 in non small cell lung carcinoma and its clinical significance
YU Xuejun1 LIU Xinyan1 LI Cairong1 WANG Jinjun1 ZHAO Chuncheng2 SHENG Xia3 TAO Yujing1
1.Department of Geriatrics, Central Hospital of Shanghai Putuo District, Shanghai 200062, China; 2.Department of Thoracic Surgery, Central Hospital of Shanghai Putuo District, Shanghai 200062, China; 3.Department of Pathology, Central Hospital of Shanghai Putuo District, Shanghai 200062, China
[Abstract] Objective To study the expression of vascular endothelial growth factor (VEGF), matrix metalloproteinase-2 (MMP-2) and tissue inhibitor of metalloproteinase-2 (TIMP-2) in non small cell lung carcinoma (NSCLC) and their relationship with invasion and metastasis of the lung cancerous tissues. Methods Fifty-six cases of human NSCLC tissues which had clinical and pathological diagnosis were collected from the Central Hospital of Shanghai Putuo District from January 2012 to December 2015. Among them, 25 cases had lung squamous cell carcinoma and 31 cases had lung adenocarcinoma. Another 20 cases of adjacent normal lung tissue were taken as a negative control. The expression of VEGF, MMP-2 and TIMP-2 were detected by SP immunohistochemical technique in all specimens. Results The expression of VEGF, MMP-2 and TIMP-2 in lung carcinoma and normal lung tissues were statistically significantly different (P < 0.05). There were positive correlations between the expression of VEGF and MMP-2 with lymph node metastasis and clinical stage (P < 0.05), but there was negative correlation between the expression of TIMP-2 with lymph node metastasis and clinical stage respectively (P < 0.05). The expression of VEGF, MMP-2 and TIMP-2 had no association with pathological type (P > 0.05). Conclusion The expression of VEGF, MMP-2 and TIMP-2 are associated with the invasion and metastasis in lung carcinoma, which may be potentially useful for indicating the metastasis and invasion of lung carcinoma.
[Key words] Non small cell lung carcinoma; Vascular endothelial growth factor; Matrix metalloproteinase-2; Tissue inhibitor of metalloproteinase-2; Immunohistochemistry; Tumor metastasis
非小细胞肺癌(NSCLC)是肺癌最常见的组织学类型,占肺癌总数的80%~85%,已成为致死率最高的肿瘤[1],而且,有80%以上的患者死于侵袭和转移[2],因此研究NSCLC侵袭与转移的可能机制,对制订正确的治疗方案及判断预后具有重要的临床意义。肿瘤的侵袭和转移是多因素、多步骤的生物学過程,涉及到肿瘤血管生成、细胞外基质(ECM)降解等变化[3]。血管内皮细胞生长因子(VEGF)是目前发现的刺激肿瘤血管生成最重要的因子,可直接或间接地促进血管生成[4]。基质金属蛋白酶(MMPs)水解ECM,基质金属蛋白酶抑制因子-2(TIMP-2)是MMP-2的抑制剂,正常情况下二者处于平衡状态,当TIMP-2水平高时,会抑制MMP-2的激活,而当TIMP-2水平低时,则介导MMP-2的激活[5-6]。本研究采用免疫组化SP法检测肺癌中VEGF、MMP-2和TIMP-2的表达,探讨肺癌组织侵袭和转移的可能机制,为其生物学行为的判断和临床预后提供依据。
1 资料与方法
1.1 一般资料
收集普陀区中心医院2012年1月~2015年12月行手术治疗且术前未经化疗、放疗及免疫治疗的56例NSCLC标本(NSCLC组),均经临床表现和手术病理确诊为NSCLC,均在患者的知情同意下进行。另取20例癌旁正常肺组织作为阴性对照(对照组),所取组织距病灶边缘5 cm以上。NSCLC组中,男41例,女15例,年龄43~73岁,平均(62.25±12.37)岁;对照组中,年龄44~72岁,平均(61.86±11.83)岁,两组年龄比较,差异无统计学意义(P > 0.05)。NSCLC中,鳞癌25例,腺癌31例;临床分期采用国际抗癌联盟分期标准,Ⅰ期12例,Ⅱ期26例,Ⅲ期14例,Ⅳ期4例;伴淋巴结转移34例,无淋巴结转移22例;肿瘤分化中、高度44例,低分化12例。
1.2 研究方法
所有组织标本均经10%甲醛固定,常规石蜡包埋和切片,HE染色和病理学诊断。石蜡切片厚4 μm,采用免疫组化常规SP法,按说明书操作进行。VEGF、MMP-2和TIMP-2单克隆抗体、SP免疫组化试剂盒均购自福州迈新生物技术公司。以PBS代替一抗作阴性对照,用已知阳性片作为阳性对照。采用图像分析软件Image-Pro Plus 6.0分析免疫组化片结果。
1.3 结果判断
VEGF、MMP-2和TIMP-2阳性判定:均以细胞浆内出现明显的棕黄色颗粒为阳性[7-8]。根据肿瘤细胞胞浆染色的程度及染色细胞百分率,以下列符号表示[9]:“-”表示无阳性细胞或阳性细胞率为0;“+”表示阳性细胞率为10%~<40%;“++”表示阳性细胞率为40%~ <70%;“+++”表示阳性细胞率≥70%。
1.4 统计学方法
采用SPSS 22.0统计软件包进行统计分析,计量资料以均数±标准差(x±s)表示,采用t检验,计数资料采用χ2检验,以P < 0.05为差异有统计学意义。
2 结果
2.1 VEGF、MMP-2和TIMP-2在肺癌组织和正常癌旁组织中的表达
PBS阴性对照组未着色。VEGF、MMP-2和TIMP-2在NSCLC组中的表达阳性率均明显高于对照组,差异有统计学意义(P < 0.05)。见表1。
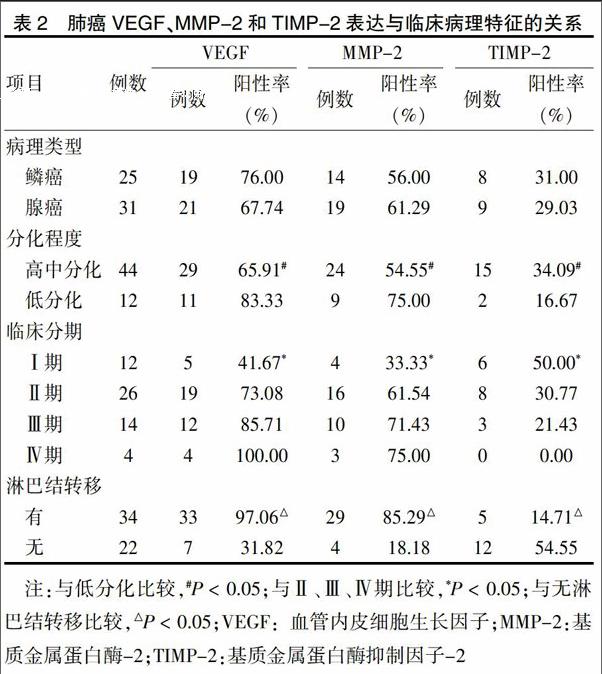
2.2 肺癌VEGF、MMP-2和TIMP-2表达与临床病理特征的关系
NSCLC腺癌组织VEGF、MMP-2和TIMP-2的表达均略高于鳞癌,但差异无统计学意义(P > 0.05),说明三者的表达均与肺癌的病理类型无关。VEGF和MMP-2的表达在高中分化肺癌组织中比低分化组织中低,但TIMP-2的表达却比低分化组织的高(P < 0.05),说明三者的表达与肺癌的分化程度有关。VEGF和MMP-2的表达随临床分期的增加而增加,Ⅰ期患者的阳性率均高于Ⅱ、Ⅲ、Ⅳ期,差异有统计学意义(P < 0.05),但TIMP-2的表达随临床分期的增加而减少(P < 0.05)。有淋巴结转移者VEGF和MMP-2的表达高于无淋巴结转移者(P < 0.05),但TIMP-2的表达低于无淋巴结转移者(P < 0.05)。见表2。
3 讨论
VEGF是一种高度特异性的血管内皮细胞有丝分裂因子,通过与其特异性受体结合,释放多种细胞因子与生长因子,刺激血管内皮细胞增殖和迁移,促进新生血管生成,在肿瘤的侵袭和转移中起重要作用[10-11]。本研究表明,VEGF的表达随临床分期的增加而增加,而且与肺癌分化程度相关,分化程度越低,表达越高,在临床上,恶性程度越高的肿瘤,越容易发生远处转移[12],这就提示VEGF可能在肺癌的发生发展过程中起到了重要的作用。而且,实验结果还显示,VEGF的表达在正常肺组织和肺癌中有显著性差异,有淋巴结转移者的VEGF表达明显高于无淋巴结转移者,说明VEGF的表达促进肿瘤血管的生成,进而促进肿瘤的生长和转移,在肺癌的侵袭和转移过程中发挥作用。梁乃超等[13]检测NSCLC组织的VEGF水平,发现肺癌组织中的VEGF水平远远高于正常肺组织,本研究结果与其一致。常超等[14]发现VEGF-C、VEGF-D及其受体VEGFR-3蛋白在NSCLC中表达显著增高,并可促进淋巴结转移和肿瘤生长,可见VEGF表达率有可能作为诊断肺癌的一项生物学标志,同时具有能够判断肺癌是否转移的潜能。
MMPs是一类在肿瘤侵袭与转移过程中发挥降解基底膜和细胞外基质作用的锌离子依赖的内源性蛋白水解酶[15],基质金属蛋白酶抑制因子是MMPs的天然抑制剂,TIMP-2可与活化的或无活性的MMP-2结合,抑制MMP-2的活性,从而抑制肿瘤细胞侵袭[16-19]。MMP-2与TIMP-2之间的平衡在肿瘤进展中具有重要意义,正常或早期的肿瘤MMP-2/TIMP-2的比值接近1.0,而重度和晚期的肿瘤却高得多[20-23],体外肿瘤侵袭实验也证明,MMP-2/TIMP-2的比值与其侵袭能力相关[24-25]。在本研究中,正常肺组织MMP-2和TIMP-2阳性表达率远远低于肺癌,表达量的差异具有显著性,说明在正常生理情况下,MMP-2和TIMP-2的表达处于一种动态的平衡状态。MMP-2的表达与临床分期、肺癌分化程度和淋巴结转移呈正相关,但TIMP-2的表达与临床分期、分化程度和淋巴结转移呈负相关,说明在恶性程度越高的肿瘤中,TIMP-2由于其表达量降低,因而不能抑制表达越来越多的MMP-2的活性,导致MMP-2/TIMP-2的比值不断增高,MMP-2发挥其水解细胞外基质的作用,最终肿瘤发生侵袭和转移。
总之,本研究结果提示,VEGF、MMP-2和TIMP-2的表达与NSCLC的发生、侵袭和转移有着密切的联系,也可能是肺癌发生远处转移的可能机制之一,可作为临床判断肺癌转移能力的指标,为深入研究肺癌的侵袭和转移提供了新的方向。
[参考文献]
[1] O'Kane GM,Leighl NB. Are immune checkpoint blockade monoclonal antibodies active against CNS metastases from NSCLC?-current evidence and future perspectives [J]. Transl Lung Cancer Res,2016,5(6):628-636.
[2] Che TF,Lin CW,Wu YY,et al. Mitochondrial translocation of EGFR regulates mitochondria dynamics and promotes metastasis in NSCLC [J]. Oncotarget,2015,6(35):37349-63766.
[3] 陳晓锋,顾振纶,梁中琴,等.基质金属蛋白酶与肿瘤侵袭和转移研究进展[J].中国药理学通报,2001,17(3):253-256.
[4] Saharinen P,Eklund L,Pulkki K,et al. VEGF and angiopoietin signaling in tumor angiogenesis and metastasis [J]. Trends Mol Med,2011,17(7):347-362.
[5] Zhang S,Zhong B,Chen M,et al. Epigenetic reprogramming reverses the malignant epigenotype of the MMP/TIMP axis genes intumor cells [J]. Int J Cancer,2014,134(7):1583-1594.
[6] Ara T,Kusafuka T,Inoue M,et al. Determination of imbalance between MMP-2 and TIMP-2 in human neuroblastoma by reverse-transcription polymerase chain reaction and its correlation with tumor progression [J]. J Pediatr Surg,2000, 35(3):432-437.
[7] Kyzas PA,Stefanou D,Batistatou A,et al. Prognostic sig?鄄nificance of VEGF immunohistochemical expression and tumor angiogenesis in head and neck squamous cell carc?鄄inoma [J]. J Cancer Res Clin Oncol,2005,131(9):624-630.
[8] Mashhadiabbas F,Mahjour F,Mahjour SB,et al. The imm?鄄unohistochemical characterization of MMP-2,MMP-10,TIMP-1,TIMP-2,and podoplanin in oral squamous cell carcinoma [J]. Oral Surg Oral Med Oral Pathol Oral Radiol,2012,114(2):240-250.
[9] Kukreja I,Kapoor P,Deshmukh R,et al. VEGF and CD 34:A correlation between tumor angiogenesis and micr?鄄ovessel density-an immunohistochemical study [J]. J Oral Maxillofac Pathol,2013,17(3):367-373.
[10] Qi X,Du L,Chen X,et al. VEGF-D-enhanced lymph node metastasis of ovarian cancer is reversed by vesicular stomatitis virus matrix protein [J]. Int J Oncol,2016,49(1):123-132.
[11] Eswarappa SM,Fox PL. Antiangiogenic VEGF-Ax:A New Participant in Tumor Angiogenesis [J]. Cancer Res,2015, 75(14):2765-2769.
[12] Nakajima K,Kho DH,Yanagawa T,et al. Galectin-3 in bone tumor microenvironment:a beacon for individual skeletal metastasis management [J]. Cancer Metastasis Rev,2016,35(2):333-346.
[13] 梁乃超,万晓年.基质金属蛋白酶MMP-9、TIMP-1及VEGF的表达情况与非小细胞肺癌组织侵袭的相关性[J].昆明医科大学学报,2016,37(10):67-70.
[14] 常超,王平,程宏忠,等.非小细胞肺癌VEGF-C VEGF-D VEGFR-3表达与淋巴转移关系的研究[J].中国肿瘤临床,2009,36(16):937-942.
[15] Song J,Peng P,Chang J,et al. Selective non-zinc binding MMP-2 inhibitors:Novel benzamide Ilomastat analogs with anti-tumor metastasis [J]. Bioorg Med Chem Lett,2016, 26(9):2174-2178.
[16] Lee MS,Jung JI,Kwon SH,et al. TIMP-2 fusion protein with human serum albumin potentiates anti-angiog?鄄enesis-mediated inhibition of tumor growth by suppre?鄄ssing MMP-2 expression [J]. PLoS One,2012,7(4):e35710.
[17] 梁秋萍,殷俊.EGFR TKI+TP方案及TP方案對晚期非小细胞肺癌治疗临床效果及肿瘤标志物水平的影响[J].成都医学院学报,2016,11(1):40-44.
[18] 陈建英,胡先全,黄三雄,等.华蟾素胶囊联合GP方案对晚期非小细胞肺癌患者免疫功能的影响[J].中国现代医生,2016,54(14):12-15.
[19] Shrestha B,Bajracharya D,Byatnal AA,et al. May High MMP-2 and TIMP-2 Expressions Increase or Decrease the Aggressivity of Oral Cancer? [J]. Pathol Oncol Res,2017, 23(1):197-206.
[20] 崔英,王淑世,成健,等.125I放射性粒子植入联合GP加重组人血管内皮抑素治疗老年晚期非小细胞肺癌临床研究[J].中外医学研究,2015,13(33):3-5.
[21] 徐玉娥,肖正国,宋薇,等.扶正升白口服液联合NP方案治疗晚期非小细胞肺癌的临床研究[J].西部中医药,2016,29(2):1-4.
[22] Hoikkala S,P?覿?覿kk?觟 P,Soini Y,et al. Tissue MMP-2 and MMP-9 [corrected] are better prognostic factors than serum MMP-2/TIMP-2--complex or TIMP-1 [corrected] in stage [corrected] Ⅰ-Ⅲ lung carcinoma [J]. Cancer Lett,2006,236(1):125-132.
[23] Kolude B,Adisa AO,Lawal AO,et al. Stoichiometric exp?鄄ression of MMP-2/TIMP-2 in benign and malignant tumours of the salivary gland [J]. Tumour Biol,2015,36(4):2351-2357.
[24] 张贤兰,黎少琴,苏宁,等.晚期非小细胞肺癌组织中BRCA1、RAP80的表达与化疗疗效的关系[J].现代医院,2015,15(6):11-13.
[25] 陈滨海,庞德湘,张雅丽,等.肺金生方通过调控MMP-2/TIMP-2平衡抗肺癌侵袭转移研究[J].中华中医药学刊,2015,33(12):2828-2830.
