2013~2015年上海某三级甲等医院细菌耐药性监测
2017-05-11瞿跃红李漫郭海燕
瞿跃红+李漫+郭海燕

[摘要] 目的 分析上海交通大學医学院附属第九人民医院北院2013~2015年病原菌分布、来源、耐药性和耐药菌谱变化,为临床合理使用抗菌药提供实验室依据。 方法 收集2013~2015年临床分离的14 192株非重复细菌,应用纸片扩散法(或MIC法)进行药敏试验,依据CLSIM100-25版标准对药敏试验结果进行判断,应用WHONET 5.6软件进行耐药性分析。 结果 从14 192株非重复细菌分类看,革兰阴性菌8472株(59.70%),革兰阳性菌2391株(16.85%),真菌3329株(23.46%)。革兰阴性菌以大肠埃希菌(26.75%)、鲍曼不动杆菌(12.24%)、铜绿假单胞菌(8.98%)为主,革兰阳性菌以肠球菌属(6.07%)和葡萄球菌(5.57%)为主,真菌主要是白色念珠菌(14.29%)。耐药菌株来源前3位为痰及咽拭子、尿、血液。3年间鲍曼不动杆菌对氨苄西林/舒巴坦、头孢哌酮/舒巴坦耐药率逐年升高,对米诺环素、复方新诺明、阿米卡星耐药率有小幅降低;铜绿假单胞菌对美洛培南的耐药率有小幅升高,对阿米卡星的耐药率有小幅降低。 结论 革兰阴性菌是医院抗菌药产生耐药性的主要细菌,医院可根据病原菌分布及其耐药特点选择合适的抗菌药物,以提高药物使用的合理性。
[关键词] 病原菌分布;耐药性;抗菌药
[中图分类号] R969.3 [文献标识码] A [文章编号] 1673-7210(2017)03(b)-0020-04
Analysis of bacterial resistance in a third-grade class-A hospital from 2013 to 2015
QU Yuehong LI Man GUO Haiyan
Department of Clinical Laboratory, Shanghai Ninth People's Hospital, Shanghai JiaoTong University School of Medicine, Shanghai 201900, China
[Abstract] Objective To analyze the distribution, source, drug resistance and drug-resistant bacteria spectrum changes of the pathogens in North Hospital of Shanghai Ninth People's Hospital, Shanghai JiaoTong University School of Medicine from 2013 to 2015, in order to provide the laboratory basis for the rational use of antimicrobial agents. Methods A total of 14 192 strains of non-repetitive bacterial isolated from clinic from 2013 to 2015 were collected. Drug susceptibility test was performed by disc diffusion method (or MIC method). The sensitivity test results were evaluated according to the standard of CLSIM100-25 and analyzed by WHONET 5.6 software. Results From the 14 192 non-repetitive bacterial species, there were 8472 strains (59.70%) of gram-negative bacilli, 2391 strains (16.85%) of gram-positive bacilli and 3329 strains (23.46%) of fungi. Gram-negative bacilli were predominantly Escherichia coli (26.75%), Acinetobacter baumannii (12.24%) and Pseudomonas aeruginosa (8.98%). Gram-positive bacilli were mainly Enterococcus (6.07%) and Staphylococcus (5.57%). The main fungi was Candida albicans (14.29%). The top three sources of drug resistant strains were from sputum and pharyngeal swab, urine and blood. In the three years, the resistance rates of Acinetobacter baumannii to Ampicillin/Sulbactam, Cefoperazone/Sulbactam gradually increased, and the resistance rates to Minocycline, Sulfamethoxazole Compound, Amikacin reduced. The resistance rate of Pseudomonasaeruginosa to Meropenem had a little increased, and the resistance rate to Amikacin reduced. Conclusion Gram-negative bacilli is the main antibiotic resistance bacteria in hospital. Based on the distribution of pathogens and drug resistance characteristics, hospital should choose appropriate antibiotics to improve the rational use of drugs.
[Key words] Bacteria distribution; Bacterial resistance; Antimicrobial agent
细菌耐药性是细菌产生对抗生素不敏感的现象,由于抗菌药物在临床上的广泛使用,细菌的耐药性也越来越严重[1-2]。2014年WHO发布报告称抗生素耐药性细菌正蔓延至全球各地。不同地区或相同地区的不同医院细菌的耐药性分布有所不同[3]。因此,及时了解医院的细菌耐药性情况和细菌耐药的发展趋势,合理指导临床使用药物显的至关重要。现对上海交通大学医学院附属第九人民医院北院2013~2015年患者细菌特点及耐药性监测情况报道如下:
1 资料与方法
1.1 菌株来源
选择2013~2015年上海交通大学医学院附属第九人民医院北院住院及门诊患者送检的标本中分离的细菌及真菌标本(患者首次分离株)进行分析。
1.2 细菌鉴定与药敏分析
细菌鉴定与药敏分析系统采用法国生物梅里埃的产品VITEK2-compact系统(国食药械进2404925)。细菌鉴定卡使用梅里埃公司生产的革兰阴性细菌鉴定卡(国械注进20162402447)、革兰阴性药敏鉴定卡(国食药监械2401436号)、革兰阳性细菌鉴定卡(国食药监械(2404510号)、革兰阳性药敏鉴定卡(国械注进20152404070)。药敏试验采用OXOID公司药敏纸片,采用纸片扩散法;MH平板培养基由上海科玛嘉公司(沪食药监械(准)字第2401272号)提供,依据CLSIM100-25标准推荐方法进行药敏试验结果判定。
质控菌使用上海临床检验中心生产的铜绿假单胞菌(ATCC27853)、大肠埃希菌(ATCC25922、35218)、金黄色葡萄球菌(ATCC25923纸片、29213MIC法)、粪肠球菌(ATCC29212)。
1.3 数据分析
药敏试验数据采用世界卫生组织中心推荐的WHONET 5.6软件进行分析。
2 结果
2.1 菌种分布
临床标本中共检出病原菌14 192株,其中,革兰阴性菌8472株,占59.70%;革兰阳性菌2391株,占16.85%;真菌3329株,占23.46%。革兰阴性菌中以大肠埃希菌(26.75%)、鲍曼不动杆菌(12.24%)、铜绿假单胞菌(8.98%)为主;革兰阳性菌中以肠球菌属(6.07%)和葡萄球菌(5.57%)为主;真菌主要为白色念珠菌(14.29%)。见表1。
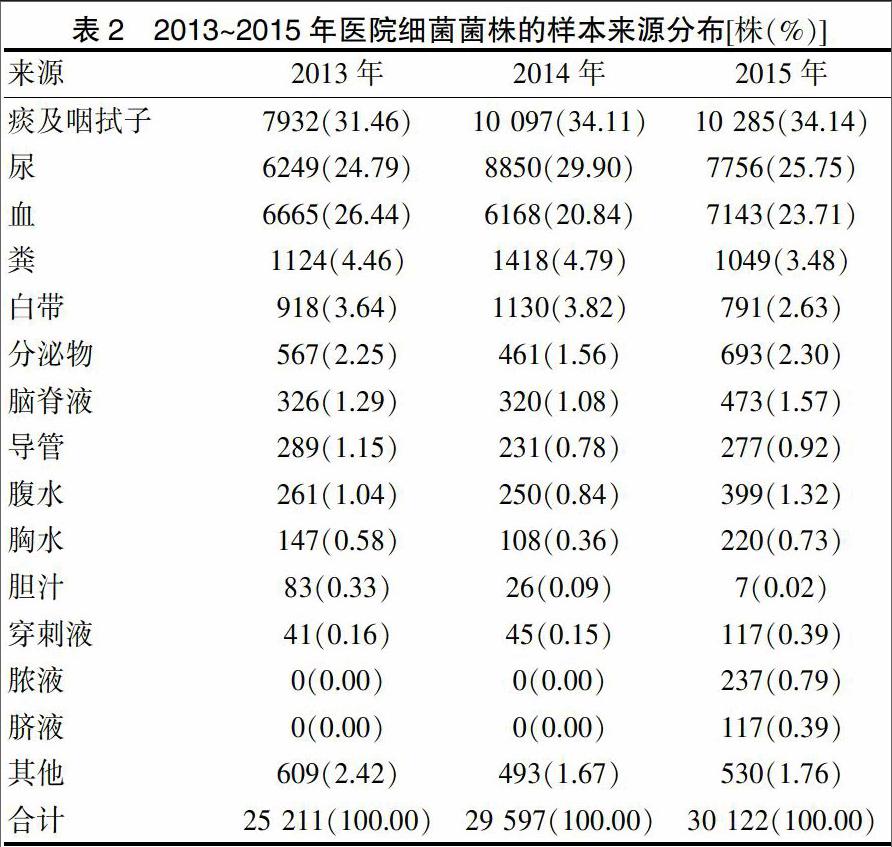
2.2 样本来源分布及构成
从样本的来源看,痰及咽拭子分离率居第1位,其他依次为尿、血、粪和白带。见表2。
2.3 重点监测菌种耐药情况分析
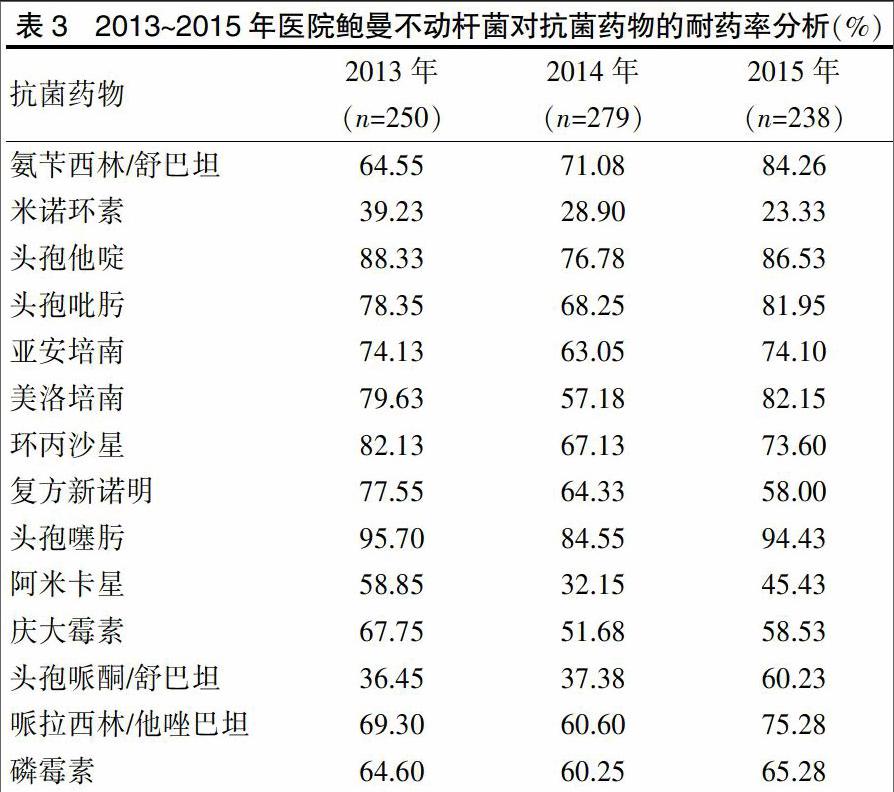
2.3.1 鲍曼不动杆菌耐药情况分析 从耐药率来看,鲍曼不动杆菌对氨苄西林/舒巴坦、头孢哌酮/舒巴坦耐药率逐年上升,上升幅度超过20%;对米诺环素、复方新诺明、阿米卡星的耐药率逐年下降,下降幅度超过10%;对美洛培南、头孢噻肟、环丙沙星、庆大霉素及其他药物耐药率上下波动。见表3。
2.3.2 铜绿假单胞菌耐药情况分析 铜绿假单胞菌3年来对美洛培南的耐药率逐年升高,由最低的21.23%上升到46.40%;对阿米卡星的耐药率逐年降低,由最高23.60%降至6.53%;对氨曲南、头孢吡肟、亚安培南药物的耐药率有小幅上升;对头孢哌酮、头孢哌酮/舒巴坦、哌拉西林/他唑巴坦、庆大霉素、哌拉西林药物、头孢他啶的耐药率有小幅降。见表4。
3 讨论
近年来,由于抗菌药物长时间联合使用,细菌耐药性逐年上升引起医院对细菌耐药性监测的重视[4-5]。上海交通大学医学院附属第九人民医院北院2013~2015年分离14 192株致病菌分布如下:革兰阴性杆菌检出率最高,占59.70%;其次是革兰阳性球菌,占16.85%;第3位是真菌,占23.46%。在革蘭阴性杆菌中大肠埃希菌检出率位居第1位,平均26.75%,3年检出率分别为28.44%、22.08%和30.20%;第2位的是鲍曼不动杆菌,平均12.24%,3年检出率分别为16.64%、11.08%和9.49%;第3位的是铜绿假单胞菌,平均8.98%,3年检出率分别为10.16%、8.30%和8.63%。革兰阳性球菌中肠球菌检出率处于第1位,平均6.07%,3年检出率分别为4.67%、7.47%和5.85%;第2位是凝固酶阴性葡萄球菌,平均5.57%,3年检出率分别为7.06%、 4.26%和5.62%。真菌中白念珠菌检出率处于第1位,平均14.29%,3年检出率分别为10.30%、16.83%和15.19%。从致病菌样本来源分析,第1位的是痰及咽拭子,占30%以上,检出率在近3年来一直处于较高水平;第2位的是尿和血样本,占20%以上;其他样本检出率均在5%以下。
从致病菌分离结果可以发现,致病性革兰阴性菌以肠杆菌科和非发酵菌属为主,这与已有研究报道结果相同[6-8];而鲍曼不动菌检出率有逐年下降的趋势,与已有研究结果有所不同[9-10]。真菌中白色念珠菌检出率3年内有小幅上升。从致病菌检出的样本来源分析,痰及咽拭子、尿、血样本3种是主要来源,这个结果与已有报道的呼吸道、尿液、血液、分泌物样本是致病菌主要来源[3,11]的结论一致。
鲍曼不动杆菌与铜绿假单胞菌是引起医院感染重要细菌,也是医院感染重点监测对象。从本研究结果可见,鲍曼不动杆菌检出率在革兰阴性杆菌中居第2位,感染部位主要是呼吸道,这一结果与已有研究结论一致[12-14]。在耐药率方面,鲍曼不动杆菌的耐药率约70%左右,耐药性较高的药物有氨苄西林/舒巴坦、美洛培南、头孢噻肟、头孢哌酮/舒巴坦,耐药与已有学者研究的结论相似[15-16]。鲍曼不动杆菌对米诺环素、复方新诺明、阿米卡星的耐药率有所降低,其中对米诺环素的耐药率最低。鲍曼不动杆菌对于环丙沙星、庆大霉素药物的耐药率没有明显变化。对于这几种药物耐药性高的原因,可能与近年碳青酶烯类抗菌药在临床大量使用有关[8]。
铜绿假单胞菌对常用抗菌药的耐药率总体分布为20%~40%之间。对美洛培南耐药率由2013年的21.23%升高到2015年的46.40%;对氨曲南、头孢吡肟、亚安培南耐药率上升至30%以上;对阿米卡星的耐药率3年内由23.60%降低至6.53%。铜绿假单胞菌3年内对头孢哌酮/舒巴坦、哌拉西林/他唑巴坦、庆大霉素、哌拉西林4种药物耐药率变化不大;对头孢哌酮/舒巴坦和哌拉西林/他唑巴坦的耐药率低于20%。
对鲍曼不动菌与铜绿假单胞菌的耐药性分析发现,鲍曼不动杆菌对多种抗菌药耐药率较高。因此,临床使用抗菌药物时要关注其使用剂量与频率,防止药物流行病等情况的发生[17]。铜绿假单胞菌耐药性变化较大,易受不同时间段、不同地区影响,耐药率差异较大[18-23],因此为更好的服务于临床需加强临床监测。
综上所述,细菌耐药性仍是目前临床用药面临严峻问题,细菌耐药性不断变化,给临床合理使用抗菌药物带来严重困扰[24]。为降低细菌耐药性,临床应根据临床实验提供的细菌耐药性变化,有目的地使用耐药性低的药物,这将有利于细菌耐药性的降低。同时,实验部门应及时对细菌耐药性监测结果数据进行整理并向临床推荐,为临床能够合理选择抗菌药物提供依据。
[参考文献]
[1] 杨坤祥,钟泽艳,黄愉玲,等.惠州市第一妇幼保健院2011-2013年细菌耐药性监测分析[J].中国卫生检验杂志,2015,25(9):1432-1435.
[2] Tzouvelekis LS,Markogiannakis A,Psichogiou M,et al. Carbapenemases in Klebsiella pneumoniae and other Enterobacteraceae:an evolving crisis of global dimensions[J].Clin Microbiol Rev,2012,25(4):682-707.
[3] 陈默蕊,杨立业,杨惠钿,等.2012年广东省潮州市中心医院细菌耐药性监测[J].中国感染与化疗杂志,2014,14(1):22-27.
[4] Hoffmann K,Xiao Z,Franz C,et al. Involvement of the epidermal growth factor receptor in the modulation of multidrugresistance in human hepatocelluar carcinoma cells in vitro [J]. Cancer Cell Int,2011,11(1):40.
[5] 蒙光义,潘鹏,王冬晓,等.近两年医院感染常见病原菌分布及耐药性分析[J].中国药业,2016,25(9):48-52.
[6] 王燕,刘晓静.2011-2013年骨科患者医院感染病原菌分布与耐药性分析[J].中华医院感染杂志,2015,25(15):3911-3913.
[7] 丁毅伟,郝秀红,李艳君,等.我院2011-2013年细菌耐药性监测[J].解放军医学院学报,2014,35(11):1122-1127.
[8] 袁红萍,周文俊,朱奋勇,等.临床常见病原菌的分布及耐药性分析[J].中华医院感染学杂志,2014,24(8):1854-1856.
[9] 周伟,母丽媛,苏敏,等.2011年四川大学华西第二医院细菌耐药性监测[J].华西医学,2013,28(1):71-75.
[10] 张小江,杨启文,孙宏莉,等.2005-2010年北京协和医院细菌耐药性监测[J].中华医院感染杂志,2012,12(5):330-340.
[11] 艾效曼,陶风蓉,许宏涛,等.卫生部全国细菌耐药监测网2010年华北地区细菌耐药监测[J].中国临床药理学杂志,2011,27(12):932-939.
[12] 姚齐龙,凌冬.170株鲍曼不动杆菌的临床分布及耐药性分析[J].国际检验医学杂志,2016,37(10):1339-1340.
[13] 米小燕,張敏,王四利,等.鲍曼小动杆菌医院感染的临床分布及耐药性分析[J].检验医学,2012,27(9):788-790.
[14] 张丽华,张润梅.413株鲍曼小动杆菌的临床分布及耐药性研究[J].中国药物与临床,2013,13(2):224-225.
[15] 黄强,熊劲芝,黄红卫,等.2006-2011年鲍曼不动杆菌医院感染调查及耐药趋势分析[J].湘南学院学报:医学版,2013,15(2):54-56.
[16] 李桂梅.978株鲍曼小动杆菌的分布及耐药性分析[J].中国医药导报,2013,10(18);122-124.
[17] 卓福强,张国庆,邵丽萍.鲍曼小动杆菌的感染现状分析[J].现代中西医结合杂志,2013,22(10):1106-1107.
[18] 梁宏洁,同玉兰.铜绿假单胞菌耐药机制的研究进展[J].微创医学,2014,9(2):200-203.
[19] 方圆,陈涛,李晓华,等.普外科病原菌耐药率与β-内酰胺类药物使用强度的关系[J].中国医药科学,2016,6(3):25-28.
[20] 安骏腾,李伟源,丁博月,等.1350例就诊者支原体感染状况及药敏分析[J].中国性科学,2016,25(1):98-100.
[21] 顾国忠,杨利,白艳玲,等.2011-2013年患者呼吸道感染铜绿假单胞菌耐药性测分析[J].中华医院感染学杂志,2015,25(17):3861-3863.
[22] 鲁艳芝.185例妇科肿瘤患者医院感染病原菌分布特点及耐药性分析[J].中国医药科学,2016,6(2):18-21.
[23] 唐吉斌,胡志军,张盛,等.某三甲医院铜绿假单胞菌分布及耐药性分析[J]安徽医药,2016,37(7):794-797.
[24] 杨启文,徐英春,谢秀丽,等.全国10所医院院内与社区感染常见病原菌耐药性分析[J].中华医院感染杂志,2009,19(9):1133-1139.
