产前诊断先天性膈疝79例治疗与结局分析
2017-04-05欧宗青刘千里
欧宗青 夏 波 唐 晶 洪 淳 刘千里 俞 钢
产前诊断先天性膈疝79例治疗与结局分析
欧宗青1夏 波2唐 晶2洪 淳2刘千里2俞 钢2
目的 总结先天性膈疝的围手术期管理经验,探讨产前诊断先天性膈疝的手术治疗时机、手术方法与临床疗效。方法2014年1月至2016年11月通过产前诊断确诊为先天性膈疝患儿79例。根据LHR、O/E LHR以及肝脏位置将患儿分为轻、中、重度三组,对比分析各组手术时机、手术方法以及胸腔引流管放置情况。依据手术时机分为急诊手术组和亚急诊手术组;依据手术方法分为非微创组(经腹或经胸膈肌修补术)和微创组(胸腔镜下膈肌修补术)。结果79例患儿中,产前评估轻度46例,中度24例,重度9例。产前诊断评估与出生后评估结果Kappa值为0.695,具有较好一致性。治愈55例,死亡24例。比较轻度CDH患儿急诊手术和亚急诊手术,两组存活率差异无统计学意义(x2= 0.06,P=0.914);分别比较中度、重度CDH患儿急诊手术和亚急诊手术,两组存活率差异有统计学意义(P=0.001);79例CDH患儿中,轻、中度患儿复发率差异无统计学意义(P>0.05)。32例未留置胸腔引流管的轻度CDH患儿中,8例在后期因胸腔积液行胸腔闭式引流;13例手术治疗的中度CDH患儿,8例未留置胸腔引流管;中度CDH患儿6例在后期因胸腔积液行胸腔闭式引流,1例术后死亡;5例手术治疗的重度CDH患儿,3例未留置胸腔引流管,术后死亡结论手术时机对于轻度CDH预后无影响;对于中重度CDH,呼吸循环功能稳定后延期手术可以提高存活率;微创手术是一种安全、可行的手术方法;中重度CDH术后需留置胸腔引流管。
疝,横膈/先天性;外科手术;婴儿,新生
【Key words】Hernia,Diaphragmatic/CN;Surgical Procedures,Operative;Infant,Newborn
先天性膈疝(congenital diaphragmatic hernia,CDH)是由于膈肌发育缺陷导致腹腔内脏器疝入胸腔的先天性畸形。近年来其治疗取得了不断进步,体外膜肺(extracorporeal membrane oxygenation,ECMO)、高频辅助通气(high-frequency-oscillatory ventilation,HFOV)、吸入一氧化氮(inhaled nitric oxide,iNO)、允许性高碳酸血症以及延迟手术等治疗方案得以应用,但重症 CDH病死率仍高达 50%~60%[1,2]。有研究发现产前诊断和生后治疗一体化管理模式能降低医疗风险[3,4]。根据2016年欧盟的膈疝管理指南,发现在管理CDH患儿中,针对是否需要急诊手术、手术方式以及是否放置胸腔引流管存在一定争议[2]。现回顾性分析2014年1月至2016年11月我们收治的79例产前诊断CDH患儿的临床治疗,探讨CDH的围手术期管理经验。
材料与方法
一、研究对象
2014年1月至2016年11月本院收治CDH患儿79例,其中男性52例,女性27例。入选标准:产前超声及MRI诊断的CDH患儿。排除标准:产前FETO干预1例,出生后ECMO干预1例,出生后因呼吸困难、呕吐等症状发现34例。
二、研究方法
1.诊断分类:根据胎儿肺头比(Lung area to head circumferenceratio,LHR)、LHR实测值与预测值的比值(observed/expected LHR,o/e LHR)以及肝脏位置分为轻、中、重度三组。轻度CDH为LHR>1.4或o/e LHR>45%合并肝下型CDH;重度为LHR<1.0或o/e LHR<25% 或合并肝上型CDH;介于轻和重度之间者为中度CDH[5,6]。
2.分组:依据手术时机分为急诊手术(指出生后立即手术)和亚急诊手术(患儿病情稳定后手术即指平均血压与胎龄相符;导管前血氧饱和度维持在85%~90%;乳酸<3 mmol/L;尿量>1 mL·kg· h-1);按照手术方法包括非微创组(经腹或经胸膈肌修补术)以及微创组(胸腔镜下膈肌修补术)。
三、统计学方法
采用 SPSS 19.0软件进行统计学分析,应用Kappa检验(K值)比较产前诊断与出生后诊断的一致性,Kappa值在0.81~1.00为完全一致,在0.61~ 0.80为基本一致,在0.41~0.60为中等一致,在0.21~0.40为一般一致,在0.00~0.20为轻度一致;计量资料采用均数±标准差(±s)表示;计数资料采用频数分析,两独立样本率比较采用卡方检验或Fisher精确概率法。P<0.05为差异有统计学意义。
结果
一、一般情况与结果
79例产前诊断CDH患儿中,男性52例,女性27例;产前诊断胎龄(28.8±4.1)周,出生体重(3040±530)g,出生胎龄(38.7±1.8)周,早产儿8例,足月儿71例;左侧65例,右侧14例;产前诊断评估轻度46例,中度24例,重度9例;生后评估轻度37例,中度18例,重度24例;产前诊断评估与出生后评估结果Kappa值为0.695,具有较好一致性。治愈55例,死亡24例,复发6例,患儿基本情况见表1。
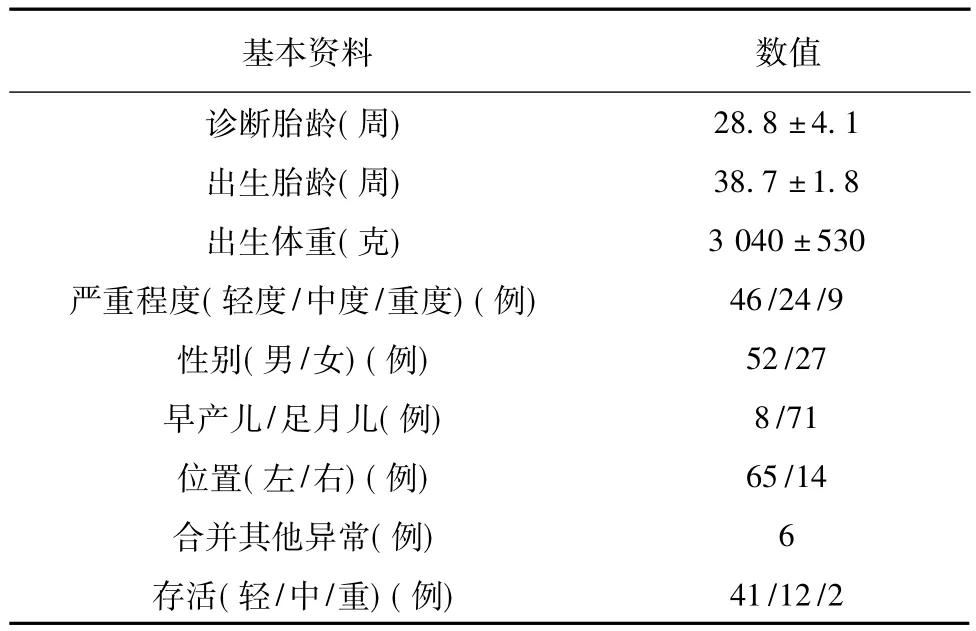
表1 79例CDH患儿一般资料Table 1 The general information of 79 neonates with CDH
24例死亡患儿中,产前评估为轻度5例,中度12例,重度7例;合并畸形:6例合并其他畸形,包括1例中度早产患儿合并隔离肺,1例中度患儿合并胸腔积液,1例轻度患儿合并右位心和主动脉缩窄,1例早产轻度患儿合并短食管、小肠囊肿和法洛四联症,1例中度患儿合并心包积液,1例轻度早产患儿合并肛门闭锁;出生情况:足月出生19例,5例早产;治疗情况:手术治疗6例,包括2例轻度患儿病情稳定后行胸腔镜下膈肌修补术后复发,1例中度患儿48 h后病情仍不稳定行急诊手术,3例重度患儿行急诊开胸手术,术后死亡;18例未经手术治疗。24例直接死亡原因:1例轻度CDH患儿术后两次复发放弃治疗,1例轻度CDH术后直接死亡原因为肺出血;22例直接死亡原因为重度肺动脉高压。
二、治疗结果
1.不同手术时机CDH患儿的存活率:46例产前评估轻度CDH患儿中,3例因合并其他畸形放弃治疗,其余43例中18例于24 h内呼吸循环稳定后急诊手术,术后1例两次复发家属放弃治疗后死亡,25例呼吸循环稳定48 h后行亚急诊膈肌修补术,术后1例患儿术后复发合并肺出血死亡,两组存活率差异无统计学意义(P=0.914);24例产前评估中度患儿中,12例出生后合并重度肺动脉高压后死亡,其中1例48 h后呼吸循环仍不稳定家属强烈要求下行急诊手术,术后死亡,其余12例呼吸循环稳定48 h后行亚急诊膈肌修补术,两组存活率差异统计学意义(P=0.001);9例产前评估重度患儿,7例出生后合并重度肺动脉高压,2例48 h内死亡,3例行急诊手术后死亡,2例亚急诊手术后存活,两组存活率差异统计学意义(P=0.001)。结果见表2。
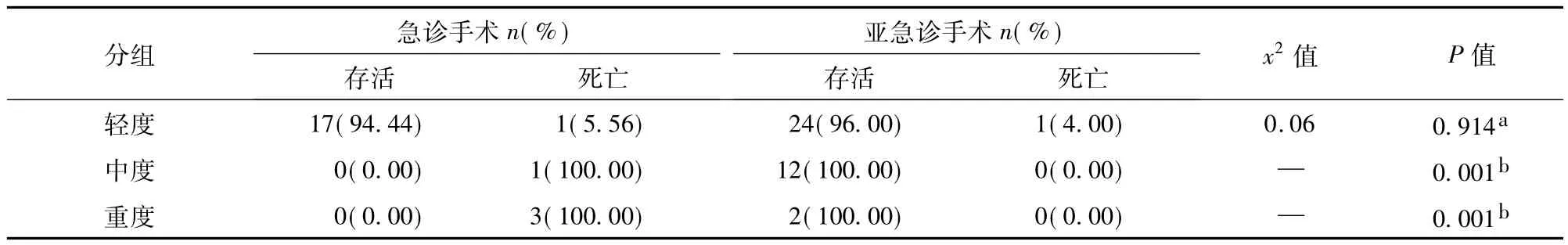
表2 不同严重程度CDH患儿中急诊手术与亚急诊手术组生存率的比较Table 2 Emergency surgery VS sub-emergence surgery
2.不同手术方式患儿复发率:对于体重>2 kg,轻中度CDH采取胸腔镜下膈肌修补术;而体重<2 kg或胎龄<34周或重度CDH患儿以及胸腔镜修复困难时采取开放手术(经胸或经腹膈肌修补术)。79例CDH患儿中,18例未手术,61例手术患儿中,轻、中度患儿中不同手术方式复发率差异无统计学意义(P>0.05);5例重度患儿均采用开放手术,其中3例术后死亡,具体见表3。
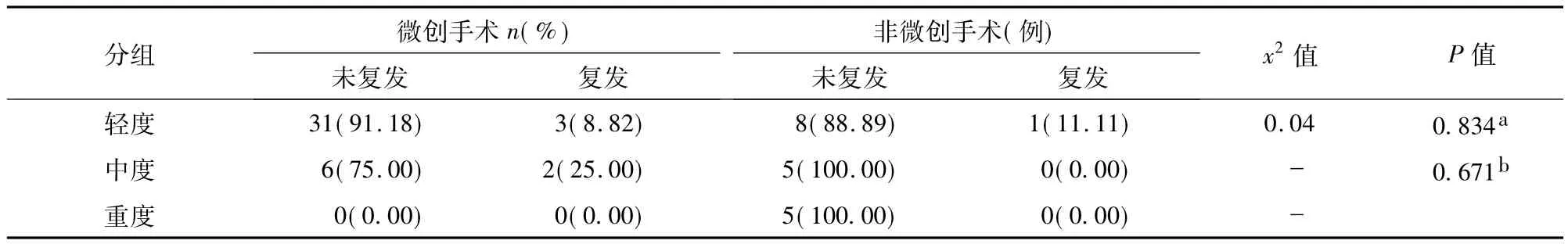
表3 不同严重程度CDH患儿中微创手术与非微创手术组复发率的比较Table 3 Minimal invasive surgery VS open surgery
3.不同严重程度CDH患儿中胸腔引流管的放置:43例手术治疗的轻度CDH患儿,32例未留置胸腔引流管,8例在后期因胸腔积液行胸腔闭式引流;13例手术治疗的中度CDH患儿,8例未留置胸腔引流管,6例在后期因胸腔积液行胸腔闭式引流,1例术后死亡;5例手术治疗的重度CDH患儿,3例未留置胸腔引流管,术后死亡。具体见表4。

表4 不同严重程度CDH患儿胸腔引流管留置情况Table 4 The situation of thoracic drainage tube
讨论
一、手术时机的选择
先天性膈疝是新生儿危重疾病之一,尽管近年来膈疝的诊疗水平取得了不断进步,但先天性膈疝的病死率仍高达30%~60%。肺发育不良和肺动脉高压是其死亡的两大主要原因,而其根本原因在于出生后的各种治疗并不能改善患儿已存在的肺发育不良。虽然CDH的呼吸循环管理很重要,但外科手术干预仍是CDH的主要治疗措施之一。以往CDH患儿被认为需急诊手术治疗,以解除疝内容物对肺压迫进而有助于患侧肺的发育和功能恢复,但大量研究发现手术修补时间并不影响肺发育程度,并且认为术前经各种措施使新生儿状况稳定48 h后手术,可改善CDH患儿生存状况和减少潜在肺动脉高压形成[1]。
本组手术时机的选择可分急诊手术组和亚急诊手术组。为了去除疾病严重程度对手术预后的影响,本组患儿根据产前评估分为轻、中、重度三组进行分层分析,比较不同手术时机对CDH患儿死亡率的影响发现:①产前评估疾病严重程度与生后严重情况的Kappa值一致性较好;②早产、合并其他畸形为CDH患儿死亡高危因素;③手术时间的选择对于轻度CDH患儿并无明显差异,但对于中重度CDH患儿,呼吸循环稳定后的亚急诊手术治疗可以提高患儿存活率。
术前采取改善通气、纠正酸中毒、心功能支持、降低肺动脉压力等措施,待患儿基本情况有所好转,肺功能已获得最大限度改善时手术,可提高生存率。本组患儿中,42例患儿合并有肺动脉高压,通过积极的呼吸支持,血管活性药物降低肺动脉高压以及维持内环境稳定等措施后,有18例患儿病情控制欠佳,未采取手术治疗即死亡;2例患儿病情稳定后手术治疗,术后出现肺出血、继发性肺动脉高压,最后死亡;3例患儿在CDH管理初期,由于对CDH认识不足以及家长的强烈救治愿望,采取急诊手术治疗,治疗后死亡。
二、手术途径的选择
新生儿外科胸腔镜微创技术是近年来提高CDH救治效果的一项新举措[7]。1998年,Rothenberg等首先报道微创治疗CDH,其后关于微创治疗CDH的文献逐渐增多。微创手术包括经腹腔或经胸腔镜手术治疗,在初期报道中以经腹腔镜报道较多,因为腹腔镜具备术中可以探查是否合并肠旋转不良等消化道畸形的优点[8]。但2009年Shah SR通过对比经腹腔、胸腔镜途径治疗CDH患儿认为,对于新生儿建议采用经胸腔镜途径[9]。结合作者经验,发现经胸腔镜途径手术在操作空间及视察视野上更为便利,同时还可以发现较少的CDH患儿合并消化道畸形病例,本研究发现CDH患儿有1例合并肠囊肿,因此作者主张经胸腔镜途径。
有文献报道,与传统开放手术相比,微创手术具有手术用时更长,术后复发率更高的特点[10]。回顾近年来国内文献,关于CDH手术治疗的文献报道较少,并且大都是传统的膈肌修补术[11]。通过本研究发现,CDH患儿经微创与传统开放手术的复发率无统计学差异(P<0.05)。对于体重<2 kg或胎龄<34周或重度CDH患儿以及胸腔镜修复困难时采取非微创手术(经胸或经腹膈肌修补术),从而避免手术时间太长对患儿病情的影响。
回顾分析6例复发患儿,发现术后复发可能与以下因素相关:①肺发育不良在出生前已经存在,是微创和传统的膈肌修补术术后复发的共同原因,因此本组患儿在微创组与传统非微创组都有复发的病例;②膈肌发育欠佳:部分患儿胸壁部缺乏膈肌,传统非微创手术过程中如发现胸壁部缺乏增厚的膈肌脚时,可将缺损内侧正常膈肌组织直接缝合于胸壁肋骨上固定,但经胸腔镜膈肌修补术时,使用持针器目前在力量和方向角度上尚无法将膈肌妥善缝合固定在肋骨上,缝合可能欠牢固[12];我们针对胸壁膈肌缺乏的患儿,采取从胸壁外侧进针,将膈肌缝合至胸壁上,从而减少微创复发风险;③微创技术需要有一个成长曲线过程,需要在单病种40例以上,需要临床医生进一步提高手术技巧以及积累更多的手术经验。
三、手术后胸腔引流管的放置
根据国内外文献以及欧盟CDH管理指南主张不放置胸腔引流管[2]。而本组患儿中,43例手术的轻度CDH患儿中,32例未留置胸腔引流管,在术后管理中8例患儿因胸腔积液行胸腔穿刺引流;13例手术治疗的中度CDH患儿,8例未留置胸腔引流管,6例因胸腔积液行胸腔闭式引流。
术后不主张放置引流管的原因是防止肺发育不全的患儿发生肺过度膨张和气胸。本研究在早期不主张留置胸腔引流管,但在其后的管理过程中发现,25%的轻度患儿、75%的中度患儿和100%的重度患儿术后因气胸或胸腔积液重新留置胸腔引流管。这与国内外文献报道不一致,考虑与肺发育情况相关,国内大多数研究是出生后因症状发现,其肺发育情况较好,解除压迫后患侧肺脏能逐渐扩张,而本研究中患儿都为产前诊断,肺发育不良在产前已经存在,术后解除压迫后肺膨胀较慢。因此,作者对于产前评估轻度CDH患儿主张术后可不留置胸腔引流管,如留置胸腔引流管后可先夹闭,根据肺膨胀情况以及胸腔积液、积气情况决定开放时间;而对于产前评估为中重度患儿,作者主张留置胸腔引流管,防止术后再行胸腔穿刺引流术,增加患儿痛苦。
综上所述,先天性膈疝仍是新生儿危重症之一,手术时机对于轻度CDH预后无影响,但对于中重度CDH,呼吸循环稳定后延期手术可以提高存活率;微创手术对于经验丰富的团队是一种安全、可行的手术方法;中重度CDH术后需留置胸腔引流管。
1 Lally K P.Congenital diaphragmatic hernia-the past 25(or so)years[J].Journal of Pediatric Surgery,2016,51(5): 695—698.DOI:10.1016/j.jpedsurg.2016.02.005.
2 Snoek K G,Reiss I K M,Greenough A,et al.Standardized Postnatal Management of Infants with Congenital Diaphragmatic Hernia in Europe:The CDH EURO Consortium Consensus—2015 Update[J].Neonatology,2016,110(1):66—74.DOI:10.1159/000444210.
3 夏波,俞钢,洪淳,等.胎儿中重度膈疝的产前诊断和生后治疗一体化管理模式[J].中华围产医学杂志,2015,18(11):843—847.DOI:10.3760/cma.j.issn.1007—9408.2015.11.011.Xia B,Yu G,Hong C et al.Integrated prenatal diagnosis and postnatal treatment for fetal congenital diaphragmatic hernia.Chin J Perinat Med,2015,18(11):843—847.DOI: 10.3760/cma.j.issn.1007—9408.2015.11.011.
4 俞钢,葛午平,朱小春,等.新生儿先天性膈疝的转运和早期诊治[J].临床小儿外科杂志,2002,1(4):279—281,285.DOI:10.3969/j.issn.1671—6353.2002.04.013.Yu G,Ge WP,Zhu XC et.al.Neonatal transport and early diagnosis and treatment of congenital diaphragmatic hernia[J].J Clin Ped Sur,2002,1(4):279—281,285.DOI: 10.3969/j.issn.1671—6353.2002.04.013.
5 夏波,俞钢,陈福雄.产前超声和MRI评估先天性膈疝的价值[J].中华围产医学杂志,2014.17(12),836—839.DOI:10.3760/cma.j.issn.1007—9408.2014.12.014.Xia B,Yu G,Chen FX,The value of prenatal ultrasound and MRI to assess the prognosis of congenital diaphragmatic hernia[J].Chin J Perinat Med,2014.17(12),836—839.DOI:10.3760/cma.j.issn.1007—9408.2014.12.014.
6 原丽科,唐晶,俞钢.产前 MRI在评估胎儿膈疝的应用及研究进展[J].临床小儿外科杂志,2016,15(3):292—294,298.DOI:10.3969/j.issn.1671—6353.2016.03.024.Yuan LK,Tang J,Yu G.The value of prenatal ultrasound and MRI to assess the prognosis of congenital diaphragmatic hernia[J].J Clin Ped Sur,2016,15(3):292—294,298.DOI:10.3969/j.issn.1671—6353.2016.03.024.
7 Losty P D.Congenital diaphragmatic hernia:Where and what is the evidence?[J].Semin Pediatr Surg,2014,23 (5):278—282.DOI:10.1053/j.sempedsurg.2014.09.008.
8 王学军,刘文英.先天性膈疝合并肺动脉高压的发病机制及其临床诊疗研究进展[J].中华妇幼临床医学杂志(电子版),2012,08(01):73—77.DOI:10.3877/cma.j.issn.1673—5250.2012.01.020,08.Wang XJ,Liu WY.The pathogenesis and treatmentadvance of congenital diaphragatic hernia with pulmonary hypertension[J].Chin J Obstet Gynecol Pediatr(Electro ED),2012,08(01):73—77.DOI:10.3877/cma.j.issn.1673—5250.2012.01.020,08.
9 Shah SR,Wishnew J,Barsness K,et al.Minimally invasive congenital diaphragmatic hernia repair:a 7—year review of one institution's experience[J].2009,23(6):1265—1271.DOI:10.1007/s00464—008—0143—2.
10 Kumar V H S.Current Concepts in the Management of Congenital Diaphragmatic Hernia in Infants[J].Indian Journal of Surgery,2015,77(4):313—321.DOI:10.1007/s12262—015—1286—8.
11 刘平波,高纪平,马乐龙,等.危重先天性膈疝的外科治疗[J].中华胸心血管外科杂志,2002,18(6):373.DOI:10.3760/cma.j.issn.1001—4497.2002.06.025.Liu PB,Gao JP,Ma LL et al.The surgery treatment of severe congenital diaphragmatic hernia[J].Chin J Thorac Gardiouvasc Surg Chin J Pediatr Surg,2002,18(6):373.DOI:10.3760/cma.j.issn.1001—4497.2002.06.025.
12 黄金狮,陈快,戴康临,等.经胸腔镜手术治疗先天性膈疝的体会[J].中华小儿外科杂志,2012,33(5):340—343.DOI:10.3760/cma.j.issn.0253—3006.2012.05.006.Huang JS,Chen K,Dai KL et al.The experience of vider assisted thoracoscopic surgery treat congenital diaphragmatic hernia[J].Zhong Hua Xiao Er Wai Ke Za Zhi,2012,33 (5):340—343.DOI:10.3760/cma.j.issn.0253—3006.2012.05.006.
Perioperative management of congenital diaphragmatic hernia in 79 neonates.
Ou Zongqing1,Xia Bo2,Tang Jing2,Hong Chun,Liu QianLi,Yu Gong.
1,Department of Surgery,Guangning Provincial Women&Children Hospital,Zhaoqing 526000,China;2,Department of Pediatric Thoracic Surgery,Guangdong Provincial Women&Children Hospital,Guangzhou 511440,China
Objectiveo summarize the experience of the perioperative management of congenital diaphragmatic hernia(CDH)in neonate who diagnosed in utero.Methods79 patients with CDH were diagnosed in utero and treated on between January 2014 and November 2016 at our institution were retrospectively reviewed.They were divided into mild,moderate and severe groups according to LHR,O/E LHR and liver location.Operation time were divided into emergency operation and sub-emergency operation.Surgical modalities included mini-invasive and open surgery.ResultsAmong 79 patients,there were 46 mild cases,24 moderate cases and 9 severe cases during prenatal evaluation.For mild cases,no significant difference existed in operative timing or approach.For moderate and severe patients,there were statistically significant between operation timing(P=0.001).For moderate cases,there was no statistical difference in recurrence rate.Among 32 mild non-draining CDH cases,8 of them required closed thoracic drainage due to pleural effusion.Among 8 moderate non-draining CDH cases,6 of them underwent closed thoracic drainage due to pleural effusion and one case died after surgery.Among 5 severe cases,3 non-draining cases died.Conclusions For moderate and severe CDH,the survival rate could be improved when surgery were operated after circulatory and respiratory function on stability level,and chest drainage should be placed.Mini-invasive surgery is a technically feasible and safe procedure.
20176—12—19)
(本文编辑:仇 君 王爱莲)
欧宗青,夏波,唐晶,等.产前诊断先天性膈疝79例治疗与结局分析[J].临床小儿外科杂志,2017,16(1):26-30.
10.3969/j.issn.1671-6353.2017.01.007.
Citing this article as:Ou ZQ,Xia B,Tang J et al.Perioperative Management of Congenital Diaphragmatic Hernia in 79 neonates[J].J Clin Ped Sur,2017,16(1):26-30.DOI:10.3969/j.issn.1671-6353.2017.01.007.
10.3969/j.issn.1671—6353.2017.01.007
广东省科技厅计划项目,项目号:2014A020213021,2016CZ018
1,广宁县妇幼保健院(广东省肇庆市,526300);2,广东省妇幼保健院(广东省广州市,511440),通信作者:俞钢,E-mail: yugang1959@126.com
