超声引导下经皮穿刺置管引流术治疗重症胰腺炎合并胰周脓肿
2017-04-04阿不都热依木阿不都拉买买提吐尔逊吐尔迪伊斯马依力艾麦提阿不都克衣木牙生克力木阿不都热依木
阿不都热依木·阿不都拉,买买提吐尔逊·吐尔迪,伊斯马依力·艾麦提,阿不都克衣木·牙生,克力木·阿不都热依木
(1.新疆喀什地区第一人民医院 普外二科,新疆 喀什 844000;2.新疆维吾尔自治区人民医院 腔镜外科、疝和腹壁外科,新疆 乌鲁木齐 830001)
重症急性胰腺炎(severe acute pancreatitis,SAP)是常见的外科急腹症,发病急且病情危重,病情变化复杂,预后欠佳。研究[1]显示,70%以上患者的发病与酗酒、胆道疾病、暴饮暴食等有关。其病死率高达10%~30%[2]。SAP的病程可分为急性反应期和感染期,急性反应期在起病2周内,继而引发多器官衰竭构成死亡第一高峰。感染期一般出现在起病2周以后胰腺或胰周坏死组织继发感染,出现脓毒症及脓毒症相关器官功能衰竭,腹腔出血、消化道瘘等并发症,构成死亡第二个高峰,据统计约80%的急性胰腺炎死亡是由于感染并发症所致[3-4]。Feig等[5]观察到SAP患者中约有38.9%的胰周积液继发细菌和/或真菌感染是引起患者死亡的一个重要因素。此种情况下,外科手术易使处在全身炎症反应期并营养不良状态的SAP患者腹腔感染加重,严重影响治疗效果;外科治疗SAP合并胰周组织坏死多以胰周脓肿置管引流治疗为主[6-7]。国内外文献[8-9]报道超声介入治疗已越来越多地应用于腹腔脓肿的引流治疗。根据患者胰周脓肿或积液的位置,选择恰当的穿刺途径,在超声引导下经皮置管引流,大多数患者腹部症状明显缓解。腹部超声诊断率高,简便,有效,价格便宜,从不同层面观察和定位胰腺周围积液并脓肿。本研究探讨并比较超声引导下经皮穿刺置管引流术与全程药物治疗SAP继发胰周脓肿的临床疗效。
1 资料与方法
1.1 临床资料
本研究收集2011年6月—2016年6月我院收治的68例SAP合并胰周脓肿患者的临床资料,诊断标准均符合SAP诊治指南[10]。其中男36例,女32例;年龄25~59(37.9±3.5)岁,其中9例为高脂血症性胰腺炎,59例为胆源性胰腺炎,均为初治患者。根据治疗方式随机分为观察组(35例)和对照组(33例),观察组接受超声引导下经皮穿刺置管引流术,对照组接受药物保守治疗。两组患者的性别、年龄、族别等一般资料无统计学意义(均P>0.05)。
1.2 纳入与排除标准
1.2.1 纳入标准 符合以下两项条件以上:⑴ SAP诊断明确,血尿淀粉酶持续不降或下降后又升高,血淀粉酶检测值在120~800 U/L;⑵ 腹部超声或CT检查提示胰周及腹腔较多积液或脓肿、液性暗区深度3~12 cm,胰腺组织有坏死;⑶ 弥漫性腹膜炎,诊断性腹腔穿刺抽出血性液体;⑷ 有局限性腹膜炎体征合并严重腹胀、持续性发热、体温一直高于38.5 ℃;⑸ 出现持续性腹膜外器官功能损害表现;⑹ 经药物保守治疗效果不佳,病情无明显好转甚至渐加重。
1.2.2 排除标准 SAP合并胆道梗阻且梗阻症状为主的患者、腹腔感染及感染中毒症状严重等早期有外科手术指症者、腹腔高压引起多个器官功能发生衰竭者、轻型水肿型胰腺炎疗程短于1周并未出现胰周明显脓肿者。
1.3 治疗方法
1.3.1 手术治疗 根据患者病情决定具体穿刺体位,常用的体位包括仰卧位、侧卧、及斜位等。嘱患者平静呼吸,腹部三维B超检查,了解胰腺周围积液或脓肿位置,与周围器官和重要脏器、血管等结构的关系,进针深度及易于引流部位等。对根据病变区薄层 CT 扫描结果,选择离引流部位距离最近的穿刺点,经腹侧壁或前壁选择最佳穿刺路径。常规消毒、铺巾、局部麻醉后,采用中心静脉穿刺直管穿刺技术穿刺,先用穿刺针经皮进入感染的胰腺坏死组织,重复超声定位确认针尖的位置是否满意。置入导丝后用扩张器逐步扩展窦道,置入单腔引流管,为防止引流管堵塞,需每 12 h注射10 mL氯化钠注射液冲洗引流管。对于脓液稠厚、坏死组织易堵管等患者,笔者在首次置管时使用膀胱造瘘管并接引流袋,引流管持续低负压冲洗引流,对有分隔或多部位的脓肿者,常放置2根以上引流管,最大限度保持引流通畅、有效。置管成功后抽取10 mL脓液进行细菌性培养及抗生素药敏试验。72 h后通过患者的临床症状、生命体征、腹部阳性体征、血象、C-反应蛋白等化验检查、腹部CT检查、引流液的量及性状进行评估,若引流通畅而患者临床症状、未见明显改善,病情进行性恶化,则及时行开腹手术引流。
1.3.2 保守治疗 对照组33例患者首先均进行保守治疗。在第一阶段,按急性胰腺炎常规治疗方案进行治疗,包括入住重症监护病房加强监测,禁食水、胃肠减压、应用生长抑素或善宁持续泵入抑制胰腺腺体外分泌,埃索美拉唑40 mg持续微量泵泵入抑酸;出现或怀疑感染时应用抗生素治疗,早期应用全静脉营养加强营养支持,维持内环境稳定,保护重要脏器功能等。第二阶段,患者发生血压下降、心率加快等血容量不足的表现时,给予以下不同的药物治疗纠正休克[11]:⑴ 合理使用晶体液和胶体夜,改善循环血容量;⑵ 外服儿茶酚胺类药物多巴胺2~10 μg,以期心率<130次/min为维持循环标准;⑶ 地塞米松30~60 mg静脉推注,可以有效的患者胰腺周围炎症和过敏情况;⑷ 及时肠内营养,长期禁食的SAP患者会出现胃肠道黏膜细胞群减少等情况,故肠黏膜屏障功能会下降,插鼻肠营养管通过空肠对患者进行肠内营养,避免刺激胰腺分泌,还可以减轻患者肠道细菌移位等;⑸ 代谢性酸中毒患者抵抗力弱,容易引发胆系感染,胆系感染是急性胰腺炎发生的主要原因[12],纠正酸中毒可以避免急性胰腺炎的进一步加重;⑹ 服用血管扩张剂改善微循环,给患者服用前列腺素以及丹参等药物,能够降低患者的血黏度,并且活血化瘀;⑺ 服用利尿剂维持水电平衡;⑻ 中医药治疗,在西医治疗的基础上,观察组采用大承气汤(柴胡、黄苓、半夏、生大黄、芒硝、厚朴各10 g,枳实15 g,炒白芍30 g)保留灌肠。经治疗后,其中,腹部症状完全缓解24例,死亡3例,形成假性囊肿6例。
1.4 观察指标
观察并记录两组患者血淀粉酶恢复至正常时间、腹部症状及体征消失时间、饮食恢复时间、并发症发生率、平均住院时间、治疗有效率等指标。本研究临床疗效情况评定参照中华医学会SAP疗效评定标准[13]:⑴ 治愈。腹部症状、体征完全缓解,进流质饮食后未复发腹部症状,血淀粉酶及腹水淀粉酶结果恢复正常,影像学检查提示胰腺水肿完全消退,胰周脓肿或积液全部消失,引流量减少且连续3 d均<10 mL/d,并颜色为清亮渗出液,上述指标达标后可拔管。⑵ 好转。临床症状、体征缓解,但辅助检查显示并发症如感染、炎症、假性囊肿未完全恢复。⑶ 无效。临床症状、体征无改善或加重。⑷ 死亡。穿刺引流治疗和药物保守治疗无效死亡。有效率(%)=(治愈+好转)/总例数×100%。本研究治疗总有效率为83.82%。
1.5 统计学处理
应用SPSS 19.0统计软件对数据进行统计学分析。计量资料采用t检验,计数资料采用χ2检验。
2 结 果
2.1 观察组术后情况
观察组35例患者均进行超声引导下经皮穿刺引流术,其中33例(94.28%)经此治疗方案病情明显好转,免于剖腹探查手术;1例经超声引导下穿刺直管引流胰周脓肿后引流管阻塞冲洗后仍不通畅,出现重度营养不良、腹腔残余感染、全身脓毒症,急诊行开腹腹腔脓肿外引流术;1例患者穿刺引流后第3天开始引流量明显减少,腹胀加重,出现顽固性低氧血症、急性肺损伤、肝肾功能衰竭,抢救无效死亡。28例穿刺液细菌培养为单一细菌,3例为多种细菌,4例无细菌感染,常见细菌为大肠埃希菌、肺炎克雷伯菌、粪肠球菌、铜绿假单胞菌、金黄色葡萄球菌等。
2.2 两组患者治疗后临床各相关指标比较
治疗后观察组CT复查胰周脓肿消失时间、血淀粉酶恢复时间、饮食恢复时间、腹部症状及体征缓解时间、平均住院时间均明显短于对照组(均P<0.05)(表1)。
表1 两组患者治疗后临床相关指标的变化(d,±s,n=35)

表1 两组患者治疗后临床相关指标的变化(d,±s,n=35)
组别 CT检查脓肿消失时间 血淀粉酶恢复正常时间 饮食恢复时间 腹部症状体征恢复时间 平均住院时间观察组 8.51±3.72 4.42±3.24 8.65±5.86 12.13±2.89 22.23±8.51对照组 15.83±6.94 7.43±5.14 16.82±11.85 19.83±2.51 32.56±9.41 t 5.46 2.90 3.63 11.70 4.76 P 0.000 0.005 0.000 0.000 0.000
2.3 两组患者疗效比较
观察组治疗有效率为94.28%,其中治愈29例,好转4例,无效1例,死亡1例;对照组患者治疗有效率为72.73%,其中治愈20例,好转4例,死亡3例,无效6例(并发胰腺假性囊肿,后期行开腹胰腺假性囊肿内引流术),观察组治疗有效率明显高于对照组(χ2=4.34,P<0.05)(表2)。
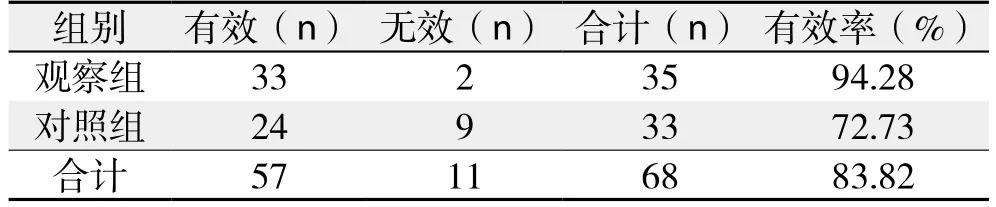
表2 两组患者治疗效果比较
2.4 两组患者并发症发生情况
治疗期间观察组有7例(20.00%)发生并发症,其中有发生器官功能障碍综合征2例,腹腔出血2例,胰瘘2例,脓毒症1例;对照组有16例(48.48%)发生并发症,其中发生器官功能障碍综合征2例,腹腔出血4例,脓毒症4例,患者保守治疗效果欠佳6例,胰周积液并发胰腺假性囊肿,后期行开腹胰腺假性囊肿内引流术。
3 讨 论
目前急性胰腺炎(acute pancreatitis,AP)的发病有上升趋势,其中约有20%的AP患者可转变为SAP[14]。SAP是一种特殊类型的急性胰腺炎,病变累及重要脏器。重症急性胰腺炎发病凶猛,变化迅速、且存在严重并发症,若未及时采取有效方式治疗,患者极易由于并发症而死亡[15]。SAP不仅可引起患者胰腺周围微循环障碍,有效血容量锐减,还可导致多器官功能障碍及休克的发生[16]。多器官功能衰竭和胰腺坏死组织感染是导致SAP患者死亡的主要原因[17]。重症急性胰腺炎感染期腹腔炎性渗出中含有的细胞因子和炎性介质引起的瀑布样级联反应可导致全身炎性反应综合征(SIRS)、多器官功能衰竭综合征(MODS)[18]。文献[19]报道:胰腺及其周围脏器炎症、损伤或手术都有可能引起胰腺周围深部脓液的积聚,一旦腹腔脓肿发生,患者预后较差,病死率高。尤其是,急性胰腺炎后期的感染是对患者而言的“二次打击”,如果治疗中未能彻底清除胰腺坏死感染病灶,随后发生多器官功能衰竭的概率>90%[20]。近年来,SAP的治疗观念发生了巨大改变。发病1周以内不伴明确急诊手术指征的SAP早期患者不建议行开腹手术,而以非手术治疗为主的个体化治疗方案[21]。早期穿刺引流可清除大量活化的胰酶、毒素和胰腺坏死组织,避免脓毒症和感染性休克,延缓和控制病情的进一步发展[22-24]。本研究显示,在超声引导下经皮穿刺置管引流治疗效果良好,避免不必要的手术创伤,明显缩短患者住院时间及减轻医疗负担,保持患者腹壁的完整性及内环境的稳定性。
本研究在超声引导下胰腺周围脓肿穿刺引流术时高度重视以下几个方面:⑴ 患者早期出现严重腹胀和或发热,有时左上腹部可触及包块,腹部超声或CT提示上腹部包裹性积液或脓肿,还未形成假性囊肿,但病变局限,易于充分引流。在经皮穿刺置管引流的基础上,增加窦道冲洗,明显提高引流效果。更多患者免于手术[25]。⑵ 严格掌握穿刺置管治疗适应证和把握时机,努力保证引流效果确切,严密控制损伤和选用敏感抗生素控制腹腔感染的同时尽快缓解腹部症状。SAP发生时可引起腹膜后脂肪组织坏死,并可使肠系膜受累,从而导致其肠管血供减少,损伤肠道黏膜屏障,引起细菌移位,进而增加胰周感染发生的概率,因此胰腺和胰周坏死存在是胰周继发感染的基础[26]。⑶ 术后保持引流管通常,密切观察引流液的颜色及剂量,及时纠正水电解质、营养不良等继发病变,密切观察引流效果。
综上所说,超声引导下经皮穿刺置管引流治疗SAP具有微创、操作简便、并发症少、可多部位、重复治疗等优点。在穿刺引流治疗的基础上定期冲洗窦道,能够尽快缓解早期SAP患者因腹腔积液、脓肿引起的急性弥漫性腹膜炎,腹腔压力过高等症状,尽快减轻患者痛苦,更多患者免于开腹手术和术后腹腔内粘连。但是腹胀、周围肠管积气较多者,应慎重考虑此方法。必须强调,虽然超声引导下穿刺引流术优于开腹手术,却不能完全替代开腹手术,要严格掌握适应证和手术时机,以免耽误病情。本研究结果显示超声引导下经皮穿刺置管引流治疗SAP 继发胰周脓肿的效果优于全程保守治疗,观察组患者各系统变化恢复快于对照组。与既往研究[27]结果一致。对照组患者按照SAP常规治疗方案进行保守治疗,患者腹部症状缓解较慢,腹腔积液及脓肿吸收时间长,长期禁食、胃肠减压,易出现营养不良、胰腺假性囊肿等并发症。带鼻肠营养管出院,复查腹部CT胰腺水肿完全消退,对照组6例患者保守治疗效果欠佳,胰周积液集聚并发胰腺假性囊肿,后期行胰腺假性囊肿内引流术。
总之,超声引导下经皮穿刺置管引流和CT引导下穿刺引流相比具有手术创伤和放射性损伤均较小、定位准确、操作简单、费用低廉等优点。此方法对于不能行开腹手术的胰腺周围脓肿患者来说是一个明智的选择,术后恢复快,安全、可靠,适合在各级医院开展。
参考文献
[1]贺慧.早期腹腔穿刺引流治疗重症急性胰腺炎临床效果分析[J].医学信息,2015,28(19):233–234.doi:10.3969/j.issn.1006–1959.2015.19.345.He H.Clinical analysis of early intraperitoneal percutaneous drainage for severe acute pancreatitis[J].Medical Information,2015,28(19):233–234.doi:10.3969/j.issn.1006–1959.2015.19.345.
[2]王华,汪涛,汤礼军,等.超声引导穿刺引流联合胆道镜清创治疗重症急性胰腺炎胰周脓肿[J].复旦学报:医学版,2012,39(1):107–108.doi:10.3969/j.issn.1672–8467.2012.01.021.Wang H,Wang T,Tang LJ,et al.Percutaneous puncture drainage combined with choledochoscopic debridement for severe acute pancreatitis with peripancreatic abscess under ultrasound guidance[J].Fudan University Journal of Medical Sciences,2012,39(1):107–108.doi:10.3969/j.issn.1672–8467.2012.01.021.
[3]王春友,赵玉沛.重视重症急性胰腺炎多学科综合治疗[J].中国实用外科杂志,2012,32(7):517–519.Wang CY,Zhao YP.Emphasis on multidisciplinary treatment pancreatitis[J].Chinese Journal of Practical Surgery,2012,32(7):517–519.
[4]汪海平,项和平.CT 引导经皮穿刺置管引流治疗重症急性胰腺炎25例临床分析[J].临床医学,2016,36(3):3–4.Wang HP,Xiang HP.Clinical study of percutaneous CT guided catheter drainage in 25 patients with severe acute pancreatitis[J].Clinical Medicine,2016,36(3):3–4.
[5]Feig BW,Pomerantz RA,Vogelzang R,et al.Treatment of peripancreatic fluid collections in patients with complicated acute pancreatitis[J].Surg Gynecol Obstet,1992,175(5):429–436.
[6]Vege SS,Gardner TB,Chari ST,et al.Outcomes of intra-abdominal fungal vs.bacterial infections in severe acute pancreatitis[J].Am J Gastroenterol,2009,104(8):2065–2070.doi:10.1038/ajg.2009.280.
[7]李强,蒋奎荣,卫积书,等.经皮肾镜微创技术治疗坏死感染性胰腺炎[J].南京医科大学学报:自然科学版,2013,33(11):1632–1634.doi:10.7655/NYDXBNS20131137.Li Q,Jiang KR,Wei JS,et al.Minimally invasive percutaneous nephroscopic necrosectomy experience for infected necrotizing pancreatitis[J].Acta Universitatis Medicinalis Nanjing,2013,33(11):1632–1634.doi:10.7655/NYDXBNS20131137.
[8]汪涛,汤礼军,阎勇,等.介入超声穿刺引流治疗胰周脓肿[J].中华消化外科杂志,2010,9(5):344–346.doi:10.3760/cma.j.issn.1673–9752.2010.05.009.Wang T,Tang LJ,Yan Y,et al.Ultrasound-guided percutaneous drainage for peripancreatic abscess[J].Chinese Journal of Digestive Surgery,2010,9(5):344–346.doi:10.3760/cma.j.issn.1673–9752.2010.05.009.
[9]Petri A,Höhn J,Hódi Z,et a1.Pyogenic liver abscess -- 20 years'experience.Comparison of results of treatment in two periods[J].Langenbecks Arch Surg,2002,387(1):27–31.
[10]杨明,王春友.《急性胰腺炎诊治指南(2014)》解读[J].中华外科杂志,2015,53(1):54–56.doi:10.3760/cma.j.issn.0529–5815.2015.01.013.Yang M,Wang CY.Interpretation of “Guideline for diagnosis and treatment of acute pancreatitis (2014)”[J].Chinese Journal of Surgery,2015,53(1):54–56.doi:10.3760/cma.j.issn.0529–5815.2015.01.013.
[11]邱东达.重症胰腺炎合并肠梗阻的诊治体会[J].当代医学,2012,18(16):68–69.doi:10.3969/j.issn.1009–4393.2012.16.047.Qiu DD.Experience in diagnosis and treatment of severe acute pancreatitis with intestinal obstruction[J].Contemporary Medicine,2012,18(16):68–69.doi:10.3969/j.issn.1009–4393.2012.16.047.
[12]刘杉,陈勇,胡宝森.急性胰腺炎的循环及容量控制研究[J].中国医药指南,2014,12(32):100–101.Liu S,Chen Y,Hu BS.Circulation and capacity control in acute pancreatitis[J].Guide of China Medicine,2014,12(32):100–101.
[13]中华医学会外科学分会胰腺外科学组.急性胰腺炎诊治指南(2014版)[J].中华消化外科杂志,2015,14(1):1–5.doi:10.3760/cma.j.issn.1673–9752.2015.01.001.Group of Pancreas Surgery,Chinese Society of Surgery,Chinese Medical Association.Guidelines for the diagnosis and treatment of acute pancreatitis (2014 edition)[J].Chinese Journal of Digestive Surgery,2015,14(1):1–5.doi:10.3760/cma.j.issn.1673–9752.2015.01.001.
[14]Chen EZ,Huang J,Xu ZW,et a1.Clinical features and outcomes of patients with severe acute pancreatitis complicated with gangrenous cholecystitis[J].Hepatobiliary Pancreat Dis Int,2013,12(3):317–323.
[15]肖波,蒋志琼,张小明,等.急性胰腺炎的并发症:胰周血管疾病的MRI 表现[J].临床放射学杂志,2011,30(11):1625–1628.Xiao B,Jiang ZQ,Zhang XM,et al.Complications of Acute Pancreatitis:MRI Findings of Peripancreatic Vascular Disorders[J].Journal of Clinical Radiology,2011,30(11):1625–1628.
[16]Shen X,Tong Z,Li W,et al.Infected retroperitoneal pelvic necrosis in severe acute pancreatitis:how can we manage it?[J].Eur J Gastroenterol Hepatol,2015,27(4):449–454.doi:10.1097/MEG.0000000000000305.
[17]姜仁鸦,詹银楚,方剑,等.急性胰腺炎患者血清钙结合蛋白S100A12的表达及其临床意义[J].中华肝胆外科杂志,2016,22(3):184–187.doi:10.3760/cma.j.issn.1007–8118.2016.03.011.Jiang RY,Zhan YC,Fang J,et al.Expression and clinical signi ficance of S100A12 in acute pancreatitis[J].Chinese Journal of Hepatobiliary Surgery,2016,22(3):184–187.doi:10.3760/cma.j.issn.1007–8118.2016.03.011.
[18]张阳,蔡清萍.重症急性胰腺炎早期微创手术与传统常规治疗效果的荟萃分析[J].中国普通外科杂志,2008,17(9):837–843.Zhang Y,Cai QP.A meta-analysis of early minimally invasive surgical treatment versus conventional treatment in patients with severe acute pancreatitis[J].Chinese Journal of General Surgery,2008,17(9):837–843.
[19]崔光星,刘冰熔.坏死性胰腺炎的微创治疗进展[J].胃肠病学和肝病学杂志,2014,23(11):1365–1368.doi:10.3969/j.issn.1006–5709.2014.11.035.Cui GX,Liu BR.Progress of treatment on necrotizing pancreatitis by minimally invasive[J].Chinese Journal of Gastroenterology and Hepatology,2014,23(11):1365–1368.doi:10.3969/j.issn.1006–5709.2014.11.035.
[20]陈燕,李兆申,杜奕奇.急性胰腺炎局部并发症之胰腺坏死感染的治疗新进展[J].中华胰腺病杂志,2015,15(1):66–70.doi:10.3760/cma.j.issn.1674–1935.2015.01.021.Chen Y,Li ZS,Du YQ.Progress in treatment of pancreatic necrotic infection in acute pancreatitis[J].Chinese Journal of Pancreatology,2015,15(1):66–70.doi:10.3760/cma.j.issn.1674–1935.2015.01.021.
[21]肖亮,陆健,蔡清萍,等.重症急性胰腺炎早期手术与非手术治疗效果荟萃分析[J].中国普通外科杂志,2006,15(6):455–459.Xiao L,Lu J,Cai QP,et al.A meta-analysis of early surgical treatment versus nonsurgical treatment in patients with severe acute pancreatitis[J].Chinese Journal of General Surgery,2006,15(6):455–459.
[22]邢金燕,燕晓雯 ,孙运波,等.早期腹腔置管引流治疗重症急性胰腺炎[J].中华急诊医学杂志,2010,19(4):405–408.doi:10.3760/cma.j.issn.1671–0282.2010.04.020.Xing JY,Yan XW,Sun YB,et al.Early drainage of ascites for the treatment of severe acute pancreatitis[J].Chinese Journal of Emergency Medicine,2010,19(4):405–408.doi:10.3760/cma.j.issn.1671–0282.2010.04.020.
[23]洪磊,项和平.重症急性胰腺炎合并胰腺周围大量积液的不同处理[J].中国普通外科杂志,2016,25(9):1313–1318.doi:10.3978/j.issn.1005–6947.2016.09.015.Hong L,Xiang HP.Comparison of different treatment methods for severe acute pancreatitis with massive peripancreatic fluid collections[J].Chinese Journal of General Surgery,2016,25(9):1313–1318.doi:10.3978/j.issn.1005–6947.2016.09.015.
[24]NICE-SUGAR Study Investigators,Finfer S,Liu B,et al.Hypoglycemia and risk of death in critically ill patients[J].New Engl J Med,2012,367(12):1108–1118.
[25]张健,谷佃宝,桑节峰,等.超声引导经皮穿刺置管引流术在重症急性胰腺炎中的应用(附35例报道)[J].中国普外基础与临床杂志,2011,18(10):1107–1108.Zhang J,Gu DB,San JF,et al.Clinical Efficacy of Ultrasound Guided Percutaneous Catheter Drainage in Treatment for Severe Acute Pancreatitis(Report of 35 Cases)[J].Chinese Journal of Bases and Clinics in General Surgery,2011,18(10):1107–1108.
[26]郑传明,王振杰,纪忠,等.彩超引导下经皮穿刺置管引流术在重症急性胰腺炎合并胰周积液患者中的应用价值[J].蚌埠医学院学报,2016,41(10):1275–1277.doi:10.13898/j.cnki.issn.1000–2200.2016.10.005.Zheng CM,Wang ZJ,Ji Z,et al.The application value of the percutaneous catheter drainage guided by ultrasound in severe acute pancreatitis complicated with peripancreatic effusion[J].Journal of Bengbu Medical College,2016,41(10):1275–1277.doi:10.13898/j.cnki.issn.1000–2200.2016.10.005.
[27]杨耀成,黄耿文,李宜雄,等.经皮穿刺置管引流治疗急性胰腺炎合并坏死感染的预后分析[J].肝胆胰外科杂志,2015,27(2):94–96.doi:10.11952/j.issn.1007–1954.2015.02.002.Yang YC,Huang GW,Li YX,et al.Prognostic analysis on percutaneous catheter drainage in the treatment of acute pancreatitis combined with infected necrosis[J].Journal of Hepatopancreatobiliary Surgery,2015,27(2):94–96.doi:10.11952/j.issn.1007–1954.2015.02.002.
