2型糖尿病患者肺通气功能变化的临床特点分析
2017-02-22张洪茂何志琼徐琴练寿英杨
张洪茂++何志琼++徐琴++练寿英++杨雪++张林++胡茂清
摘要:目的 观察2型糖尿病患者肺通气功能变化。方法 选取我院2013年3月~2015年4月收治的120例2型糖尿病患者为观察组及30例健康对照组,分别测定其肺通气功能指标:肺活量(VC)、用力肺活量(FVC)、1 秒用力呼气量(FEV1)、最大通气量(MVV),并对两组进行比较,观察2TDM患者肺通气功能的改变。结果 2型糖尿病患者肺活量(VC)、用力肺活量(FVC)、1秒钟用力呼气容量(FEV1)、最大通气量(MVV)均低于对照组(P<0.05)。结论 2型糖尿病患者存在不同程度度通气功能障碍,患者病程以及血糖控制水平对肺通气功能的改变可能起到重要影响。
关键词:2型糖尿病;肺功能
糖尿病是一种由于胰岛素分泌和(或)作用缺陷引起的以慢性高血糖为特征的代谢性疾病。持续高血糖对全身各个组织和器官产生高糖毒性,其中主要发生大血管和微血管病变。随着糖尿病及并发症的深入研究,临床发现糖尿病导致的肺功能改变逐渐受到关注。为此,我们测定了120例2型糖尿病患者及30例健康对照者的肺通气功能。通过分析探讨2型糖尿病患者肺通气功能的变化及其特点,为临床预防和治疗提供证据。
1 资料与方法
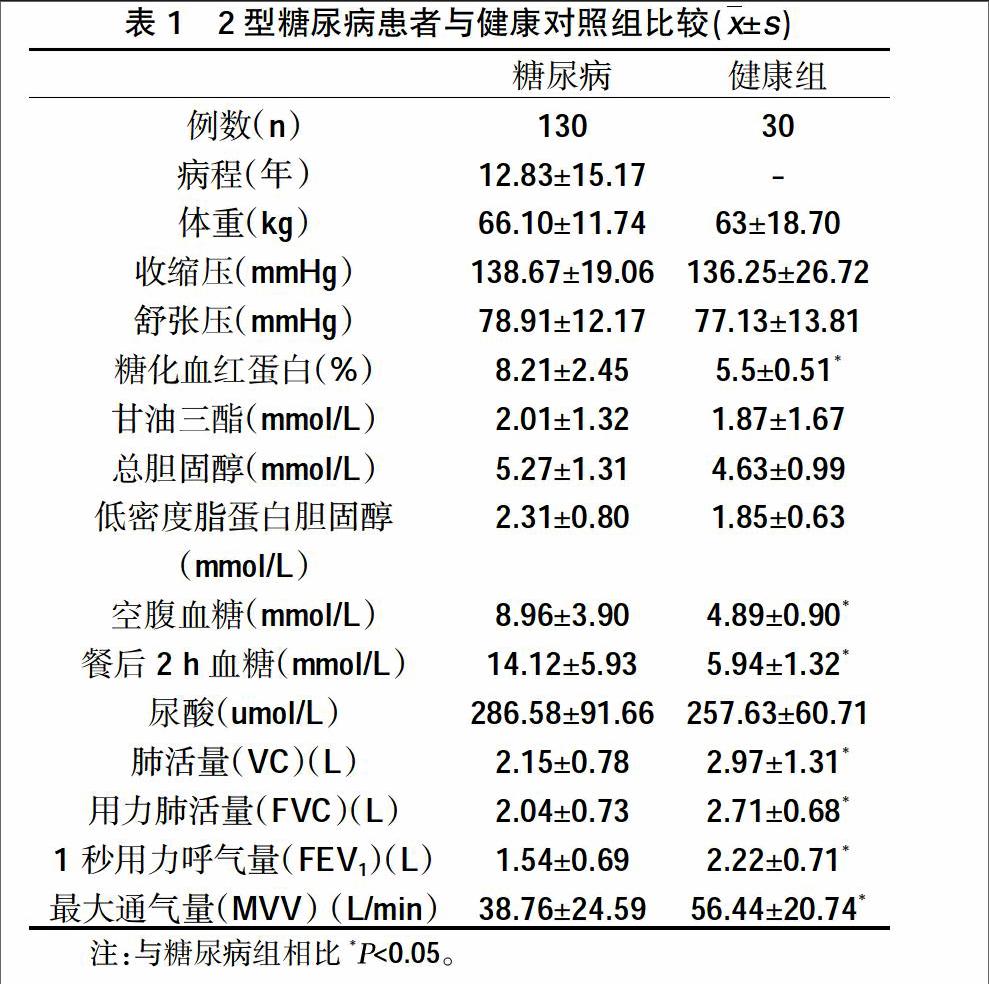
1.1一般资料 选取2013年3月~2015年4月在我院住院的2型糖尿病患者为观察组,其中男66例,女54例,所有病例均符合1999年WHO的2型糖尿病诊断标准,年龄35-87岁,平均年龄(64.24±11.23)岁,病程1个月~6年,平均病程(12.83±15.17)年。对照组30例,其中男18例,女12例,为同期我院门诊健康体检者,年龄35~78岁,平均年龄(62.86±9.56)岁。所有患者无吸烟史、无长期粉尘接触史、无慢性肺部疾病及胸廓畸形者;近2个月内无急性呼吸道感染;无不稳定型心绞痛、充血性心力衰竭;近6个月内无心肌梗死病史。经体格检查、胸片、心电图和超声心动图检查无异常。
1.2方法 使用日本捷斯特肺功能仪器检测,由专人负责测定肺活量(VC)、用力肺活量(FVC)、1 秒用力呼气量(FEV1)、最大通气量(MVV)等指标。受试者均取坐位进行,由专人操作,每次均重复进行2次,以最佳值为准。采用高效液相层析法测定糖化血红蛋白(HbA1C)。测量患者空腹立位时的体重,计算体重指数。
1.3统计学处理 应用SPSS 13.0软件对数据进行统计学分析。计量资料用均数±标准差(x±s)表示,两组均数间比较采用t检验,P<0.05差异有统计学意义。
2 结果
2型糖尿病患者和健康对照组的比较,见表1。糖尿病组患者血压、体重无明显差异(P>0.05),HbA1c水平(8.21% vs 5.5 %),空腹血糖(8.96 mmol/L vs 4.89 mmol/L)、餐后血糖(14.12 mmol/L vs 5.94 mmol/L)高于健康组(P<0.05),肺活量(VC)(2.15L vs 2.97L)、用力肺活量(FVC)(2.04L vs 2.71L)、1 秒用力呼气量(FEV1)(1.54L vs 2.22L)、最大通气量(MVV)(38.76 L/min vs 56.44 L/min)均低于对照组(P<0.05)。
3 讨论
糖尿病是一种慢性代谢障碍性疾病,持续性高血糖可导致机体组织器官的代谢异常,功能障碍以及结构改变,出现心、脑、肾、眼底、周围神经和胃肠系统等多种并发症。目前肺脏是否是糖尿病攻击的另一靶器官,一直未受到重视。糖尿病患者肺功能的变化也成为焦点[1-3]。然而“肺是否为糖尿病损伤的靶器官”,却一直存在着不同的看法[4]。国内外学者就此进行了一系列相关研究,结论却不尽一致[5-7]。本研究结果显示2型糖尿病患者肺通气功能的损害是存在的。而糖尿病患者出现肺功能损害的机制尚不完全清楚,但多数学者认为糖尿病肺损伤与糖尿病的慢性微血管病变有关。T2DM患者存在以阻塞障碍为主的通气功能障碍。
目前造成肺通气功能减退的原因可能有:①肺间质弹力蛋白、气道的NEG作用使肺容积下降、肺组织弹性回缩力下降以及气道弹性减退;②DM合并自主神经病变,气管舒缩紧张性失调,③自主神经释放的非肾上腺素能非乙酰胆碱能递质(如血管活性肠肽)减少,非肾上腺素能非胆碱能神经是近年发现的呼吸道存在的另一类自主神经,其对肺血管张力和肺通气有重要调节作用。微血管病变主要累及毛细血管和微动、静脉,表现为血管内皮损伤、增生和基底膜增厚,引起微循环障碍,肺弹性下降,表现为肺活量和肺总量下降。在高血糖和高游离脂肪酸的刺激下,自由基大量生成,进而启动氧化应激,激活应激敏感信号途径,从而加重胰岛紊抵抗。最终导致了红细胞的变形,如肺部毛细血管的变化和血小板聚集度增高等,这些因素又导致了高凝状态的发生。致使肺动脉出现硬化现象,最终导致肺功能下降[8-9]。特别是在糖尿病病史较长、血糖控制较差以及存在微血管并发症的患者中下降更为明显。以后在临床上应与重视糖尿病患者心脏彩超、眼底检查一样,应对糖尿病患者进行定期肺功能检查,进一步完善肺功能检查有助于对糖尿病病情的判断及评估,从而指导临床治疗,延缓微血管病变的发生及发展,减少各种并发症的发生,延缓或防止肺功能的减退。
参考文献:
[1]Kuitert L,The lung in diabetes-yet another target organ[J].ChronRespirDis.2008,5(2):67-68.
[2]Hsia CC,Raskin P.Lung involvement in diabetes:does it matter[J].Diabetes Care,2008,31(4):828-829.
[3]Teeter JG,Riese RJ.Cross-m-tional and prospective study of lung runetionin adults with type 2 diabetes:the Atherosclerosis Risk in Communities(ARIC)study:response to Yeh et al[J].Diabetes Care,2008,31(10):82.
[4]Sandier M.Is the lung a'Target Organ'in diabetes mellitus[J].Arch Intern Med,1990,150(7):1385-1388.
[5]Benbassat CA,Stem E,Kramer M,et al.Pulmonary function in patientswith diabetes Mellitus[J].Am J Med Sci,2001,322(3):127-132.
[6]Davis TA,Knuiman M,Kendall P,et al.Reduced pulmonaryfunctionandits associations in type 2 diabetes:the Fremantle Diabetes Study[J].Diabetes Res ClinPract,2000,50(2):153-159.
[7]Kaparianos A,Argyropoulou E,SampsonasF,et al.Pulmonary complicationsin diabetes Mellitus[J].ChronRespir Dis,2008,5(2):101-108.
[8]穆維新,沈亚欣,崔士杰,等.2型糖尿病大鼠肺组织基质金属蛋白酶-2、9及其抑制因子-i的表达变化[J].河北医药,2010,32(9):1034-1035.
[9]聂丽萍,穆维新,周晓东,等.白细胞介素-6转化生长因子-B1在2型糖尿病大鼠肺组织中表达变化的研究[J].山西医药杂志,2012,41(7):654-655.
编辑/翟辰万
