长期血液透析继发棕色瘤的影像学表现*
2017-01-10中山大学附属第五医院放射科
1.中山大学附属第五医院放射科
2.中山大学附属第五医院内科(广东 珠海 519000)
3.广东中医药大学附属中山医院放射科 (广东 中山 528400)
方义杰1 洪国斌1 卢慧芳2 郭永飞3 俞 文1 柳学国1
长期血液透析继发棕色瘤的影像学表现*
1.中山大学附属第五医院放射科
2.中山大学附属第五医院内科(广东 珠海 519000)
3.广东中医药大学附属中山医院放射科 (广东 中山 528400)
方义杰1洪国斌1卢慧芳2郭永飞3俞 文1柳学国1
目的探讨长期血透继发甲状旁腺功能亢进所致棕色瘤的临床特点、影像学征象及其鉴别诊断,进一步提高对该病的认识。方法回顾分析经病理证实的11例长期血透继发甲旁亢所致棕色瘤的临床、实验室特点、病理及影像学特征。结果11例中血透时间2-15年,平均7.5年,甲状旁腺激素(PTH)及碱性磷酸酶(ALP)明显升高。多骨受累多见(10例多发,1例单发,共21处病灶)。全身骨质弥漫骨质疏松(9例)或骨质硬化(2例)。膨胀性(16处)或溶骨性(3处)骨质破坏,边缘硬化边(9 处),骨质破坏内部钙化或骨化(15处),伴软组织肿块(4处),增强扫描明显强化。发生在颅骨者(2处),表现为弥漫骨质密度增高。结论继发甲旁亢所致棕色瘤多有明确病史,实验室具有相对特异改变,影像学表现为弥漫骨质疏松或硬化,累及中轴骨较多见,骨质破坏内部钙化/骨化和明显强化的软组织肿块是较有特异性的影像学征象。
血液透析;甲状旁腺功能亢进;棕色瘤;影像学
继发性甲旁亢是长期血液透析的常见并发症,钙磷代谢紊乱导致甲状旁腺功能亢进,分泌过多的甲状旁腺激素(Parathyroid hormone,PTH),动员骨钙入血,引起反应性纤维结缔组织增生形成骨骼的假瘤性病变,称为纤维囊性骨炎,因常伴出血、囊性变产生含铁血黄素而使病变组织呈棕红色,故又名棕色瘤(Brown tumor)[1]。有关继发性甲旁亢所致棕色瘤的影像诊断文献报道不多。笔者搜集11例长期血透、经病理证实的棕色瘤,对其临床及影像学特点进行总结,现报告如下。
1 资料与方法
1.1 一般资料搜集2012年1月~2015年6月经病理证实的棕色瘤共11例,其中男6例,女5例,年龄30~65岁,中位年龄47岁。临床表现有:不明原因的不同部位疼痛11例(100%),泌尿系结石4例(36%),病理性骨折2例(18%)等。记录血透时间、血清钙/磷、甲状旁腺激素、碱性磷酸酶水平等。
1.2 影像学检查方法11例均行常规X线检查,根据发病部位的不同分别进行正侧位摄片,骨盆病变行骨盆正位片检查。9例行CT检查,采用Siemens Somatom Definition DSCT螺旋CT机检查,其中1例Siemens Somatom Definition DSCT平扫及增强,层厚2mm,层间距2mm,增强扫描采用对比剂欧乃派克(370 mg/ml),于肘静脉注射,剂量1.5~2.0ml/Kg,注射流率2~3ml/s。2例病人行MRI平扫及增强检查,采用设备为Siemens 3.0T Magnetom Verio,采用常规TSE序列T1WI、T2WI行矢状面、冠状面及横断面扫描,扫描参数T1WI(TR 500ms、TE 30ms)、T2WI(TR 2000~2500ms、TE 150ms),层厚3mm,层间距3mm,矩阵256×256,造影剂使用钆喷酸葡胺(Gd-DTPA),0.1~0.2mmol/kg,静脉推注。10例病人行甲状旁腺区Siemens Somatom Definition DSCT平扫及增强扫描,其中1例病人行甲状旁腺区MRI平扫及增强扫描检查。
1.3 资料分析由2名影像诊断医师(分别从事影像诊断工作3年和10年)观察、分析和记录各种影像学征象,包括发病部位、数目、是否累及中轴骨、骨质疏松、骨质硬化、骨质破坏、软组织肿块及强化特征等。
2 结 果
2.1 临床和实验室检查结果入选病例为长期血液透析患者,透析时间2~15年,平均7.5年。血钙1.75~3.10 mmol/L(正常值2.03~2.54 mmol/L),其中4例血钙低于正常值,7例血钙升高;血磷1.96~2.80mmol/L(正常值0.8~1.6 mmol/L),11例病人均有升高;血清碱性磷酸酶89~658 U/L(正常值30~120U/L),其中2例正常,9例升高;甲状旁腺激素50.5~2776 pg/ml(正常值15~68.3pg/ml),其中1例正常,10例升高。
2.2 影像学表现本组11例,共21处病灶,其中多骨受累者10例,单骨受累者仅1例。发病部位以髂骨多见,共6处,肋骨3处,椎体及附件4处,颅骨2处,锁骨1处,肩胛骨2处,髌骨、胫骨和股骨各1处。多发骨质疏松9例(82%),弥漫骨质硬化2例(18%)。骨质破坏19处,其中膨胀性破坏16处,溶骨性骨质破坏者3处,其内部可见点、条状骨化影者15处,邻近骨皮质反应性增生硬化者9处;病灶存在软组织肿块4处,CT平扫呈等或稍低密度,T1WI呈不均匀低信号,T2WI呈不均匀高信号。3例增强扫描示:明显不均匀强化者2处,轻中度强化者1处;发生在颅骨者2处,表现为弥漫骨质密度增高,内、外板边缘模糊。10例行CT扫描示:甲状旁腺区均发现结节灶,增强可见轻中度强化。1例行甲状旁腺区MRI,可见稍长TI稍长T2信号结节,增强可见轻中度强化。
2.3 病理学检查结果11例均行甲状旁腺病理学检查,其中表现为增生10例,腺瘤1例。11例病人均行骨质破坏区穿刺或切除术,术后病理可见间质为梭形成纤维细胞伴少许破骨细胞;组织细胞内及组织间质中明显含铁血黄素沉积;不等量的细条状骨小梁,周边有骨母细胞围绕;部分病灶可见大量红细胞,少量中性粒细胞,见图1-8。
3 讨 论
3.1 继发棕色瘤的临床特点棕色瘤(brown tumor)是由原发或继发因素导致甲状旁腺功能亢进而形成的良性、非肿瘤性骨质病变。按病因可分为原发性、继发性和三发性[2],原发性甲旁亢所致棕色瘤较继发性甲旁亢更常见[3-6]。
继发性甲旁亢,以慢性肾衰竭血透患者最常见[4],多发生在透析5年以上,属于透析性骨关节病的一种类型[4-5]。本组病人透析时间2~15年,平均7.5年。中青年患者多见,老年患者相对少见,可能与年龄增长,骨的重构能力下降有关。本组60岁以上者仅1例,与文献报道相符。
与原发棕色瘤相比,继发棕色瘤常累及中轴骨[5-6],本组13处病灶累及中轴骨(62%)。血PTH及ALP变化范围较大,可明显升高[7],本组病例PTH最高达2776 pg/ml,ALP最高达658U/L。血磷、血钙可明显升高、正常或降低[4],可能与患者处于不同的病程阶段及治疗有关,因此血钙及血磷水平,对诊断帮助不大[6]。病因祛除后,骨骼上病变可自愈[8],因此早期发现对治疗和预后有重要的意义。
3.2 影像学特点及其病理学基础甲旁亢所致骨改变,早期表现主要为骨质疏松及骨膜下骨吸收[9]。继发于肾衰患者的棕色瘤多在肾性骨病的基础上形成,多有弥漫骨质病变,骨质密度增高或减低[6],本组病例中骨质密度增高者2例(18%),骨质密度减低者9例(82%),与文献相符。
棕色瘤典型表现为囊性膨胀性骨质破坏,骨质破坏区可伴有软组织肿块,强化形式多样,可明显强化[4];病理学上骨质破坏早期骨小梁间充满大量的纤维组织,富含血管,后期有较多的胶原纤维增生[7],故早期强化明显,中晚期强化减低。本组3例增强扫描病人中,明显强化2例。
文献报道棕色瘤的骨质破坏边缘可见增生硬化,部分可见骨皮质增厚[10],多发生在病变晚期,椎体边缘由于重叠效应很难观察到[5],该征象对于棕色瘤的诊断及鉴别诊断具有重要的意义。可能与棕色瘤病灶周围有成骨细胞,形成新的骨质有关。本组有9处病灶存在该征象,与文献报道相符。
据我们查阅文献,目前没有相关文献明确报导棕色瘤病灶内部的骨化/钙化。本组中有15处病灶中存在点状或条状骨化/钙化影,我们推测其病理学基础可能为纤维组织中有新形成的骨样组织及成熟和不成熟的骨小梁, 骨小梁周围有成排的骨母细胞及较多的破骨细胞。
棕色瘤其他表现还有骨皮质变薄,部分可缺失,无骨膜增生,病理骨折及骨骼畸形等征象。发生在颅骨表现为弥漫骨质密度增高,内、外板边缘模糊[11]。
3.3 鉴别诊断要点原发甲旁亢所致棕色瘤:1)起病多隐匿,而继发甲旁亢多有明确病史。2)血钙多升高、血磷降低;继发甲旁亢血钙及血磷变化范围较大。3)单骨受累多见,少累及中轴骨;继发甲旁亢多为多骨受累,常累及中轴骨[4]。4)可表现为弥漫骨质疏松,继发甲旁亢也可有弥漫骨质密度增高,多伴有软组织异位钙化。
多发性骨髓瘤:1)多无明确病史。2)为穿凿样骨质破坏,破坏较彻底,内部无钙化/骨化及明显强化的软组织肿块,边缘清楚且无硬化边[12]。继发棕色瘤伴有弥漫骨质硬化或疏松,本质是非肿瘤,骨质破坏常不彻底,常伴有硬化边,内部可见钙化/骨化及明显强化的软组织肿块。3)尿本周蛋白可升高,ALP正常或轻度升高。棕色瘤多有钙磷代谢和PTH的异常,ALP明显升高是二者重要鉴别点。
转移瘤:1)多有原发瘤病史或肿瘤标记物升高,继发甲旁亢PTH可明显升高。2)一般无全身骨质改变,继发甲旁亢所致棕色瘤多有弥漫骨质疏松或骨质硬化。3)转移瘤骨质破坏内部多无骨化/钙化,邻近骨皮质多无硬化、增厚。
总之,长期血透继发棕色瘤具有相对特异性的临床病史和实验室特点,影像学表现亦有一定特点,临床诊断不难。影像学上表现为弥漫骨质疏松,部分为骨质硬化,骨质破坏范围较广;骨盆及中轴骨较常受累,骨质破坏内部骨化或钙化及明显强化的软组织肿块,是继发甲旁亢所致棕色瘤相对特异性的影像学征象。
本文不足之处:为回顾性分析,病例数偏少,未能对血液透析的病程进行分级,进行临床-病理-影像学的深入对照研究。
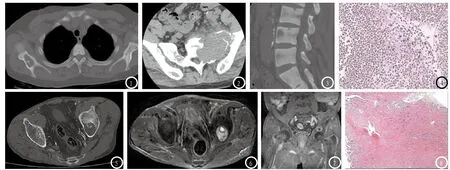
图1-4 为同一尿毒症患者,女,32岁,血液透析8年。图1为胸部CT平扫(骨窗),示弥漫性骨质硬化,右侧肩胛骨膨胀性骨质破坏,其内可见点、条状骨化/钙化影,边缘骨皮质轻度增厚;图2为骨盆CT平扫(软组织窗),骶骨左份膨胀性骨质破坏,其内可见软组织肿块及点条状钙化/骨化影,累及左侧骶管;图3为矢状位重组,示骶椎及腰椎骨质硬化;图4为病理(HE,×200),见大量红细胞,少量中性粒细胞、少许纤维组织及骨组织。图5-8 为同一尿毒症患者,男,44岁,血液透析15年。图5为骨盆CT平扫(骨窗),示弥漫性骨质疏松,左髂骨局限性骨质破坏区。图6为骨盆MRI T2WI横断位,左髂骨骨质破坏区不均匀高信号。图7为T1WI增强冠状位,见不均匀强化,囊变区不强化。图8为病理(HE,×100),骨样组织间见大量梭形细胞及多核巨细胞,局部含铁血黄素沉着,间质纤维组织增生,血管扩张充血伴少量炎细胞浸润。
[1] Rubin MR,Livolsi VA,Bandeira F, et al. Tc99m-sestamibi uptake in osteitis fibrosa cystica simulating metastatic bone disease[J].Clin Endocrinol Metab,2001,86(11):5138-5141.
[2]张延龄.甲旁亢的病因病理和流行病学[J].中国实用外科杂志,1998,18(3):112-113.
[3]Haddad FH, Malkawi OM, Sharbaji AA, et al. Primary hyperparathyroidism. A rare cause of spinal cord compression[J]. Saudi Med J, 2007,28(5):783-786.
[4] Mak KC, Wong YW, Luk KD. Spinal cord compression secondary to brown tumor in a patient on long-term haemodialysis: a case report[J]. J Orthop Surg (Hong Kong),2009,17(1):90-95.
[5]Jackson W, Sethi A, Carp J, et al. Unusual spinal manifestation in secondary hyper-parathyroidism: a case report[J].Spine (Phila Pa 1976) 2007,32(19):557-560.
[6]Pecovnik Balon B, Kavalar R. Brown tumor in association with secondary hyperparathyroidism. A case report and review of the literatur[J]. Am J Nephrol,1998,18:460-463.
[7]栾晖,刘家袆.透析患者继发性甲旁亢性骨病X线平片及CT表现[J].实用放射学杂志,2008,24(10): 1395-1397.
[8]中山医科大学同济医科大学病理教研室编著,外科病理学[M].(第2版).武汉:湖北科学技术出版社,1999,9-58.
[9]Bai RJ, Cong DG, Shen BZ, et al. Bone diseases in rabbits with hyperparathyroidism: computed tomography,magnetic resonance imaging and histopathology[J]. Chin Med J (Engl),2006,1:1248-1255.
[10]于洪存,丁承宗.骨纤维囊性骨炎影像学表现与病理分析[J].中国中西医结合影像学杂志,2010,8(6): 518-520.
[11]陈杰,郭永强.右胫骨上段棕色瘤1例[J].中国CT和MRI杂志, 2012.10(1).77-78.
[12]张艳,王忱,等.多发性骨髓瘤的X线、CT及MRI临床表现研究[J].中国CT和MRI杂志,2014.12(9).113-115.
(本文编辑:姜梅)
Imaging Findings of Brown Tumor Secondary to Long-term Hemodialysis*
FANG Yi-jie, HONG Guo-bin, LU Hui-fang,et al., Department of Radiology, the Fifth Affiliated Hospital, SUN Yat-Sen University, Zhuhai 519000, Guangdong Province, China
ObjectiveTo discuss the clinical characteristics, imaging findings and differential diagnosis of brown tumor secondary to Long-term hemodialysis. And to further improve the understanding of the disease.Methods11 cases of brown tumors were proved by surgical or biopsy pathology. The clinical and pathological features and imaging manifestations were analyzed retrospectively.ResultsIn the 11 cases, the blood dialysis duration 2-15 years, average 7.5 years. Serum alkaline phosphatase and Parathyroid hormone can increased significantly. Of the 11 cases (total of 21 lesions), 10 cases were multi-part bone involved.9 of 11 patients for osteoporosis and 2 cases were osteosclerosis.19 lesions had bone destruction, 16 lesions showed expansive bone destruction, 3 showed soluble bone destruction, 9 lesions had harden edge. 15 lesions in bone destruction had calcification or ossification internal. 4 cases with soft tissue mass, enhanced significantly can be found in some cases. 2 lesions occured in the skull, bone density increased and the plate edge blur.ConclusionBrown tumor secondary to Long-term hemodialysis, there had clear medical history, parathyroid hormone and alkaline phosphatase increased significantly.Diffuse osteoporosis or osteosclerosis. More involved axial skeleton than primary hyperparathyroidism. In bone destruction area had calcifications/ossification and soft tissue significantly improved. Those characteristic features were important to help for the diagnosis of the "brown tumor".
Hemodialysis; Hyperparathyroidism; Brown Tumor; Radiography
R459.5
A
国家自然科学基金项目(812 71561),广东省自然科学基金(2015A030313173)
10.3969/j.issn.1672-5131.2017.01.045
2016-11-08
洪国斌
