ABCD2评分和头颈部CT血管造影对短暂性脑缺血发作患者血管特征及介入疗效
2016-11-24吴照宇郭应兴雷进元于海东
吴照宇 郭应兴 雷进元 于海东
(青海大学附属医院,青海 西宁 810001)
ABCD2评分和头颈部CT血管造影对短暂性脑缺血发作患者血管特征及介入疗效
吴照宇 郭应兴 雷进元 于海东
(青海大学附属医院,青海 西宁 810001)
目的 探讨ABCD2评分及头颈部CT血管造影(CTA)对短暂性脑缺血发作(TIA)患者血管病变特征及血管内支架植入治疗的意义。方法 选取TIA患者128例,行头颈部CTA检查及ABCD2评分,分析狭窄血管的分布、狭窄程度及与ABCD2评分的关系。按动脉狭窄程度将患者分为中高和低危组,中高危组中有44例患者行血管支架成形术治疗,分别于术后3、6、12个月进行随访。结果 128例患者中,头颈动脉狭窄104例(81.25%),累及动脉298段,其中颅内动脉162段(54.36%),颅外动脉136段(45.64%)。低危组患者动脉狭窄以轻、中度为主,中高危组患者以中、重度为主(χ2=9.621,P=0.008)。与血管支架成形术前的ABCD2评分(6.41± 0.50)分相比,术后患者3、6、12个月评分明显降低,分别为(3.00±0.71)、(2.82±0.63)和(2.88±0.69)分,差异有统计学意义(P<0.05)。结论 ABCD2评分联合头颈部CTA能有效评价TIA患者血管狭窄情况及介入治疗的疗效。
ABCD2评分;CT脑血管造影;短暂性脑缺血发作;介入治疗
短暂性脑缺血发作(TIA)是急性缺血性脑血管病最重要的独立危险因素,是一种临床常见的急症,其发作后7 d内脑梗死发生率达8.0%~10.5%〔1〕。既往报道ABCD2评分法能预测TIA后脑卒中的发生情况〔2〕,但对于ABCD2评分能否对TIA患者介入治疗的效果进行评价,迄今为止鲜有报道。随着影像技术的发展,CT血管造影(CTA)对TIA患者颅内外狭窄血管的评价价值越来越高,为了探讨ABCD2评分与CTA联合对TIA患者血管特征及对介入治疗效果的评价作用,本文对TIA患者均行头颈部CTA了解患者颅内外血管狭窄的特征,并用ABCD2评分对介入治疗前后的患者进行评估。
1 资料与方法
1.1 一般资料 选取2010年6月至2013年6月在我院诊治的128例TIA患者为研究对象。纳入标准:根据TIA诊断标准〔3〕,均确诊为TIA,并满足以下条件:①首次发病,发病时间明确;②排除血管性疾病如烟雾病、动脉瘤、脑出血等,发病24 h内行头颈联合CTA检查;③治疗按TIA临床治疗指南进行,未进行溶栓治疗。男68例,女60例;年龄37~87〔平均(56±7.2)〕岁,中位年龄61岁。高血压病史88例,有冠心病史41例,糖尿病史25例,高脂血病史36例,吸烟史34例,饮酒史12例;其中椎-基底动脉系统TIA 46例,颈内动脉系统TIA 78例,椎基底动脉系统TIA合并颈内动脉系统TIA 4例。临床表现为:突发言语障碍34例,突发单侧肢体无力56例,突发视物模糊22例,突发头晕28例,突然意识丧失18例。
1.2 ABCD2评分标准与分组 评分标准:A:年龄≥60岁计1分,<60岁计0分;B:TIA发作后首次舒张压≥90 mmHg和(或)收缩压>140 mmHg计1分;C:言语障碍不伴肢体无力计1分,单侧肢体无力计2分;D:糖尿病(1分),D:症状持续<10 min计0分,10~59 min计1分,≥60 min计2分;ABCD2评分总分7分。分组:ABCD2评分6~7分为高危组;4~ 5分为中危组;0~3分为低危组。
1.3 影像学检查及图像的处理与分析 头颈联合CTA采用西门子Somatom Definition 128排双源CT扫描仪进行,扫描范围为从颅顶至主动脉弓,高压注射器静脉内团注浓度300 mg/ml的非离子型造影剂,注入速率3.0~3.5 ml/s,剂量80~120 ml。扫描参数:管电流330 mA,管电压120 kV,层厚0.625 mm,扫描视野25 cm,延迟时间19~25 s。扫描完成后采用GE AW4.5工作站进行数据处理,采用曲面重建技术(CPR)及容积再现(VR)对头颈部动脉血管进行重建成像。由影像科副主任级别以上医师2名采用盲法进行图像处理及阅片,意见不统一时由另外一名主任医师参与阅片,最终经讨论达成共识。头颈部动脉可分为颅内及颅外两部分,其中颅外部分包括颈总动脉(CCA)、椎动脉(VA)V1~V3段、颅外段的颈内动脉(ICA);颅内部分包括ICA岩段、海绵窦段、虹吸部及终末端、大脑前动脉(ACA)A1和A2段、大脑后动脉(PCA)P1及P2段、大脑中动脉(MCA)M1和M2段、椎动脉V4段及基底动脉(BA)。参照北美症状性颈动脉内膜切除术试验(NASCET)标准〔4〕进行血管狭窄程度分级,通过颅颈联合CTA三维重建后图像进行狭窄动脉分布及狭窄程度分析。测量狭窄血管的长度及狭窄动脉近端、狭窄段、远端直径。颅内动脉狭窄率(%)=(1-狭窄处直径/狭窄近端正常直径)×100%。颅外动脉狭窄率(%)=(1-狭窄处直径/狭窄远端正常直径)×100%。将血管狭窄程度分为4级:闭塞,血管完全不通;重度狭窄,狭窄率70%~99%;中度狭窄,狭窄率50%~69%;轻度狭窄,狭窄率≤49%。
1.4 介入治疗与随访 对于CTA显示中度以上动脉血管狭窄患者,行血管内支架植入术治疗。所有行支架置入术患者于手术前3 d常规口服氯吡格雷75 mg/d和阿司匹林100 mg/d。术前行全脑血管造影确定狭窄部位、程度及有无斑块、溃疡等。所有患者手术均在全麻下进行,术中行全身肝素化。常规采用右侧股动脉入路,颈动脉起始部狭窄常规使用8F导引导管置于狭窄段的上方,放置远端脑保护伞后,进行球囊扩张,然后植入自膨式血管支架(Cordis公司,Procise支架),造影观察血管情况,若残余狭窄≥ 30%,则再次进行扩张。治疗颅内动脉或椎动脉狭窄时,使用6F导引导管置于动脉颅底段或狭窄处近端,将0.014英寸微导丝缓慢通过狭窄段,送入球扩式支架到狭窄处,确定支架位置合适后释放支架,选择的支架要等于或稍大于正常血管直径。对于需要使用Wingspan支架的颅内血管狭窄患者,术中采用微导丝交换技术,并行球囊扩张,一般采用直径为狭窄病变处正常血管直径的80%的球囊,然后进行支架置入。术后严格控制血压在140/90 mmHg以下,予以氯吡格雷75 mg/d,阿司匹林100 mg/d口服6个月。要求所有手术患者于术后3、6、12个月入院复查。
1.5 统计学方法 采用SPSS17.0软件行χ2检验,方差分析。
2 结 果
2.1 两组患者血管狭窄程度分布情况 128例TIA患者中CTA发现头颈动脉存在狭窄104例(81.25%),共累及298段动脉,其中累及颅外动脉136段(45.64%),颅内动脉162段(54.36%),颅内动脉发生率略高于颅外动脉。发生率最高的颅内动脉为MCA,共58段(19.46%)受累,发生率最高的颅外动脉为ICA,共36段(24.16%)受累。见表1。

表1 两组患者狭窄分布情况(n)
2.2 TIA患者不同ABCD2评分与血管狭窄程度分布情况 低危组50例患者动脉狭窄以轻、中度为主占总数的80.5%,中高危组78例患者以中、重度为主占总数的65.3%,组间差异有统计学意义(χ2=9.621,P=0.008)。见表2。
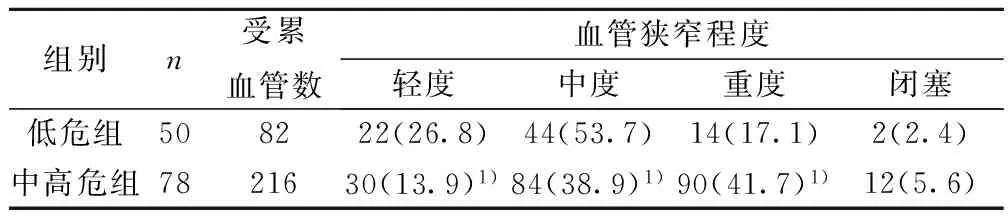
表2 两组患者血管狭窄程度分布情况比较〔n(%)〕
与低危组比较:1)P<0.05
2.3 中高危组患者介入治疗疗效 高危组78例中,44例行血管支架成形术,分别于术前及术后3、6、12个月进行行ABCD2评分,术前评分为(6.41 ± 0.50)分,术后3、6、12个月评分分别为(3.00 ± 0.71)分、(2.88 ±0.69)分、(2.82 ± 0.63)分,术后ABCD2评分较术前明显降(P<0.05)。
3 讨 论
TIA是缺血性脑卒中最重要的独立危险因素〔5〕,是由于脑组织局部短暂性缺血造成的一过性神经功能障碍。AS斑块脱落和颅内外脑动脉狭窄所致的低灌注和血栓栓塞被认为是TIA的主要发病原因。AS被认为是导致TIA的基础,AS的血管会出现血管内皮细胞的损伤,使纤维蛋白溶酶及内皮细胞活化素的减少,而却会出现纤维蛋白原的增加,这些改变会进一步使AS加速,最终将引发缺血性脑卒中。近年来国内外开展了大量关于TIA的分层评价的研究,提出了ESSEN、ABCD及ABCD2等评分方法,目前ABCD2评分是应用最广泛的一种,此评分方式由Johnston等〔2〕于2007年提出。ABCD2评分体系包括TIA的主要危险因素血压、年龄、症状持续时间、临床特征及糖尿病病史等,但ABCD2评分没有将血管因素纳入评分体系,这就使得ABCD2评分在一定程度上不能对TIA的危险性做准确的评估,因此要想运用ABCD2评分对TIA患者进行更准确的全面评价就必须结合动脉血管的分析结果。既往的相关研究显示,头颈部动脉重度狭窄是TIA患者发展成为脑梗死的重要危险因素,且此类患者ABCD2评分相对较高〔6,7〕。快速诊断和治疗能有效阻止TIA的患者进展为缺血性脑卒中。脑血管造影是头颈部血管分析的金标准,但其操作是有创性的,且费用较高。随着CT成像技术的发展头颈部CTA可一次性完成颈部、头颅动脉血管的成像,且能有效地对是否存在血管狭窄及狭窄程度做出评价。本研究128例TIA患者中104例(81.25%)CTA证实存动脉狭窄,动脉狭窄率较既往相关报道〔6〕略高,考虑可能与本组患者病情相对严重有关。本研究显示TIA患者颅内动脉狭窄比例高于颅外动脉,这与既往文献报道相符〔7〕,本研究结果表明,TIA患者狭窄血管在颅外主要为ICA颅外段,在颅内主要为MCA和VA颅内段。ABCD2评分低危组患者主要以轻、中度狭窄为主,而ABCD2评分高危组患者的血管狭窄程度主要以中、重度狭窄为主。因此,早期行头颈部CTA判断TIA患者的动脉血管情况,对治疗方案的制订及对预后的评价是有很大帮助的。既往报道显示〔8〕若TIA患者血管狭窄率≥50%则发作后2 d内出现脑梗死的概率明显高于血管狭窄率<50%的患者,且ABCD2≥4分及持续抽烟的血管狭窄率≥50%的患者,其TIA发作后2 d内发生脑卒中的风险更高。本研究中高危组39例患者中22例行责任动脉血管内支架植入术,术后复查显示介入术后患者ABCD2评分较术前显著降低,且在术后1年内均处于低水平。因此,对ABCD2评分高且责任血管狭窄率≥50%的TIA患者,应尽早行血管内支架植入术治疗,以防止缺血性脑卒中的发生。
综上所述,TIA患者发病后应尽早行ABCD2评分及颅颈联合CTA检查,及时判断是否存在狭窄动脉及狭窄程度,若责任血管狭窄率≥50%,且ABCD2评分为中高危,应及时行血管内支架植入治疗,最大程度的防止缺血性脑卒中的发生。
1 Chandratheva A,Geraghty OC,Luengo-Fernandez R.ABCD2 score predicts severity rather than risk of early recurrent events after transient ischemic attack〔J〕.Stroke,2010;41(5):851-6.
2 Johnston SC,Rothwell PM,Nguyen-Huynh MN,etal.Validation and refinement of scores to predict very early stroke risk after transient ischaemic attack〔J〕.Lancet,2007;369(9558):283-92.
3 张桂莲,张 茹,王虎清,等.缺血性脑血管病颅内外血管狭窄支架成形术的临床研究〔J〕.临床神经病学杂志,2011;24(1):27-9.
4 雷 晶,杨家民,马建华,等.短暂性脑缺血发作患者颅内外动脉狭窄分布特征的分析〔J〕.脑与神经疾病杂志,2014;22(2):92-5.
5 高 聪,李 威,林美容,等.ABCD2评分对短暂性脑缺血后的中期脑梗死事件和死亡的预测能力〔J〕.中华神经医学杂志,2011;10(9):896-9.
6 孙静华,刘海霞,付英杰,等.头颈部CTA、DWI及ABCD2评分在短暂性脑缺血发作中的应用〔J〕.实用放射学杂志,2012;28(4):504-8.
7 李 玲,张锦丽,宋 杨.应用ABCD2评分预测短暂性脑缺血发作患者早期复发事件严重程度的研究〔J〕.中国卒中杂志,2011;6(7):533-8.
8 高红华,文佳媚.短暂性脑缺血发作患者ABCD2评分与责任血管狭窄相关性的初步研究〔J〕.介入放射学杂志,2010;19(11):843-6.
〔2015-03-11修回〕
(编辑 苑云杰/曹梦园)
青海大学附属医院中青年科研基金项目(ASRF-2009)
郭应兴(1963-),男,博士,主任医师,博士生导师,主要从事良恶性肿瘤,周围血管介入及神经介入研究。
吴照宇(1971-),男,硕士,副主任医师,主要从事外周介入诊疗及良恶性肿瘤的介入诊疗研究。
R743.3
A
1005-9202(2016)19-4763-03;
10.3969/j.issn.1005-9202.2016.19.041
