分析ABCD3评分系统临床判断患者TIA后早期高危发生脑梗死的有效性
2016-09-24杨娜
杨 娜
辽宁抚顺矿务局总医院神经内科 抚顺 113000
分析ABCD3评分系统临床判断患者TIA后早期高危发生脑梗死的有效性
杨娜
辽宁抚顺矿务局总医院神经内科抚顺113000
目的探讨和分析ABCD3评分系统对于判断短暂性脑缺血发作(TIA)后患者早期高危发生脑梗死的有效性。方法对我院120例短暂性脑缺血发作患者进行研究,汇总临床资料及与发病有关的危险因素,依据ABCD3评分系统进行评分,按评价的分值大小分级为0~3、4~5、6~7、8~9分,统计各级评分及所有资料在7 d内发生脑梗死的几率,采用Logistic回归分析与TIA后发生脑梗死相关的因素。结果在7 d内共有10.8%患者进展为脑梗死,TIA患者7 d内ABCD3评分在0~3、4~5、6~7、8~9分组的脑梗死发生率分别为2.4%、7.7%、16.7%、22.7%,趋势性检验P<0.001;危险因素的Logistic回归分析发现糖尿病既往史、颈内动脉狭窄≥50%、7 d内2次及其以上发生TIA、TIA持续时间在60 min及其以上是引起该病发作后短期脑梗死的危险因素(P<0.05)。结论短暂性脑缺血发作患者ABCD3评分越高,在短时间内进展为脑梗死的危险越大,ABCD3评分系统可以有效地判断患者早期发生脑梗死的风险。
ABCD3评分系统;判断;短暂性脑缺血发作(TIA);脑梗死
短暂性脑缺血发作(TIA),神经功能缺损症状仅限于发作当时,过后不遗留任何症状,其症状绝非由脑梗死引起。但患病人群中脑梗死风险相对较高,根据可靠资料,患者2 d内卒中的风险在5%以上,在90 d时间内发生卒中的几率为9.5%~14.6%,而发展为卒中后神经功能障碍的时间更长,症状更为严重[1]。对于可能发生卒中的TIA患者,目前ABCD3评分系统评估患者卒中风险更为可靠[2]。本次研究分析我院神经科确诊的120例TIA患者的临床资料,旨在探讨TIA后发生脑梗死的危险因素,并探寻ABCD3评分系统对这种风险的预测价值,现介绍如下。
1 资料与方法
1.1一般资料我院神经科2014-04—2015-04确诊为TIA的住院患者。纳入标准:(1)患者出现神经功能缺失,症状为暂时性,不遗留任何残障;(2)经头颅CT与磁共振检查,没有能引起症状体征的病灶;(3)经有经验的神经科医师确诊为TIA的住院患者,且病历资料完整。排除标准:(1)患者神经功能障碍是由TIA以外的原因(如癫痫、偏头痛等)引起;(2)辅助检查发现新的梗死病灶;(3)病历资料中缺乏头颅CT与磁共振检查或信息不完整而不能行ABCD3评分[3]。选择符合标准的患者120例,男84例,女36例,年龄49~81岁,平均(65.27±6.4)岁。TIA患者的临床资料具体见表1。
1.2方法患者入院时均进行了详细的问诊,做必要的实验室检查及辅助检查,搜集患者如下资料:缺血性脑血管病相关危险因素:吸烟情况,既往是否有高血压、糖尿病、高血脂及冠心病、房颤疾病、既往是否发生卒中;患者TIA症状持续时间,发病时临床表现(是单侧肢体无力还是仅言语障碍不伴有肢体无力)、颈部血管超声等资料[4]。统计TIA后7 d内发生脑梗死的人数,如果住院未满7 d则出院后继续随访,搜集脑梗死发生情况,并依据ABCD3评分大小分组:0~3分组、4~5分组、6~7分组、8~9分组,统计各级评分7 d内的脑梗死发生率[5]。
1.3ABCD3评分评分内容:(1)A—年龄:60岁以上者(包括60岁)计1分,60岁以下计0分;(2)B—血压:收缩压与舒张压分别低于140 mmHg、90 mmHg为0分,否则计1分;(3)C—临床症状:出现一侧肢体无力为2分,仅言语障碍为1分,除上以外的症状为0分;(4)D—症状持续时间:持续时间≥60 min计2分,持续时间10~59 min计1分,持续时间小于10 min计0分。(5)有糖尿病疾病史者计1分;(6)7 d内短暂性脑缺血发作达两次计2分[6-7]。
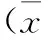

表1 TIA患者的临床资料 [n(%)]
2 结果
2.17 d时间内不同ABCD3评分患者脑梗死发生几率120例TIA患者中,13例患者7 d时间内发生脑梗死,几率为10.8%,患者的ABCD3评分在0~3、4~5、6~7、8~9分组的患者TIA后7 d内脑梗死发生率分别为2.4%、7.7%、16.7%、22.7%,患者评分结果增高,其短时间内发生脑梗死的几率也增加,趋势性检验P<0.01。见表2。

表2 7 d时间内不同ABCD3评分的患者脑梗死的发生几率
2.2TIA后短期内发生脑梗死的高危因素分析以表1中所列的发病相关因素为自变量,7 d时间内脑梗死几率为因变量,行多因素Logistic回归分析,结果糖尿病既往史(OR=4.10,95%CI:1.25~13.49,P<0.05)、颈内动脉中重度狭窄(OR=3.79,95%CI:1.12~14.27,P<0.05)、7 d内两次及其以上发生TIA(OR=6.29,95%CI:2.29~17.20,P<0.001)、TIA持续时间在60 min及其以上(OR=4.58,95%CI:1.63~13.03,P<0.05)为引起TIA后早期脑梗死的危险因素。见表3。

表3 TIA后短期内发生脑梗死的高危因素分析
3 讨论
虽然TIA症状是暂时的,但患病人群日后发生脑梗死的比例高,如果通过一些指标评估患者发生脑梗死的风险,就可以帮助临床医师判断患者治疗的紧迫性,鉴于此,国内外学者着力于探讨能够判定患者TIA后早期发生脑梗死几率大小的评价依据。ABCD评分在预示TIA后早期内发生脑梗死不良结局的作用已经得到研究证实,学者通过研究不断补充完善ABCD评分系统。ABCD2就是以ABCD评分系统为基础,增加了既往糖尿病疾病史,已通过研究证实有糖尿病史的TIA患者比没有糖尿病患者发生脑梗死的风险明显增加,然而在应用中发现ABCD2评分系统的作用还不充足。临床工作中,如果患者多次发生TIA,则其进展为卒中的风险明显比单次发生TIA的患者高,多次TIA是患者发生卒中的危险因素,故考虑将双重TIA发作列入评分系统中,出现了ABCD3评分系统。在研究TIA后发生卒中的风险时,学者比较ABCD3与ABCD2评分系统预测不良结局的有效性,得出应用ABCD3评分系统更加可靠、有效。
本次研究的结果中,ABCD3评分在0~3分、4~5分、6~7分、8~9分的患者TIA后7 d内脑梗死几率分别为2.4%、7.7%、16.7%、22.7%(趋势性检验P<0.01),评分增加则短期时间内脑梗死的几率增高,证实ABCD3评分系统对于脑梗死风险的有效性。多因素回归分析发现糖尿病既往史、颈内动脉中重度狭窄、7 d内两次及其以上发生TIA、TIA持续时间在60 min及其以上为影响TIA预后的危险因素,然而不明确这些因素相互之间是否有联系,还需要扩大样本量、控制条件做进一步的研究来明确。文献报道的TIA后脑梗死的发生风险为2.6%~10%,而本次研究统计的结果为10.8%,明显高出文献报道的结果,考虑其原因为本次研究对象为收住入院的TIA患者,这部分患者多次发生短暂性脑缺血发作或发作持续时间长、症状严重,而有些患者首次短暂性脑缺血发作或症状轻、时间短未住院,没有纳入研究中,因此,确切结果需要加入未住院患者的资料。
总结本次研究成果,ABCD3评分系统中包括引起TIA患者结局不良的多项危险因素,TIA患者的ABCD3评分高者,其早期脑梗死的风险增大,将其用于评估患者TIA后早期发生脑梗死的风险,有一定效果。
[1]Giles MF,Albers GW,Amarenco P,et al.Addition of brain infarction to the ABCD2 Score(ABCD2I):a collaborative analysis of unpublished data on 4574 patients[J].Stroke,2010,41(9):1 907-1 913.
[2]Al-Khaled M,Eggers J.MRI findings and stroke risk in TIA patients with different symptom durations[J].Neurology,2013,80(21):1 920-1 926.
[3]宋笑凯,王文静,李淮玉,等.应用ABCD3-I评分法预测短暂性脑缺血发作患者早期卒中风险[J].中华内科杂志,2012,51(6):445-448.
[4]中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊治指南撰写组.中国急性缺血性脑卒中诊治指南2010[J].中华神经科杂志,2010,43(2):146-153.
[5]朱英标,卢丽萍.ABCD2评分结合头颈CTA对短暂性脑缺血发作后近期发生脑梗死的评估价值[J].中国临床神经科学,2011,19(6):611-615.
[6]Merwick A,Albers GW,Amarenco P,et al.Addition of brain and carotid imaging to the ABCD2 score to identify patients at early risk of stroke after transient is chaemic attack:a multicentre observational study[J].Lancet Neurol,2010,9(11):1 060-1 069.
[7]Corso G,Bottacchi E,Brusa A,et al.Blood C-reactive protein concentration with ABCD2 is a better prognostic tool than ABCD2 alone[J].Cerebrovasc Dis,2011,32(2):97-105.
(收稿2015-09-14)
R743.33
A
1673-5110(2016)17-0063-02
