搏动性耳鸣伴听力下降、面瘫、颈部包块
2016-07-11申卫东李竹梅戴朴韩东一杨仕明解放军总医院耳鼻咽喉头颈外科
申卫东 李竹梅 戴朴 韩东一 杨仕明解放军总医院耳鼻咽喉头颈外科
搏动性耳鸣伴听力下降、面瘫、颈部包块
申卫东李竹梅戴朴韩东一杨仕明
解放军总医院耳鼻咽喉头颈外科
【关键词】颈静脉球体瘤;副神经节瘤;颈静脉孔区;搏动性耳鸣;化学感受器瘤;非嗜铬的副神经节瘤
【简要病史】
患者尹女士,36岁,以“左耳搏动性耳鸣伴听力下降4年,左侧面瘫、颈部肿物2年”主诉入院。
患者因“左耳搏动性耳鸣、听力下降、面瘫”3次在当地医院按“慢性中耳炎”、“中耳胆脂瘤”、“中耳新生物”行活检和“中耳、乳突”手术,术后病理报告为“炎症”或“胆脂瘤”。半年前因耳部肿物复发再次在当地医院行活检术,病理提示“颈静脉副神经节瘤”,为进一步诊治,我院以“左侧颈静脉孔区占位,副神经节瘤”之诊断收入院。专科查体:左耳道口上及耳后可见前次手术的瘢痕,左侧外耳道充满淡红色肿物,伴淡黄色分泌物。左侧面部痛温觉、轻触觉略差。左侧额纹消失,鼻唇沟变浅,左眼闭眼不能、眼裂约3mm,鼓气口角向右侧歪斜。伸舌左偏,左侧舌肌萎缩。左侧味觉减弱。双侧咽腭弓对称,悬雍垂居中,双侧咽反射正常。声带运动、闭合可,无吞咽困难。左侧斜方肌、胸锁乳突肌较对侧薄弱。既往无高血压病史,家族中无相似疾病史。
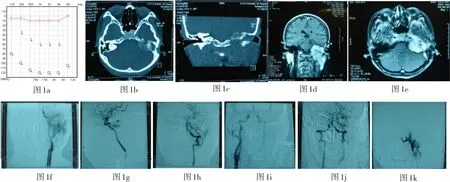
图1 听力及CT、MRI和血管造影图像。1 a:纯音听力示左侧全聋;1b-c:轴位和冠状位CT;1 d-e冠状位和轴位的强化MR;1f-k:动脉造影显示肿瘤血供来自左侧颈内动脉、颈外动脉及椎动脉;1f:LCCA;1g:LICA;1h:LVA;1i:RCCA Metas试验显示前交通支畅通;1j:RVA Mata试验显示后交通支畅通;1k:左侧颈外动脉栓塞效果明显。
【初步诊断】
左侧颈静脉孔区占位:副神经节瘤?
【影像学及其它检查的解读】
听力学、头颅CT、MR和动脉造影+ Metas试验。
本例患者术前的纯音听力检查、影像学及血管成像见图1。颈静脉球体瘤患者的听力学检查常为混合性耳聋,巨大的肿瘤常常引起感音神经性耳聋或全聋。轴位和冠状位的薄层颞骨CT在显示骨质破坏的范围上更有优势,本例中,CT显示以颈静脉孔区为中心、包括内耳在内的颞骨、颅底广泛的破坏(图1b、c)。对确认肿瘤的范围来说,强化核磁成像最佳。T1和T2加权MR上颈静脉球体瘤表现为肿瘤的高信号与血管流空的低信号形成的混杂信号的软组织影,而呈现出特征性的椒盐征(Salt-and-pepper appearance)。本例病人的核磁成像显示病变侵犯颈静脉孔、上颈部、桥小脑角及海绵窦,强化明显、椒盐征典型(图1d、e)。
颈静脉球体瘤的主要供血来自颈外系统的咽升动脉和颈内动脉岩骨段的分支,巨大的肿瘤也可以接受来自颈外动脉的其它分支、颈内动脉、椎动脉以及甲状颈干的供血。
对于局限性的颈静脉球体瘤,术前进行无创性的检查即可。但对于涉及颈内动脉的大型肿瘤,术前的颈动脉造影是必须的。伴颅内侵犯的肿瘤,椎动脉造影能够明确肿瘤是否有来自后循环的血供。术中如果需要结扎乙状窦和颈内静脉,术前应该进行静脉引流情况的评估。本例肿瘤患侧的颈外动脉、颈内动脉及椎动脉都有血供,但压颈试验显示前后交通支通畅,左侧颈外动脉栓塞效果明显。
【诊断与鉴别诊断】
颈静脉球体瘤应该与颈静脉孔区的其它良、恶性的包块进行鉴别,如后组脑神经来源的鞘膜瘤。颈静脉孔区的其它肿瘤详见【相关知识及文献总结】的鉴别诊断部分。
详细的病史和查体至关重要,包括家族史、手术史的询问。患者出现潮红、心悸和高血压提示有分泌功能的球体瘤。大约1%的颈静脉球体瘤分泌儿茶酚胺类(catecholamines)。24小时尿液尿中香草扁桃酸、去甲肾上腺素,或者甲氧基肾上腺素的检测即可明确诊断。如果24小时尿检测为阳性,有必要进行多发性附节瘤(multiple paragangliomas)相关的检查,包括颈动脉体瘤的排除,因为颈静脉球体瘤罕有分泌儿茶酚胺的。
针对有分泌功能球体瘤,应该进行周密术前准备,避免术中因突然分泌儿茶酚胺而引起灾难性的并发症。
根据病史和术前的影像学检查,本例具有如下特点:1、年轻女性;2、反复手术但未能及时确诊;3、肿瘤生长较快,伴颈部淋巴结肿大;4、病变广泛:肿瘤侵犯颞骨、桥小脑角、颈静脉孔区、中颅底、上颈部;5、肿瘤血供丰富:颈外动脉、颈内动脉、椎动脉、颈深动脉;6、多个脑神经受损(V、VII、VIII、XII),临床上符合颈静脉球体瘤,尤其肿瘤供血丰富、影像学上典型的椒盐征等,支持球体瘤的诊断。
但肿瘤生长较快,尽管罕见,应该想到恶变可能。
【治疗】(手术及围手术期处理)
患者于2011-1-15在全麻下行颅-耳-颈联合入路左侧颈静脉孔区肿物切除术,术中见病变广泛,涉及颈静脉孔区、颞骨、后颅窝及中颅窝,包绕颈内动脉及后组脑神经。肿瘤全切,颈内动脉及后组脑神经得以保存,但副神经穿过肿瘤,术中电刺激无反应。估计出血约4500ml,自体血液回收2000ml,输注异体血1600ml。
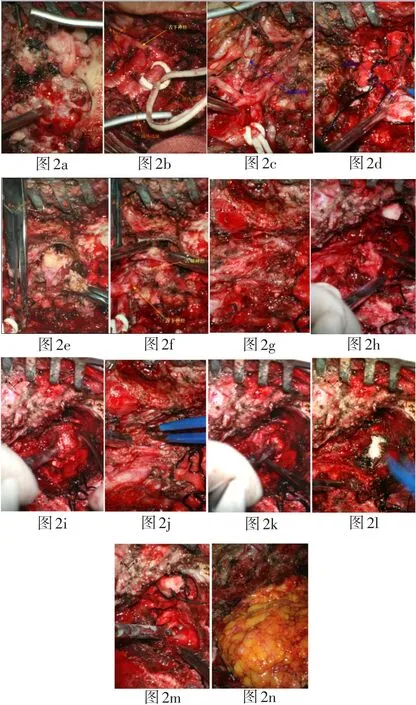
图2 手术步骤及过程。2a:暴露乙状窦后脑膜;2b:暴露并保护颈内动脉;2c:暴露颈内静脉上段;2d:切开乙状窦;2 e:颈静脉孔区下方肿瘤;2f:舌下及舌咽神经;2g-2h:从颈静脉孔内侧侵犯到颅内的肿瘤;2i:切除侵入颅后窝肿瘤后显露出后组颅神经;2j:保留舌下、迷走神经;2k:颈内动脉水平段和上升段;2l:暴露斜坡和海绵窦2m:术腔止血后所见:后颅窝、中颅窝硬脑膜、颈内动脉水平段和上升段;2n:腹部脂肪填塞术腔。
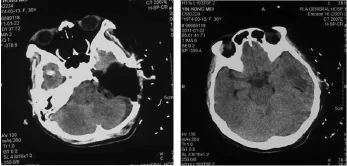
图3 术后复查头颅CT(a、b)。左侧颞部肿瘤完全切除,颞叶可见低密度缺血区。
患者术后第三天出现复视、呛咳、声嘶及说话无力,复视与处理颅中窝病变时对展神经的骚扰有关,后3个症状与术中后组脑神经的分离和牵拉有关,但术中保留了神经解剖的完整性,这些症状理应都能消失,但应避免患者发生误吸和肺炎。术后第11天上述症状明显改善。术后没有发生脑脊液漏、颅内血肿及感染。术后的头颅CT显示左侧颞部肿瘤已被完全切除,小脑无水肿、出血,左侧颞叶可见低密度缺血区。
【最后诊断】
颈静脉球体瘤(Fisch分型D2型),伴V、VII、VIII、XII脑神经受累
【预后和随访】
因为肿瘤与颈内动脉关系密切,理论上进展期的肿瘤很难完全切除,故术后的随访至关重要。
目前患者已经术后2年,定期行头颅MRI检查,未发现肿瘤复发。
【该病例的诊疗上的经验、教训与启示】
颈静脉球体瘤生长缓慢,病程隐匿,直到病变广泛时才会出现典型的症状。肿瘤局限在中耳时可以出现传导性耳聋、鼓室肉芽及耳漏。因为肿瘤丰富的血管,搏动性耳鸣常常是最早的症状。故对搏动性耳鸣的病人、不能用中耳炎解释的耳漏和肉芽,应该先进行颞骨的CT检查,而不是安排手术或进行活检。本例患者的治疗过程中经历了多次手术和活检才最终明确诊断,而此时已经距患者出现症状过去了4年,并出现了面瘫和后组脑神经的症状。
本病的初治非常重要,不规范的手术不仅耽误患者的治疗,还会增加再次手术的难度。另外,颈静脉球体瘤发生的部位特殊,涉及颅底及颅、内外众多的神经血管,加之肿瘤富于血供,除了技术上对手术团队(颅底组)有较高的要求,还需要神经外科(颅内部分的切除)、介入科(脑血管评估、肿瘤供血的评估和超选择性动脉栓塞技术)、麻醉科(术中控制性低血压技术、高容量血液稀释技术、有分泌功能球体瘤有分泌功能球体瘤术中高血压的控制)、血库(自体血回输和储血)、手术室(血液回收)的配合,而这些限制决定了只有大的医学中心才具备实施颈静脉球体瘤的手术的条件。
【相关知识及文献总结】
球体瘤(Glomus tumor)也被称为化学感受器瘤(chemodectomas)、非嗜铬的副神经节瘤(nonchromaf⁃fin paraganglia),根据WHO的疾病分类,球体瘤现在统称为副神经节瘤,被归为神经内分泌肿瘤(neuro⁃endocrine tumors)。副神经节瘤(Paragangliomas)起源于胚胎性神经嵴演化而来的非嗜铬的球体细胞(glomus cells)。作为交感神经系统的一部分,球体细胞作为化学感受器分布于血管(颈动脉体Aortic body和主动脉体Carotid body)、迷走神经、中耳(Ar⁃nold's或Jacobson神经)、肺部及其它部位。临床上根据发生的部位,习惯于称为颈静脉球体瘤(glomus jugulare tumor)、鼓室体瘤(Glomus tympanicum)、颈动脉体瘤(Carotid paraganglioma,carotid body tu⁃mor)、迷走神经副节瘤(Vagal paraganglioma)、肺副节瘤(Pulmonary paraglioma)等。
VHL、RET、SDHB、SDHD基因的突变与综合征性或非综合征型的副节瘤和嗜铬细胞瘤的发生有关[1,2]。
据估计,球体瘤的年发病率为1/1,300,000(Mof⁃fat,1989)[3],尽管罕见,但球体瘤仍然是中耳最常见的肿瘤,仅次于前庭神经鞘瘤,也是颞骨次常见的肿瘤。球体瘤女性好发,男女的比例为1:3-6,且左侧多于右侧,尤其是女性患者。球体瘤的好发年龄在40-70岁,但文献报道的年龄最小是6个月,最大者达88岁。3-10%的散发病例肿瘤多发,而有家族史的患者多中心肿瘤发生的比例高达25-50%。
颈静脉球体瘤起源于位于颈静脉球壁内副神经节的主细胞,肿瘤生长缓慢,但肿瘤富含血管且具有局部侵袭性,常常沿着薄弱之处如气房、血管腔、颅底的孔道在颞骨内扩展,进一步可向颅内、外蔓延,到达海绵窦、后颅窝、上颈部,颈内静脉、乙状窦、岩下窦等血管常受累。

表1 House诊所诊治的52例颈静脉球体瘤的症状和体征
颈静脉球体瘤生长缓慢且早期缺乏特异性的症状,临床上往往延误诊断,且确诊时肿瘤往往已经范围广泛。最早出现搏动性耳鸣(80%)和传导性耳聋(60%),其它耳部的症状还包括耳闷、耳痛。而穿行颈静脉孔区的脑神经受压可以引起吞咽困难、斜方肌和胸锁乳突肌无力和声嘶(脑神经IX-XI),但通常发生在出现耳鸣和耳聋症状1年之后。颈静脉球体瘤还可以引起面瘫、舌下神经麻痹,或霍纳征,但较其它症状发生率低。2-4%的肿瘤具有分泌功能,可以产生儿茶酚胺、去甲肾上腺素或多巴胺,引起嗜铬细胞瘤样的症状,这些病人的首发或主要的症状可以是高血压和心动过速。
表1列出了文献报道的52例颈静脉球体瘤的症状、体征及发生的比例,搏动性耳鸣是颈静脉球体瘤最早出现、也是最常见的症状,出现的比例高达98%[4]。
术前评估和治疗:临床上,2-4%的肿瘤具有分泌儿茶酚胺(CA)的功能,去甲肾上腺素(Norepineph⁃rine)是最常分泌的激素。术前应该评估患者儿茶酚胺相关的症状和体征,如头疼、苍白、易汗、高血压、体位性血压改变、恶心等。临床怀疑儿茶酚胺分泌的患者应该进行血清儿茶酚胺水平测试和24小时尿香草基扁桃酸(VMA)水平测试。针对具有分泌功能的患者特殊处置包括术前血压的控制和术中有创血液动力学监测。
尽管术前的血管造影在很大程度上被无创的血管成像技术取代(如MRA、MRV、CTA等),但血管栓塞在颈静脉孔区和颅底的巨大肿瘤的治疗中仍然具有无法取代的作用。颈外动脉分支的栓塞不仅可以减少出血、缩短手术时间,还能够提高肿瘤的全切率。颈内动脉和椎动脉供血血管的栓塞则更为复杂且危险,并且有效性较低。栓塞通常在术前的24-48小时进行。对侧压迫血管成像(Metas试验)、主干测压、球囊闭塞实验(Ballon Test Occlusion,BTO)都可以用来评估颈动脉阻塞后脑血管意外的风险。对可能需要术中牺牲颈内动脉且术前灌注试验表现良好的患者,可以行术前的永久性的球囊闭塞(Perma⁃nent Balloon Occlusion),但术前灌注试验失败的患者则需要血管重建(Revascularization)[5]或血管内覆膜支架保护(Coated Stent Graft)[6,7]。
肿瘤的分型(Tumor Classification)与入路的选择:根据副节瘤的临床特征提出了多种分型方法,其中Antonio De la Cruz的分类方法对制定手术入路尤其有用(表2),故在此列出[8]另外2个广泛使用的Glasscock-Jackson分型[9]和Fisch分型体系(基于解剖)附于文后[10,11]。
鼓室体瘤起源于中耳并局限于中鼓室,可以通过耳道途径切除,而突入下鼓室或后鼓室的鼓室-乳突型肿瘤因为鼓环的限制,则需要经过乳突-扩大的面隐窝入路来切除。颈静脉球型早期局限于颈静脉孔区,进一步可以向中耳和乳突蔓延,但未侵及颈内动脉和颅内,耳-颈联合入路就能切除,大的肿瘤可能还需要面神经改道。肿瘤进一步发展可以侵犯颈内动脉并进入颅内,则需要经过颞下窝入路及颅-耳-颈联合入路来切除肿瘤。

表2 Antonio De la Cruz分型
【鉴别诊断】
颈静脉球体瘤应该与颈静脉孔区的其它良、恶性的包块进行鉴别,如IX、X、XI、XII脑神经的鞘膜瘤,颈静脉孔区的脑膜瘤、脊索瘤、神经纤维瘤、软骨肉瘤、嗜酸性肉芽肿、浆细胞瘤、转移瘤等。
CT、MRI及DSA等影像学检查在本病的鉴别诊断中具有重要价值,但明确诊断还有赖于手术和组织学证据。
【治 疗】
传统上,手术是颈静脉球体瘤的主要治疗手段,但近来,放疗,尤其是伽玛刀治疗能控制肿瘤生长,且与手术治疗相关的脑神经损伤发生的比例较低,使伽玛刀逐渐成为颈静脉球体瘤治疗的一个选项。
手术入路的选择主要根据病变的部位和肿瘤侵犯的范围,具体入路的选择可以参照表2的Antonio De la Cruz分型。术中神经监测已经成为常规。部分切除的病例需要术后放疗,并且定期进行MR/CT检查随访。
放疗在颈静脉球体瘤治疗上的作用仍有争议[12],瘤体本身对放疗并不敏感,放疗只是减少瘤体的供血而控制肿瘤的生长,同时因为随访时间较短,常规放疗及立体定向放射外科的长期效果尚不能定论,况且有放疗控制10-15年后肿瘤重新开始生长的报道(Brackmann,2010)。放疗诱导的肿瘤恶变也不能小视。目前单独放疗仅限于老年人,或病变广泛且有症状但不能耐受手术的体弱者。巨大肿瘤的全切往往非常困难并且极具危险,放疗可作为次全切术后的补充治疗。但伽马刀和放射治疗作为有吸引力的肿瘤选择,报道逐渐增加。放疗不仅作为切除不完全的肿瘤或多中心的肿瘤,越来越多的研究结果显示其在肿瘤的控制、复发、并发症等方面取得了与手术相当的结果,但长期的效果有待进一步的随访研究[13-15]。
【围手术期的管理】
围手术期要密切监测患者的心功能,尤其是有分泌功能的肿瘤不完全切除后。术后后组脑神经的麻痹需要尽早发现、及时康复,避免误吸、肺炎等的发生。术后前2年,患者应该每6-12个月随访一次,进行必要的影像学检查。之后每2年进行一次随访。
【并发症】
手术相关的并发症包括死亡、脑神经麻痹、出血、脑脊液漏、脑膜炎、难治性高血压或低血压。放疗相关的并发症包括颈内动脉血栓形成、垂体-下丘脑功能不足、脑脊液漏、放射性骨、脑、脑膜坏死、肿瘤恶变等。表3列出了一组颈静脉球体瘤病例术后并发症种类及发生的比例。
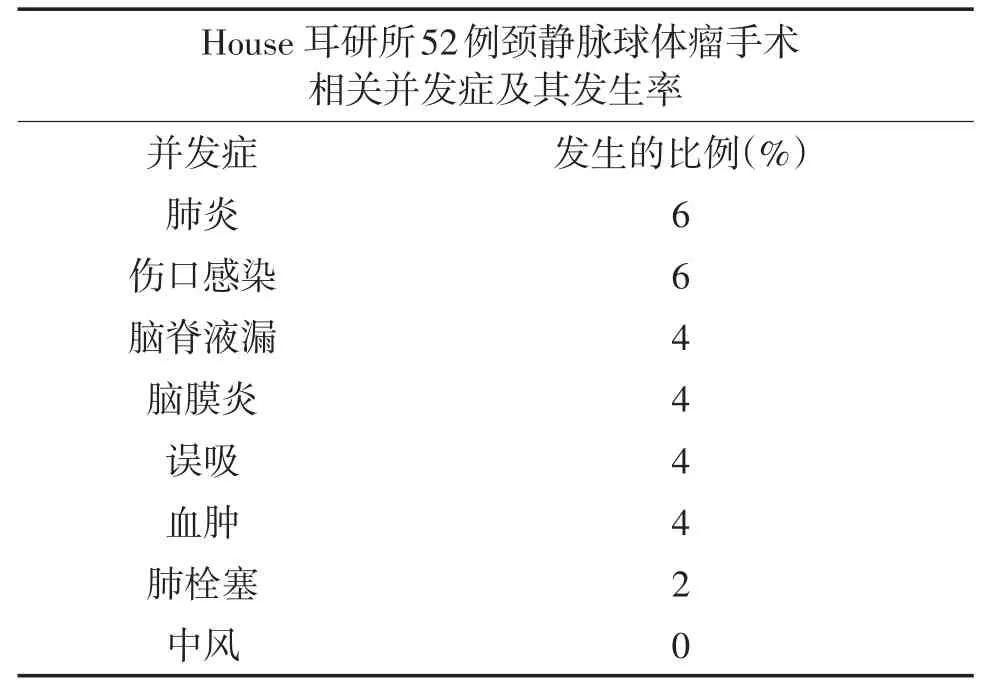
表3 House耳研所52例颈静脉球体瘤手术
颈静脉球体瘤是颈静脉孔区最常见的肿瘤之一,影像学技术、尤其是MRI的普及提高了颈静脉球体瘤的诊断率,而显微外科技术、肿瘤供血血管栓塞技术、术中神经功能监测技术和血液回输技术的应用,提高了颈静脉球体瘤的全切率、减少了后组脑神经损伤的机会。
附:【球体瘤的分型】
为了方便读者阅读文献,此处列出了颞骨副节瘤广泛使用的Glasscock-Jackson分型和Fisch分型体系,Fisch分型基于肿瘤向周围解剖结构侵犯的范围,故与肿瘤的发病率和死亡率密切相关。
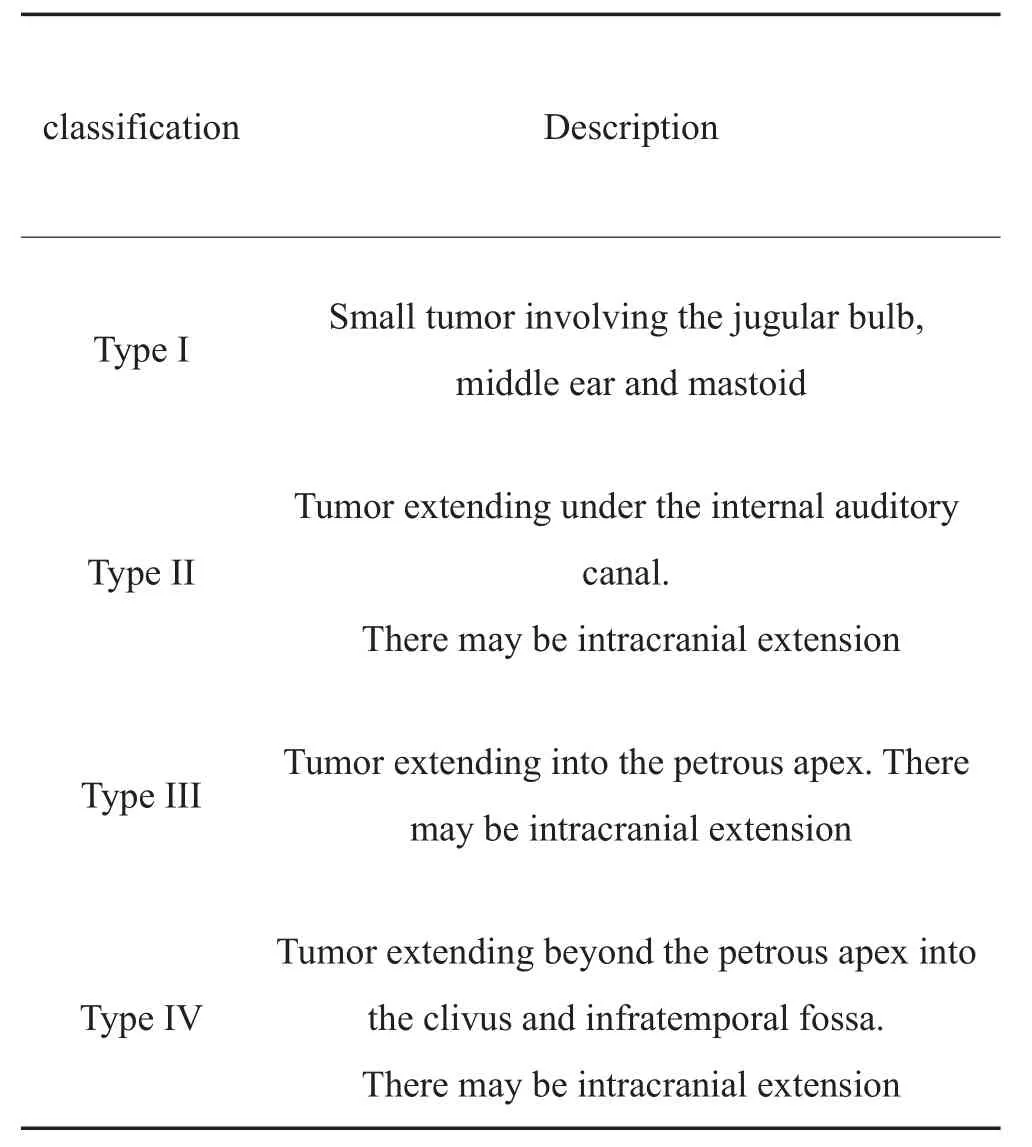
表4 颞骨副节瘤的Glasscock - Jackson分型

表5 球体瘤的Fisch分型
【问 题】
题目:女性,38岁,搏动性耳鸣2年,CT发现“左侧颈静脉孔区占位”。
1、下面哪一种病变的可能性最小?()
A副节瘤
B神经鞘瘤
C神经纤维瘤
D脑膜瘤
E转移瘤
2、颈静脉孔综合征指:()
A IX-XI脑神经麻痹
B头痛、脑积水、搏动性耳鸣
C搏动性耳鸣、运动失调及脑干症状
D搏动性耳鸣、混合性耳聋
3、关于颈静脉球体瘤的描述下面哪几项是正确的?()
A可以侵犯乳突及邻近的枕骨
B可以发生明显的颅内侵犯
C可以沿乙状窦和岩下窦蔓延
D中耳的听骨链常能幸免
E神经浸润不常见
4、遗传性的副节瘤的基因定位在哪个区段?()
A 11q23
B 13 P21
C 17q23
D 23p17
E 18q13
5颈静脉球体瘤的影像学检查的组合是:()
A CT、强化MRI
B CT平扫及强化
C MRI平扫+强化
D血管造影+MRI平扫及强化
E血管造影、CT扫描+强化MRI
参考文献
1Offergeld C,Brase C,Yaremchuk S,et al.Head and neck paragangli⁃omas:clinical and molecular genetic classification.Clinics.2012;67 (Suppl 1):19-28.doi:10.6061/clinics/2012(Sup01)05.
2Baysal BE,van Schothorst EM,Farr JE,Grashof P,Myssiorek D,Ru⁃binstein WS,et al.Repositioning the hereditary paraganglioma criti⁃cal region on chromosome band 11q23.Hum Genet.Mar 1999;104 (3):219-25.
3Moffat DA,Hardy DG.Surgical management of large glomus jugu⁃lare tumours:infra- and trans-temporal approach.J Laryngol Otol.1989;103(12):1167-80.
4Green JD,Brackmann DE,Ngu'yen CD,Arriaga MA,Telischi FF,De la Cruz A.Surgical management of previously untreated glomus jugu lare tumors.Laryngoscope 1994:104:917.
5Sekhar LN,Tzortzidis FN,Bejjani GK,Schessel DA.Saphenous vein graft bypass of the sigmoid sinus and jugular bulb during the remov⁃al of glomus jugulare tumors.Report of two cases.J Neurosurg.Jun 1997;86(6):1036-41.
6Sanna M,Piazza P,De Donato G,Menozzi R,Falcioni M.Combined Endovascular-Surgical Management of the Internal Carotid Artery in Complex Tympanojugular Paragangliomas.Skull Base.2009;19 (1):26-42.
7Sanna M,Jain Y,De Donato G,Rohit,Lauda L,Taibah A.Manage⁃ment of jugular paragangliomas:the Gruppo Otologico experience.Otol Neurotol.Sep 2004;25(5):797-804.
8Surgery for Glomus Tumors,Chapter 49 Brackman DE,Arriaga MA in Otologic Surgery,eds Brackmann DE,Shelton C,Arriaga MA WB Saunders,Philadelphia.p579-593
9Jackson CG,Glasscock ME 3rd,Harris PF.Glomus Tumors.Diagno⁃sis,classification,and management of large lesions.Arch Otolaryn⁃gol.1982 Jul;108(7):401-10.
10Fisch,U:Infratemporal Fossa Approach for Glomus Tumors of the Temporal Bone.Ann Otol Rhillol LarYllgol,91:474-479,1982.
11Fisch,U and Mattox,D.:Microsurgery of the Slwll Base.Thieme,New York,p.136,1988.
12Brackmann DE,Shelton C,Arriaga MA.Otologic Surgery,3rd Ed.Philadelphia:Saunders,2010.pp 551-567.
13Pluta RM,Ram Z,Patronas NJ,Keiser H.Long-term effects of radi⁃ation therapy for a catecholamine-producing glomus jugulare tumor.Case report.J Neurosurg.Jun 1994;80(6):1091-4.
14Chen PG,Nguyen JH,Payne SC,Sheehan JP,Hashisaki GT.Treat⁃ment of glomus jugulare tumors with gamma knife radiosurgery.La⁃ryngoscope.September 2010;120:1856-1862.
15Sheehan JP,Tanaka S,Link MJ,et al.Gamma Knife surgery for the management of glomus tumors:a multicenter study.J Neurosurg.Aug 2012;117(2):246-54.
【keywords】glomus jugulare tumor;paraganglioma;jugular foramen;pulsatile tinnitus;chemodectomas;nonchromaffin paraganglia
【中图分类号】R764
【文献标识码】A
【文章编号】1672-2922(2016)03-436-6
DOI:10.3969 / j.issn.1672-2922.2016.03.025
作者简介:申卫东,博士,副主任医师,研究方向:耳科学
通讯作者:杨仕明,Email:yangsm301@263.com
收稿日期:(2016年5月23日审核人:杨伟炎)
