传统支气管针吸活检术在原发性肺癌诊断中价值
2016-02-21张齐陶峰
张 齐 陶 峰
传统支气管针吸活检术在原发性肺癌诊断中价值
张 齐 陶 峰
目的 探讨传统支气管针吸活检术(C-TBNA)对原发性肺癌患者在肺癌诊断和淋巴结分期中的应用价值。方法 回顾性分析2013年1月至2014年12月经C-TBNA病理诊断的原发性肺癌118例患者临床资料,包括淋巴结的穿刺和肺内肿块的穿刺,同时所有患者均行胸部CT检查。结果 通过对118例C-TBNA阳性患者的病理分析,其中腺癌45例(38.1%)、鳞癌28例(23.7%)、小细胞癌17例(14.4%)。联合TNBA淋巴结与胸部CT比较,C-TBNA淋巴结穿刺在肺癌诊断及分期中明显优于胸部CT,并减少胸部CT淋巴结的假阴性率。C-TBNA淋巴结的阳性率与穿刺区域无关,118例患者取得淋巴结穿刺标本289份,其中阳性标本194份,分三个区域(上纵隔区,下纵隔区,10-14区),对三个区域进行组间率比较,差异无统计学意义(P>0.05)。所有患者检查耐受性良好,均无相关并发症。结论 C-TBNA作为肺门、纵隔淋巴结及肺内肿块病理评估手段,明显提高肺癌的诊断阳性率,其穿刺阳性率与穿刺区域无关。气管镜在肺癌诊断的应用中安全、有效、可行。
原发性肺癌 淋巴结 传统支气管针吸活检术 胸部CT
原发性肺癌是最常见的恶性肿瘤之一,其发病率和病死率均呈逐渐增长趋势[1]。安全有效的诊断手段,是肺癌分期和治疗的基础。气管镜检查安全性高,创伤小,同时可有效地进行肺癌分期。目前临床上气管镜常见检查方法主要是传统支气管针吸活检术(C-TBNA)和超声支气管镜引导下针吸活检(EBUSTBNA)[2]。EBUS-TBNA对纵隔淋巴结病理评估准确性高[3],但操作难度大、损伤大、费用昂贵。而C-TBNA操作简单、损伤小、费用低廉,仍是主要检查手段之一。本文通过回顾性分析118例经C-TBNA病理诊断的原发性肺癌同时行胸部CT检查的患者,探讨C-TBNA对原发性肺癌诊断的临床价值。
1 临床资料
1.1 一般资料 本组C-TBNA阳性的原发性肺癌118例患者,其中男87例,女31例;年龄37~81岁,平均年龄(62.7±10.3)岁。其中C-TBNA淋巴结阳性患者97例,C-TBNA肺内肿块阳性患者26例,两者均阳性者3例。所有患者均行胸部CT检查。
1.2 C-TBNA操作 采用2%利多卡因环甲膜穿刺并鼻部、咽部局部麻醉后平卧位,吸氧,采用Olympus BF-1T260电子支气管镜,经鼻进镜,按支气管树顺序检查,观察有无腔内病变。根据WANG定位法确定穿刺部位、角度和深度[4]。到达预定穿刺部位时使用CONMED SW-319组织学穿刺针沿气管镜活检通道插入气道,尽可能使镜前端处于自然状态时出针避免损伤气管镜和气道黏膜,出针后尽可能以垂直角度采用推进法结合猛刺法、咳嗽法穿透支气管壁,刺入纵隔、肺门淋巴结及肺内肿块内,拔出针芯,接50ml注射器保持负压,在穿刺针不脱出气管黏膜的情况下来回抽动穿刺针,取组织标本。每一部位行2个点穿刺以提高阳性率。标本处理:解除负压后拔除穿刺针,吸取物用50ml注射器推出,挑取组织条,不同淋巴结组织标本分别送组织病理学检查,涂薄层涂片并即刻无水酒精固定后送细胞病理学检查。C-TBNA阳性标准为穿刺标本的细胞学或者病理学检查找到癌细胞,其中包括对纵隔淋巴结和肺内肿块的穿刺。
1.3 C-TNBA患者分组 见图1。
1.4 统计学方法 采用SPSS 11.0统计软件。计量资料以(x±s)表示。组间率的比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 C- TBNA病理分型 病理类型包括腺癌45例(38.1%)、鳞癌28例(23.7%)、小细胞癌17例(14.4%)、低分化癌4例(3.4%)、非小细胞癌3例(2.5%)、低分化神经内分泌癌3例(2.5%)、非上皮恶性肿瘤1例(0.8%)、非小细胞低分化癌2例(1.7%)、神经内分泌癌2例(1.7%),其他未分型肺癌12例(10.2%)。除腺癌、鳞癌和小细胞癌外病例均较少,归于其他类型肺癌中,共有16例(13.6%)。
2.2 C-TBNA与胸部CT比较 本研究中C-TBNA淋巴结诊断的97例(82.2%),胸部CT临床考虑肺癌的86例(78.8%),胸部CT淋巴结肿大的86例(72.9%),胸部CT淋巴结真阳性率72例(83.7%)。其中肺部CT仅有淋巴结显像而不考虑肺癌但淋巴结穿刺阳性的12例(12.7%),胸部CT考虑肺癌而无淋巴结肿大但淋巴结穿刺阳性的11例(11.3%)。C-TBNA淋巴结穿刺对于肺癌诊断及分期中明显优于胸部CT,减少胸部CT淋巴结的假阴性率,同时对于临床不考虑肺癌但淋巴结肿大的部分患者,需行C-TNBA穿刺淋巴结。
2.3 C-TBNA淋巴结穿刺部位与阳性率的关系 本研究共取得C-TBNA淋巴结穿刺标本289例,其中阳性率67.1%(194/289)。其中2R阳性率100%(5/5),4R阳性率71.8%(61/85),4L阳性率33.3%(4/12),7组阳性率53%(53/85),11RS阳性率63.9%(23/36),11RI阳性率30.0%(3/10),11L阳性率81.8%(9/11),12L阳性率100%(2/2),10R阳性率47.1%(8/17)。由于2R和12L淋巴结位置特殊穿刺例数相对较少,故阳性率偏高。根据淋巴结分区,将所有淋巴结分三个区域:上纵隔淋巴结(2~4组)、下纵隔淋巴结(7~9组)和10~14组。通过组间率比较发现C-TNBA淋巴结穿刺阳性率与淋巴结部位无明显相关关系(见表1)。
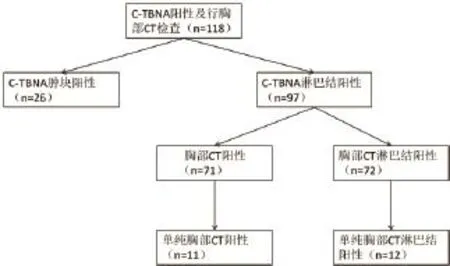
图1 C-TNBA患者分组情况

表1 C-TBNA淋巴结穿刺阳性率与淋巴结部位的关系(n)
2.4 不良反应 所有患者术前均进行评估及相关血液学检查,以降低气管镜穿刺并发症的发生。本组患者行C-TBNA检查时,穿刺点均有少量出血,未见明显大出血的情况。有5例患者穿刺点出血量相对较大,予以气管镜下注入血凝酶及肾上腺素后出血停止。有2例患者穿刺后出现少量气胸,予以吸氧对症处理后均恢复。10例患者在穿刺过程中出现低氧血症,予以高流量吸氧后继续完成操作,延长了穿刺操作时间。其余患者均未见明显不良反应。气管镜C-TBNA检查安全,有效,大部分患者均能耐受。
3 讨论
肺癌患者的生存率与病理分期密切相关。准确的病理分期不仅影响预后判断,更是决定适宜治疗方案最重要的参考指标。美国国家癌症网络和美国胸科医师协会指南建议,临床Ⅲ期肺癌患者在治疗前应争取获得病理学结果以评价纵隔淋巴结转移情况[5]。目前纵隔淋巴结的无创分期手段主要是CT和PET/CT,CT的判断准确性有限,PET/CT的假阳性率偏高,无病理学诊断成为二者的致命缺陷,本研究中胸部CT淋巴结不肿大而穿刺阳性的有11例,胸部CT淋巴结肿大而不考虑肺癌穿刺阳性的有12例。C-TBNA明显减少胸部CT淋巴结分期的误诊率,增加肺癌诊断的阳性率。纵隔内部结构复杂、组织来源多样,包含重要器官和组织,因而导致获取病理诊断的操作有较高的潜在风险,所以通常采取可视下或者引导下的方式获取组织标本,以尽量避免正常组织和器官的损伤。纵隔镜和EBUS-TBNA是目前临床上应用最为广泛的两种有创诊断技术。纵隔镜仍然是公认的肺癌外科分期金标准[6-7]但纵隔镜检查需在手术室中全身麻醉条件下进行,创伤大,并发症相对较多。目前国内外应用较多的是EBUS-TBNA,与纵隔镜比较只需局部麻醉即可进行,并发症相对较少,更加安全方便经济[8]。但仍需购置EBUS这一价格昂贵的专用设备才能开展,操作及维修成本均高,镜子较粗患者耐受度较差,在基层医院属于“奢侈消费”难以推广。而C-TBNA自1978年由王国本教授在美国霍普金斯医院应用于临床30多年来已成为一项非常成熟的操作技术。无需特殊设备,从成本投入上等同于钳检、刷检等常规技术,属于“大众消费”。文献报道C-TBNA阳性率较EBUS-TBNA低[9],可能的原因有:(1)穿刺针进针角度不足,未能透过支气管壁。(2)穿刺针伸出气管镜过长,导致针尖摆动,难以透过气道壁。(3)穿刺针尾端未良好固定尤其是使用推进法时,会影响标本获取。(4)常规TBNA依据CT片中淋巴结与气道结构的对应关系进行定位,不能直视病灶,被称为“盲穿”,如缺乏经验可能定位不准确。通过一段时间的训练,基本可以解决常规TBNA常见的操作技术问题。熟练掌握管腔内解剖标志与纵隔间隙及淋巴结的对应关系,有良好的影像学、解剖学、三维立体构像能力就可较好地对穿刺位点进行准确定位。
本研究比较了各个淋巴结分组区域穿刺的阳性率,结果表明其阳性率与穿刺的区域无关。有研究指出其阳性率与临床肺癌的病理类型[10]和淋巴结直径大小有关[11]。本研究中腺癌比例仍是第一位,其次是鳞癌。腺癌本身的发生高于其他几类肺癌,同时腺癌淋巴结转移的发生率亦比其他几类肺癌高。
本研究中未出现重大并发症。达到与EBUSTBNA相当的效果。近有文献报道C-TBNA和EBUS-TBNA在肺癌诊断检出率及分期准确率上无显著差异[12]。C-TBNA操作简单、损伤小、费用低廉,对于确定原发性肺癌治疗前分期有较高的临床价值,值得在基层医院推广应用。
[1] Jemal A, Bray F, Center MM, et al. Global cancer statistics. CA Cancer J Clin, 2011, 61(2):69-90.
[2] Cordovilla R, Torracchi AM, Garcia-macias MC. Enhancement of conventional TBNA outcome after EBUS Training. J Bronchology Interv Pulmonol. J Bronchology Interv Pulmomol, 2014, 21(4): 322-326.
[3] 胡鸿, 周贤, 陈海泉, 等.经气管镜超声引导针吸活检术(EBUSTBNA)诊断纵隔淋巴结的初步应用.中国癌症杂志,2009, 19(7): 523-527.
[4] Robinson LA, Wagner HJ and Ruckdeschel J C.Treatment of stage IIIA non-small cell lung cancer.Chest, 2003, 123(1 Suppl):202S-220S.
[5] Ernst A, Anantham D, Eberhardt R, et al.Diagnosis of mediastinal adenopathy-real-time endobronchial ultrasound guided needle aspiration versus mediastinoscopy.J Thorac Oncol, 2008, 3(6):577-582.
[6] Liu Q, Han S, Arias S, et al.Efficacy and adequacy of conventional transbronchial needle aspiration of IASLC stations 4R, 4L and 7 using endobronchial landmarks provided by the Wang nodal mapping system in the staging of lung cancer.Thorac Cancer, 2016, 7(1):118-122.
[7] Nalladaru ZM, Wessels A.The role of mediastinoscopy for diagnosis of isolated mediastinal lymphadenopathy.Indian J Surg, 2011, 73(4): 284-286.
[8] Zhang R, Mietchen C, Kruger M, et al.Endobronchial ultrasound guided fine needle aspiration versus transcervical mediastinoscopy in nodal staging of non small cell lung cancer:a prospective comparison study.J Cardiothorac Surg, 2011, 7(1):1-5.
[9] Zhang Y, Wang KP.Evolution of transbronchial needle aspiration - a hybrid method.J Thorac Dis, 2013, 5(3):234-239.
[10] 王孟昭, 陈勇, 钟巍, 等.经支气管镜淋巴结针吸活检对肺癌的诊断意义.中华肿瘤杂志, 2006, 7(28):533-535.
[11] Harrow E M, Abi-saleh W, Blum J, et al. The utility of transbronchial needle aspiration in the staging of bronchogenic carcinoma.Am J Respir Crit Care Med, 2000, 161(2 Pt 1):601-607.
[12] Jiang J, Browning R, N Lechtzin, et al.TBNA with and without EBUS:a comparative efficacy study for the diagnosis and staging of lung cancer.J Thorac Dis, 2014, 6(5):416-420.
Objective To investigate the application value of the Conventional Transbronchial Needle Aspiration Biopsy(C-TBNA)on diagnosis of lung cancer and lymph node staging for primary lung cancer patients. Methods The clinical data of patients with 118 cases of primary lung cancer was analyzed retrospectively and the respiratory department from January 2013 to December 2014 period was analyzed by C-TBNA pathologic diagnosis,including the lymph nodes and lung tumor puncture biopsy. Meanwhile,all patients did chest CT. Results By means of the positive C-TBNA pathologic analysis among the 118 cases of patients,adenocarcinoma were found in 45 cases (38.1%),squamous cell carcinoma and in 28 cases(23.7%),small cell carcinoma in 17 patients(14.4%). Combining the TNBA lymph nodes and the chest CT comparison,C-TBNA lymph node biopsy in the diagnosis and staging of lung cancer was found signif cantly better than the chest CT. It can reduce the false negative rate of the chest CT lymph nodes. The positive rate of C-TBNA lymph nodes is regardless of the puncture area. 118 patients made 289 parts by lymph node biopsy specimens,including 194 positive samples which are divided into three regions(the superior mediastinum and lower mediastinal region,10-14 region). Comparing the three groups’region rates no statistical signif cant difference was found(P>0.05). All patients tolerated wellwith no complications. Conclusions As hilus pulmonis and mediastinal lymph nodes and lung tumor pathology assessment tools,C-TBNA can signif cantly improve the diagnostic yield of lung cancer. In addition,the positive rate is regardless of the puncture area. The application of bronchoscopy of lung cancer diagnosed is safe,effective and feasible.
Primary lung cancer Lymph nodes Conventional transbronchial needle aspiration biopsy Chest CT
314000 浙江省嘉兴市第一医院呼吸科
