112例套细胞淋巴瘤临床病理分析*
2015-11-23周冬梅陈刚郑雄伟朱伟峰陈宝珍
周冬梅 陈刚 郑雄伟 朱伟峰 陈宝珍
·临床研究与应用·
112例套细胞淋巴瘤临床病理分析*
周冬梅 陈刚 郑雄伟 朱伟峰 陈宝珍
目的:探讨套细胞淋巴瘤(mantle cell lymphoma,MCL)的临床病理特点。方法:收集112例MCL的临床及病理资料,采用免疫组织化学(Envision二步法)行相关抗体标记,荧光原位杂交技术(fluorescence in situ hybridization,FISH)对其中24例作IgH/CCND1基因断裂检测。结果:112例(包括2例多形性和母细胞变亚型)均表达B细胞相关抗原,94.6%(106/112)表达cyclinD1,92.9%(104/112)表达CD5。不同免疫表型的经典型MCL的Ki-67及平均生存期无统计学差异(P>0.05)。3例CD5-的MCL未检测出IgH/CCND1基因断裂,2例经典型MCL检测出IgH/CCND1多倍体。结论:MCL是一种具有特殊免疫表型的B细胞淋巴瘤,多形性及母细胞变异型的预后较差,对特殊亚型的MCL诊断有必要细分。
套细胞淋巴瘤 免疫组化 荧光原位杂交 预后
1 材料与方法
1.1材料
1.1.1病例与标本收集福建省肿瘤医院2004年1月至2014年5月外检及会诊的MCL112例,随防时间截止于2014年5月。由2名副主任医师结合病史、组织形态及免疫组织化学等复核确诊。所有标本均按常规制片、HE染色并做免疫组织化学染色。
1.1.2免疫组织化学试剂所用抗体包括CD20(MX003)、CD79a(SP18)、Pax5(SP34)、CD3(多克隆)、CD5(SP15)、CD21(2G9)、CD23(1B12)、CD10(56C6)、cyclinD1(DCS-6)、TdT(SEN28)、Ki-67(MIB-1),均购自福州迈新生物技术开发有限公司。
1.2方法
1.2.1免疫组织化学染色石蜡切片经二甲苯脱蜡,梯度乙醇水化后,置于枸橼酸钠修复液(0.01 mol/L,pH6.0)中,高压锅加热进行抗原修复。加入3%(体积分数)H2O2溶液10 min以消除内源性过氧化物酶活性。切片滴加即用型一抗,4℃冰箱过夜。加通用二抗(PV9000 Immuno-Bridge,美国GBI公司),37℃水浴30 min。用新鲜配制的二氨基联苯胺(diaminobenzidine,DAB)显色液显色。以PBS代替一抗作为阴性对照,以几种抗体蛋白表达阳性的组织作为阳性对照。
结果判定:阳性表达物质为棕色,CD20、CD79a、CD5、CD21、CD23、CD10的表达部位为胞膜,Pax5、cyclinD1、TdT、Ki-67的表达部位为胞核,CD3的表达部位为细胞膜、细胞浆。
1.2.2荧光原位杂交(FISH)检测IgH/CCND1探针购自美国Vysis公司。杂交步骤由Vysis公司专业网站www.vysis.com提供。以反应性淋巴组织为正常对照,结果在荧光显微镜下观察。标记绿色荧光素的IgH探针和14q32上IgH的两段靶片段杂交,标记红色荧光素的CCND1探针和11q13上大约350kb的片段进行杂交。有t(11;14)(q13;q32)细胞核内出现和11q13及14q32上的靶片段杂交的两个红色信号和两个绿色信号。无t(11;14)(q13;q32)细胞内产生黄色融合信号或者两个相互靠近的绿色和红色信号。以肿瘤区域内红绿分离信号的细胞数>15%为FISH检测阳性。
1.3统计学方法
用SPSS 11.50软件进行统计分析。统计学检验采用两样本均数差别的t检验。P<0.05为差异具有统计学意义。
2 结果
2.1临床特点
112例MCL中,男性91例,女性21例,年龄27~78岁,平均58岁。原发于结内87例,大部分表现为全身浅表淋巴结肿大,原发于消化道14例,大多表现为淋巴瘤样息肉病,鼻咽口咽部11例,9例有外周血及骨髓累及。生存期3~90个月,平均生存期为37.6个月(表1)。
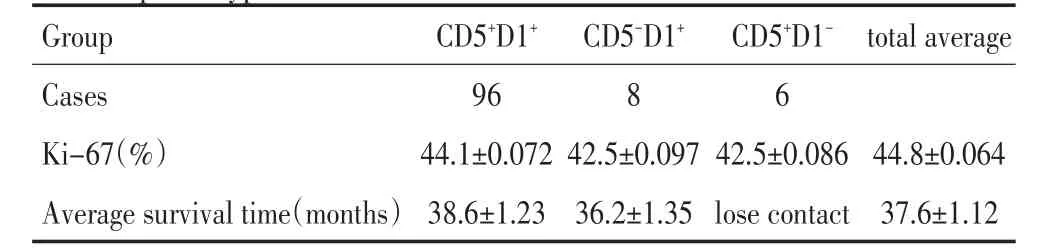
表1 不同免疫表型的经典型MCL的Ki-67及生存期比较Table 1Comparison of Ki67 and survival of classical MCL with different immunophenotypes
2.2组织形态
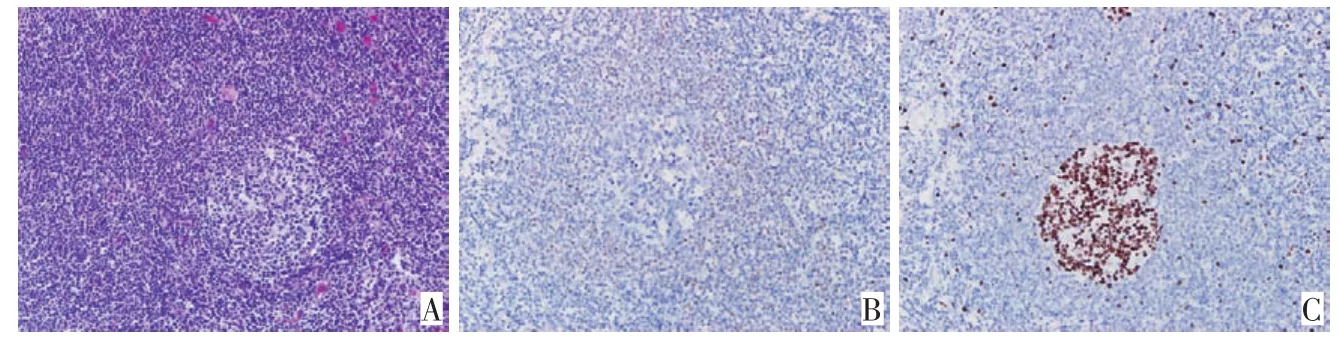
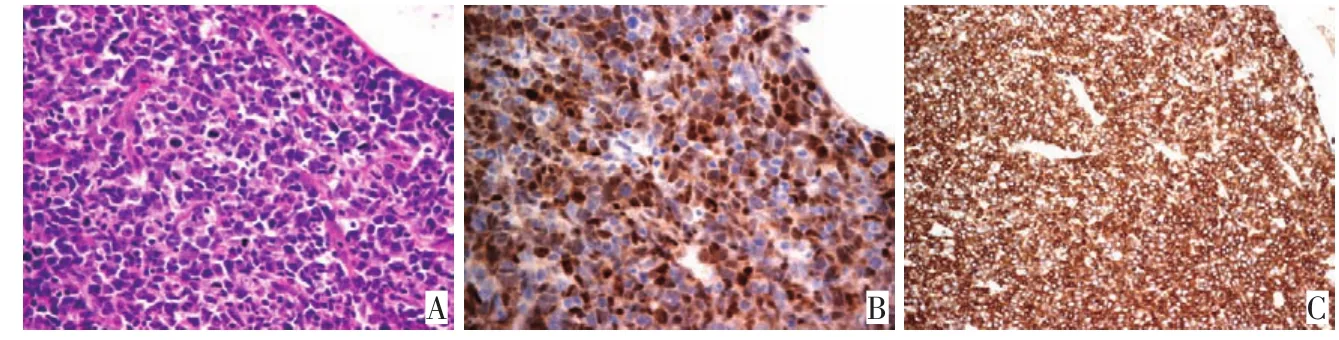
112例MCL按组织结构可分为套区型(图1)、结节型和弥漫型。按细胞学形态可分为经典型、变异型(如母细胞变型、多形性变型)。均可见单一性淋巴样细胞增生,多数由小至中等大小细胞构成,核轻度至明显不规则,类似于中心细胞,核仁不明显。肿瘤缺乏转化细胞(中心母细胞)或副免疫母细胞,无增殖中心。有些病例可见玻璃样变小血管,还可见散在无吞噬现象的上皮样组织细胞。1例多形性变型MCL的肿瘤细胞中等或偏大,弥漫分布,核具有多形性,大多核圆,部分核形不规则、扭曲、凹陷,染色质细,可见核仁,核分裂多(图2)。1例母细胞变型MCL的肿瘤细胞似淋巴母细胞,中等大小,核圆形,染色质稀疏,核仁不显著,核分裂很多(图3)。
2.3免疫组织化学特征
所有病例肿瘤细胞均CD20、CD79a、Pax5阳性,CD3、CD10、CD21、CD23、TdT阴性,106例cyclinD1阳性,6例cyclinD1阴性,104例CD5阳性,8例CD5阴性,1例CD5阴性且CD10阳性(图4),Ki-67从5%~90%不等。
▶A.The germinal center was surrounded by a thickened lymphocyte sleeve(H&E×200);B.Immunohistochemistry:cyclinD1(+)(Envision×400);C.Ki-67 was low(Envision×400)图1套区型MCLFigure 1Mantle zone lymphoma
▶A.Defused tumor cells and polymorphic subtype with apparent nucleolus and high mitotic rate(H&E× 400);B.Immunohistochemistry:cyclinD1(+)(Envision×400);C.CD5(+)(Envision×400)图2多形性变型MCLFigure 2Polymorphic variant MCL
▶A.Blastic tumor cells(H&E×400);B.Immunohistochemistry:cyclinD1(+)(Envision×400);C.CD5(+)(Envision×400)图3母细胞变型MCLFigure 3Blastic variant MCL
2.4 荧光原位杂交(FISH)
6例cyclinD1阴性的MCL的FISH结果均显示出现红绿分离信号的细胞数大于15%,即存在t(11;14)(q13;q32)染色体的易位;8例CD5阴性而cyclinD1阳性的MCL中有5例的FISH结果均显示出现红绿分离信号的细胞数>15%,即存在t(11;14)(q13;q32)染色体的易位(图5);10例CD5及cyclinD1阳性的MCL FISH结果均显示出现红绿分离信号的细胞数大于15%,即存在t(11;14)(q13;q32)染色体的易位。其中有2例出现染色体多倍体(图6)。
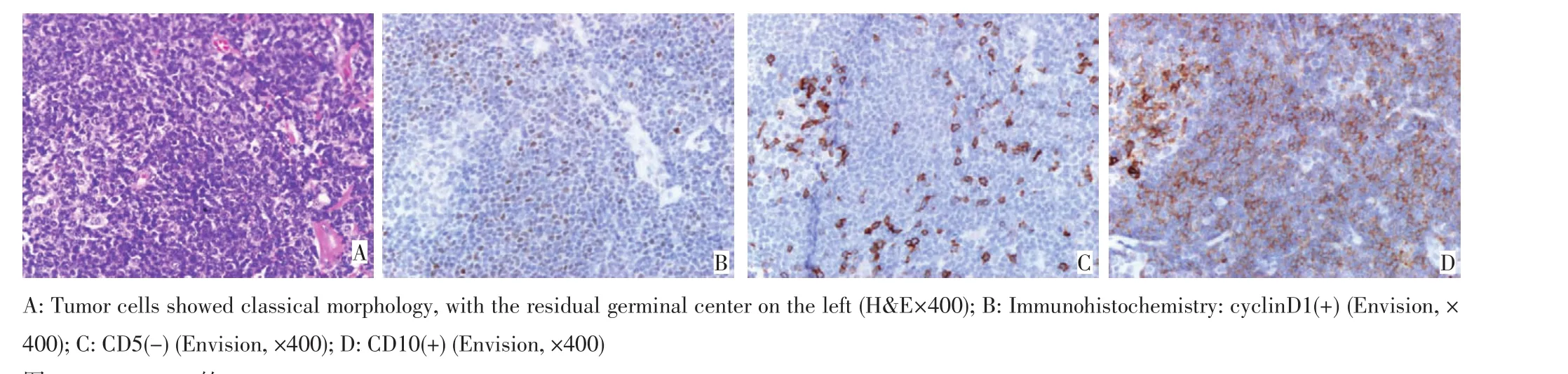
图4 CD5-CD10+的MCLFigure 4CD5+CD10+MCL
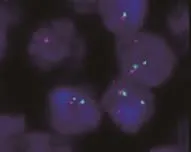
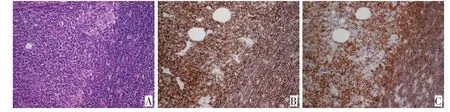
图5 MCL的FISH检测结果示CCND1基因断裂(FISH×1 000),红、绿色荧光分别标记CCND1基因断裂点两端,阳性信号显示红绿色荧光信号分离Figure 5FISH image of MCL showed CCND1 gene disruption(FISH× 1000);red/green signals marked two ends of the CCND1 gene;a positive pattern showed two separate red and green signals
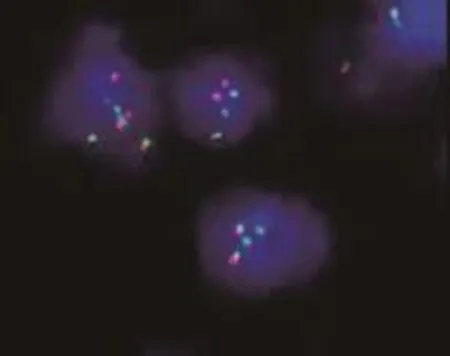
图6 MCL的FISH检测结果示染色体多倍体(FISH×1 000),二倍体为两红两绿信号,红绿信号分别大于两个为多倍体Figure 6FISH image of MCL showed polyploidy(FISH×1000);the diploid showed two red and two green signals,whereas the polyploid showed more than two signals
2.5统计学结果
不同免疫表型的经典型MCL(CD5+cyclinD1+、CD5-cyclinD1+及CD5+cyclinD1-组)各组间Ki-67及平均生存期均无显著性差异(P>0.05)。多形性及母细胞变异组的例数太少,未作比较(表1)。
3 讨论
套细胞淋巴瘤是一种B细胞淋巴瘤,早前曾命名为中间淋巴细胞淋巴瘤、中心细胞性淋巴瘤和弥漫性小裂细胞淋巴瘤,因其临床特点、形态、免疫表型及遗传学等都独具特性,故WHO新分类将其列为独立疾病[1]。其发病率在非霍奇金淋巴瘤中约占2%~10%[2],白人比黑人、亚洲人多见,平均发病年龄约60岁,男性更多见。淋巴结是最常累及部位,结外受累部位有脾、骨髓、胃肠道及韦氏环等,在胃肠道常表现为淋巴瘤样息肉病。本组发病率为2.8%,男女比例为6:1~7:1,平均发病年龄56岁,受累部位以淋巴结最多,与文献大致相仿[3]。
3.1鉴别诊断
目前多认为MCL起源于套区内层未受抗原刺激的淋巴细胞,主要形态特点是单一肿瘤细胞增生,细胞小至中等大小,核较不规则,非常类似于中心细胞,常可见玻璃样变小血管及散在上皮样组织细胞(无吞噬现象),无肿瘤性转化细胞及增殖中心。按生长方式可分为套区型、结节型、弥漫型,按细胞形态可分为经典型及变异型(母细胞样、多形性、小细胞性、边缘区样等)。免疫组织化学显示B细胞标记CD19、CD20、CD22、CD79a阳性,几乎所有病例都表达T细胞相关抗原CD5,CD43也常有表达,但其他T细胞抗原通常是阴性的。少数表达CD23,偶有CD10、BCL-6、MUM-1阳性,在变异型MCL中常见。这将使得诊断困难,尤其在形态不典型或样本量少时。
基于以上特点需与以下肿瘤鉴别:1)B小淋巴细胞淋巴瘤(SLL)。MCL小细胞变异型由小淋巴细胞
组成,有圆形核,类似于SLL,而SLL的增殖中心又类似于结节型MCL。但SLL细胞成分为前淋巴或副免疫母细胞,而MCL细胞类似于中心细胞,核轻微不规则,罕见转化性母细胞。当MCL CD5、CD23均阳性而cyclinD1阴性时尤其要注意与SLL鉴别,必要时可作t(11;14)易位检测。2)滤泡性淋巴瘤(FL)结节型MCL有结节状生长模式,可与FL相混淆。单一的细胞群,缺乏中心母细胞,轻度的核不规则,应增加MCL诊断的可能性。然而,MCL中如有残留的生发中心,其中的中心母细胞可使MCL诊断困难。伴弥漫生长方式的FL和弥漫型MCL在组织学上也难以鉴别,加上部分MCL也可CD5阴性、CD10、BCL6阳性,此时应根椐形态、免疫表型必要时作基因重排[MCL有t(11;14)易位,FL有t(11;18)易位]来鉴别。3)边缘区淋巴瘤(MALT)。有些MCL伴边缘区生长模式,肿瘤细胞扩大到边缘区。但MALT源自套区外层,细胞成分多样,有单核细胞样、浆细胞和散在转化B细胞组成,而MCL源自套区内层,无肿瘤性转化细胞,cyclinD1染色可显示其由胞浆少的肿瘤细胞组成。4)淋巴母细胞淋巴瘤。母细胞亚型MCL中CD5、cyclinD1阳性,TdT阴性,淋巴母细胞CD20、cyclinD1阴性,TdT阳性。5)CD5阳性的DLBCL。多形性亚型MCL由具有异质性的大细胞组成,细胞核有特征性的核裂,染色质细腻,大细胞核和相对小的核仁之间的不一致性也可能提示套细胞来源。cyclinD1对证实诊断是必需的。6)Burkitt淋巴瘤。当母细胞亚型出现CD5阴性及CD10、BCL6异常表达时,还应与Burkitt淋巴瘤鉴别,因为cyclinD1在部分Burkitt淋巴瘤中也可表达。
3.2MCL的异常表达
典型的形态结合典型的免疫表型不难诊断MCL,但有些MCL中CD5、cyclinD1的组化标记可为阴性。据报道[4-5]cyclinD1在MCL中的表达率为50%~70%,10%MCL可CD5阴性,少数CD10可阳性。本文就有病例如是。cyclinD1阴性可能与组织固定、包埋等原因,或抗体敏感性、特异性等有关。有研究发现部分cyclinD1阴性者其t(11;14)易位仍可检出,或者有cyclinD2、D3等系列的表达。但cyclinD2、D3不够特异,在其他淋巴瘤也可表达。因而对部分cyclinD1阴性者应结合形态或选择其他检测,才不至于漏诊或误诊,正如本文中6例cyclinD1阴性病例经FISH检测出t(11;14)易位得以确诊。如仅凭形态不结合其他检测证实,此时MCL只宜作考虑性诊断。另外cyclinD1阴性的多形性MCL与CD5阳性的DLBCL有时鉴别很困难,因此有必要寻找更特异的抗体标记。近年研究发现的转录因子SOX11是 SOX家族成员,可影响Rb-E2F信号通路,从而调控cyclinD1表达。SOX11在cyclinD1阴性或阳性的套细胞淋巴瘤中都有表达[6-7],在成熟淋巴细胞中明显不表达,因而可作为MCL更特异的生物标记。最近还有报道[8]在cyclinD1阳性的DLBCL中检测出一例有t(11;14)易位,但其形态、表型却是典型的DLBCL;另一例检测出t(4;11;14)易位,但形态、表型却是介于DLBCL及MCL之间的“灰区淋巴瘤”。其研究结论是当形态、表型都支持DLBCL时,有t(11;14)易位也不能排除诊断cyclinD1阳性的DLBCL。本文8例CD5-D1+病例中3例CCND1/IGH分离FISH检测阴性。这3例中有1例形态上就是典型的DLBCL,另2例形态介于DLBCL及MCL之间,是否应诊断为DLBCL或“灰区淋巴瘤”,还有待其他检测来进一步确诊。
3.3预后
MCL的平均生存期3~5年[9],绝大多数不能治愈,是所有淋巴瘤中远期生存率较低的一种,目前尚无特异有效的方案治疗,也无特异的预后指标。有研究认为获得性基因转换与其临床进展、生存期短等预后紧密相关。研究总结[4]出MCL的疾病发生有4个步骤。首先是B细胞获得t(11;14)等的易位,此后可有较长潜伏期。第二步,通过某些未知机制,细胞开始克隆性增生形成原位MCL或是所谓的惰性白血病样MCL(形态、表型与经典MCL类似,但临床生物学行为惰性,可不予治疗)。第三步,部分细胞畸变,主要是获得或缺失重要靶基因从而下调主要细胞通路,使得细胞向更恶性克隆发展以致形成众所周知的有临床侵袭性特点的经典MCL。第四步,恶性克隆细胞获得更多基因改变如染色体区带8q24、9p21、17p13的缺失,myc激活,CDKN2A、TP53基因失活等。这些改变可导致细胞更高水平增殖,疾病进展迅速,甚至多形性变、母细胞变。由此推论MCL以套区型(亦称原位MCL)预后为佳,母细胞样及多形性变型则预后不良。文献报道母细胞样及多形性变型平均生存期为3.8~17个月[10],远低于经典型MCL,其核分裂多,Ki-67增殖指数也较高。而Ki-67增殖指数在大多数研究中被认为是MCL最重要的预后参数。还有研究认为在MCL母细胞样或多形性变亚型中染色体易出现多倍体并与其cyclinD1高表达有关[11],而另有研究认为cyclinD1阴性者预后较好[9]。本文2例多形性及母细胞样型Ki-67指数高达90%,核分裂数10~30/15HPF,进展凶险,3~6个月内死亡,也表明了母细胞样或多形性变型预后较差。在本研究中还发现一有趣的现象:在行CCND1分离FISH检测的MCL病例中有2例CD5及cyclinD1均阳性者出现染色体多倍体。此2例确诊时均已晚期并
累及骨髓,其中1例确诊后46 d死亡,另1例确诊至今7个月仍在随访中。这2例中多倍体的出现与其进展晚期及不良预后是否有直接相关尚待研究证实。
3.4小结
综上所述,对MCL的诊断有必要细分亚型,从而为临床治疗及预后判断提供参考。MCL是一临床表现、组织形态及遗传表型独特的B细胞淋巴瘤,其发生发展机制还需更深入分子生物学研究,才有望为特异性治疗提供靶点,为预后评估提供有价值的生物指标。
1Swerdlow S,Campo E,Harris N,et al.World health organization classification of tumors of the hematopoietic and lymphoid tissues[M].Lyon:IARC Press,2008:229-232.
2Sant M,Allemani C,Tereanu C,et al.Incidence of hematologic malignancies in Europe by morphologic subtype:results of HAEMACARE project[J].Blood,2010,116(19):3724-3734.
3Smedby KE,Hjalgrim H.Epidemiology and etiology of mantle cell lymphoma and other non-Hodgkin lymphoma subtypes[J].Semin Cancer Biol,2011,21(5):293-298.
4Wlodarska I,Dierickx D,Vanhentenrijk V,et al.Translocations targeting CCND2,CCND3,and MYCN do occur in t(11,14)-negative mantle cell lymphomas[J].Blood,2008,111(12):5683-5690.
5Zapata M,Budnick SD,Bordoni R,et al.An uncommon case of de nove CD10+CD5-mantle cell lymphoma mimics follicle center B lymphoma cell[J].Int J Clin Exp Phathol,2010,3(4):430-436.
6Mozos A,Royo C,Hartmann E,et al.SOX11 expression is highly specific for mantle cell lymphoma and identifies the cyclin D1-negative subtype[J].Haematologica,2009,94(11):1555-1562.
7Zeng W,Fu K,Quintanilla-Fend L,et al.Cyglin D1-negative blastoid mantle cell lymphoma identified by SOX11 expression[J].Am J Surg Pathol,2012,36(2):291-292.
8Juskevicius D,Ruiz C,Dirnhofer S,et al.Clinical,morphologic,phenotypic,and genetic evidence of cyclin D1-positive diffuse large B-cell lymphomas with CYCLIN D1 gene rearrangements[J]. Am J Surg Pathol,2014,38(5):719-727.
9Royo C,Salaverria I,Hartmann EM,et al.The complex landscape of genetic alterations in mantle cell lymphoma[J].Semin Cancer Biol,2011,21(5):322-334.
10 Zhang YN,Wei P,Wang CZ,et al.Blastic variant of mantle cell lymphoma:a clinicopathological study[J].Chinese Journal of Diagnositic Pathology,2006,13(2):110-112.[张彦宁,韦萍,王翠之,等.母细胞型套细胞淋巴瘤的临床病理观察[J].诊断病理学杂志,2006,13(2):110-112.]
11 Espinet B,Salaverria I,Beà S,et al.Incidence and prognostic impact of secondary cytogenetic aberrations in a series of 145 patients with mantle cell lymphoma[J].Genes Chromosomes Cancer,2010,49(5):439-451.
(2014-10-23收稿)
(2014-12-25修回)
(编辑:郑莉)
Clinicopathologic features of 112 patients with mantle cell lymphoma
Dongmei ZHOU,Gang CHEN,Xiongwei ZHENG,Weifeng ZHU,Baozhen CHEN
Gang CHEN;E-mail:naichengang@163.com
Objective:To explore the clinicopathologic features of 112 patients with mantle cell lymphoma(MCL).Methods:Data from 112 MCL cases were collected,and immunohistochemical assay was conducted.A break in the CCND1 gene was detected by fluorescence in situ hybridization(FISH).The t-test was used in the statistical analysis.Results:All tumor cells in the 112 cases expressed B cell-related antigen,including 1 blastoid subtype and 1 polymorphic subtype.Among all the cases,106 expressed CD5 and 104 expressed cyclinD1.A break in the CCND1 gene was not found in 3 cases with CD5-MCL.IgH/CCND1 polyploid was found in 2 classical cases.Conclusion:MCL is a type of special immunophenotypic B-cell lymphoma.The prognoses of blastoid and polymorphic subtypes are poor.Special subtypes should be classified during diagnosis.
mantle cell lymphoma,immunohistochemistry,fluorescence in situ hybridization,prognosis套细胞淋巴瘤(mantle cell lymphoma,MCL)是一种相对少见的非霍奇金淋巴瘤,侵袭性较强,远期生存率低,目前尚无统一治疗方案。本文收集了112例套细胞淋巴瘤的临床病理资料加以回顾分析,以提高对此病认识,开拓诊断思路,为临床治疗及预后判断提供参考。

10.3969/j.issn.1000-8179.20141779
福建省肿瘤医院病理科,福建省肿瘤医学转化重点实验室(福州市350014)
*本文课题受国家临床重点专科建设项目、福建省自然基金资助项目(编号:2012J01326)及福建省创新基金资助项目(编号:2012-cx-7)资助通信作者:陈刚naichengang@163.com
Department of Pathology,Key Laboratory of Cancer Translational Medicine of Fujian,Teaching Hospital of Fujian Medical University,Fujian Tumor Hospital,Fuzhou 350014,China.
This work was supported by grants from the National Clinical Key Specialty Construction Program and the Provincial Natural Science Foundation of Fujian(No.2012J01326),and the Provincial Innovative Foundation of Fujian(No.2012-cx-7)
周冬梅专业方向为肿瘤病理诊断。
E-mail:fjzdm.2004@126.com
