手术前后血清CEA和CYFRA21-1水平的变化有助于预测非小细胞肺癌患者的预后
2015-08-28段新春崔永龚民田峰侍管吴炳群柳明亮郭佳运孔媛媛
段新春 崔永 龚民 田峰 侍管 吴炳群 柳明亮 郭佳运 孔媛媛
目前为止,手术依然是治疗肺癌最主要的、最标准的治疗方式[1-4],不容忽视的是,肺癌术后患者的OS差别明显,据报道[2,4]Ia期患者5年生存率约71%-77%,Ib期患者约60%。因此,了解肺癌术后患者预后情况,对预后差的患者重点监测,同时给予积极的抗肿瘤综合性治疗,有益于提高患者术后生存率。
大量研究[1-3,5-7,14-22]表明,肿瘤标志物(tumor markers,TMs)可以预测非小细胞肺癌(non-small cell lung cancer,NSCLC)患者的预后,普遍的结论是TMs水平升高的患者比正常的患者预后差。多项研究的共同点是突出了术前术后均升高组的患者预后最差,并证实癌胚抗原(carcinoembryonic antigen, CEA)(HH)是判断预后的独立危险因素[1-3,7],但他们仅对CEA进行了研究。多项研究[5,6]揭示细胞角蛋白19的可溶性片段(soluble fragment of cytokeratins-19, CYFRA21-1)同样对NSCLC患者术后预后具有预测作用。本研究采用回顾性队列研究设计,兼顾了CEA、CYFRA21-1两项TMs,分析其水平的变化对NSCLC患者术后预后的影响。
1 资料和方法
1.1 临床资料 选取2006年6月-2014年3月首都医科大学附属北京友谊医院胸外科收治的175例NSCLC患者。纳入标准:①均接受肺癌手术切除治疗的患者。②均接受术后辅助4周期化疗(其中Ib期92例患者伴有胸膜受侵、肿瘤直径≥4 cm或者脉管里可见癌栓等高危因素);均采用双药化疗方案:卡铂/顺铂+紫杉醇/吉西他滨/培美曲塞。③均有pTNM分期(国际肺癌研究协会肺癌分期[4])和术后病理类型[2004年世界卫生组织(World Health Organization, WHO)肺癌组织学类型分型[8]];④均在术前1周内化验CEA和CYFRA21-1,术后2个月内行第1次辅助化疗前复查CEA和CYFRA21-1。排除标准:①经开胸探查活检或者计算机断层扫描(computed tomography, CT)引导下针刺活检等未能切除肿瘤的患者。②术后辅助化疗次数小于4周期的患者或者接受过靶向治疗的患者。③术后分期为Ia期(未化疗)或者临床晚期未能手术治疗的患者。④术前遗漏化验CEA、CYERA21-1或者术后首次化疗前未复查CEA、CYERA21-1的患者。总生存时间(overall survival, OS)指患者手术后第1天到随访为死亡患者的死亡时间或者到末次随访日期(截止日期2014年11月15日)。截止2014年11月15日,154例患者得到随访,随访时间范围为6个月-105个月,平均55.5个月,截止随访日期154例患者中26例死亡,128例存活。此外19例失访,2例拒访,经独立样本t检验,有无失访患者的术前CEA、CYFRA21-1和术后CEA、CYFRA21-1四项指标均无统计学差异(P>0.05)。
1.2 材料 154例患者每次化验抽取空腹静脉血3 mL,标本经4,000 r/min离心分离出血清后,直接检测,CYFRA21-1采用电化学发光法,仪器为罗氏公司提供的Roche电化学分析仪,临界值为3.30 ng/mL;CEA采用化学发光免疫测定法,试剂盒由美国雅培公司生产,临界值为5 ng/mL。
1.3 方法 依据术前血清CEA水平分为术前CEA正常组(N)106例(68.83%)和术前CEA升高组(H)48例(31.17%)。依据术前血清CYFRA21-1水平分为术前CYFRA21-1正常组(N)93例(60.39%)和术前CYFRA21-1升高组(H)61例(39.61%)。依据术前术后血清CEA水平分为术前术后CEA均正常组(NN)105例(68.18%)、术前正常术后升高组(NH)1例(0.65%)、术前升高术后正常组(HN)31例(20.13%)、术前术后均升高组(HH)17例(11.04%)。依据术前术后血清CYFRA21-1水平分为术前术后CYFRA21-1均正常组(NN)85例(55.19%)、术前正常术后升高组(NH)8例(5.20%)、术前升高术后正常组(HN)46例(29.87%)、术前术后均升高组(HH)15例(9.74%)。依据术前术后血清CEA联合术前术后CYFRA21-1水平分为术前术后CEA联合术前术后CYFRA21-1均正常组(NNNN)60例(38.96%)、有3项正常1项升高组(NNNH)56例(36.36%)、有2项正常2项升高组(NNHH)32例(20.78%)、术前术后CEA联合术前术后CYFRA21-1均升高组(HHHH)6例(3.90%)(注:正常系指标水平低于临界值,升高系指标水平等于或者高于临界值)。
1.4 统计学方法 所有数据采用统计软件SPSS 20.0分析。独立样本t检验比较有无失访数据的差异性,Kaplan-Meier法对各组进行生存分析,行Log-rank检验。Cox比例风险回归模型用来分析预后相关的危险因素,P<0.05认为差异有统计学意义。
2 结果
2.1 患者基本资料 154例有完整记录的NSCLC患者中,平均年龄61岁(范围:40岁-79岁)。男性96例,女性58例。手术切除的方式为肺叶切除141例,一侧全肺切除4例,楔形切除9例。病理证实为腺癌97例,鳞癌52例,其他类型癌(如腺鳞癌)5例。病理分期I期92例,II期34例,III期28例(表1)。
2.2 术前CEA、CYFRA21-1的水平变化对NSCLC患者术后的生存影响的分析结果 CEA(H)和CEA(N)组患者5年生存率分别为62%和77%,但差异无统计学意义(P=0.069)。CYFRA21-1(H)和CYFRA21-1(N)组患者5年生存率分别为55%和84%,差异有统计学意义(P=0.001)(图1)。
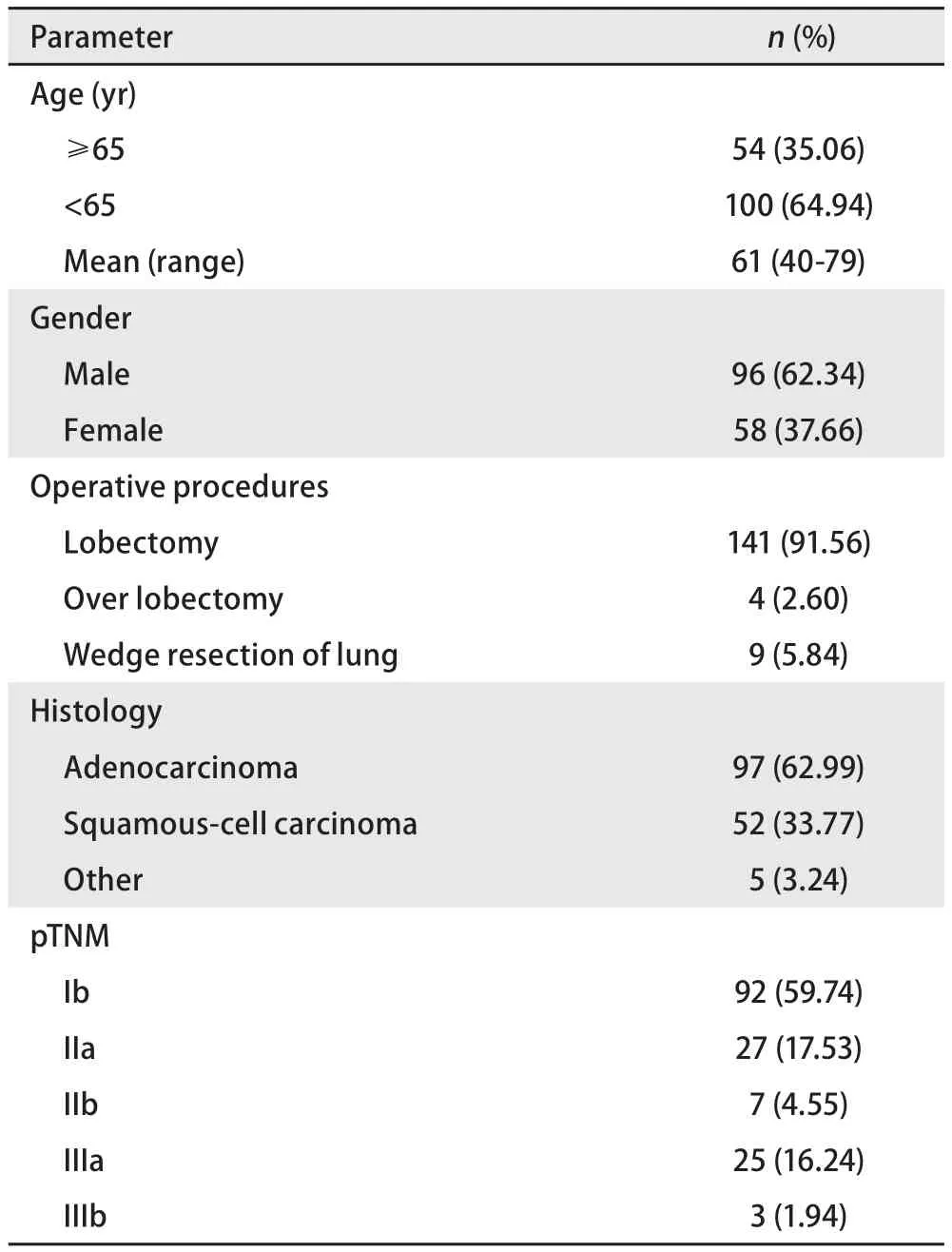
表1 154例随访患者的临床资料总结Tab 1 Summary of clinical data of 154 patients with follow-ups

图1 术前CEA、CYFRA21-1的水平变化对NSCLC患者术后的生存影响。A:术前CEA(N)组、术前CEA(H)组患者的生存曲线均呈下降趋势,但是后者下降不明显(P=0.069)。B:术前CYFRA21-1(N)组、术前CYFRA21-1(H)组患者的生存曲线均呈下降趋势,后者下降明显,表示其预后不良(P=0.001)。Fig 1 Analysis of survival impact of preoperative CEA and CYFRA 21-1 level variances on patients with NSCLC after surgery. A: Survival curves of the groups of patients with normal preoperative CEA and high preoperative CEA displayed decreasing trends. The decreasing of the latter was not significant (P=0.069). B: Survival curves of the groups of patients with normal preoperative CYFRA21-1 and high preoperative CYFRA21-1 displayed decreasing trends. The decreasing of the latter was significant (P=0.001) which means poor prognosis.CEA: carcinoembryonic antigen; CYFRA21-1: soluble fragment of cytokeratin-19; NSCLC: non-small cell lung cancer.
2.3 术前术后CEA、CYFRA21-1的水平变化对NSCLC患者术后的生存影响的分析结果 CEA(HH)、CEA(HN)、CEA(NN)组患者5年生存率分别为36%、69%、78%,差异有统计学意义(P=0.001)。CYFRA21-1(HH)、CYFRA21-1(HN)、CYFRA21-1(NN)组患者5年生存率分别为33%、65%、88%,差异有统计学意义(P<0.001)[注:CYFRA21-1(NH)组8例,统计学未能分析出5年生存率)(图2)]。
2.4 术前术后CEA联合术前术后CYFRA21-1的水平变化对NSCLC患者术后的生存影响的分析结果 术前术后CEA联合术前术后CYFRA21-1(HHHH)组、(NNHH)组、(NNNH)组、(NNNN)组患者5年生存率分别为17%、49%、79%、90%,差异有统计学意义(P<0.001)(注:术前术后CEA联合术前术后CYFRA21-1中有1项正常3项升高即NHHH组3例,统计学效率低,合并于NNHH组)(图3)。

图2 术后CEA、CYFRA21-1的水平变化对NSCLC患者术后的生存影响。A:和其它2组比较,CEA(HH)组患者的生存曲线下降最为明显,表示其预后最差(P=0.001)。B:和其他3组比较,CYFRA21-1(HH)组患者的生存曲线下降最为明显,表示其预后最差(P<0.001)。注: CEA(NH)组仅1例,已删除。Fig 2 Analysis of survival impact of preoperative and postoperative CEA or CYFRA 21-1 level variances on patients with NSCLC after surgery.A: Compared with the other two groups, the survival curve of the group of patients with high preoperative and postoperative CEA levels was significantly steepest (P=0.001) while declining, which means that its prognosis was worst; B: Compared with the other three groups, the survival curve of the group of patients with high preoperative and postoperative CYFRA21-1 levels was significantly steepest (P<0.001) while declining,which means that its prognosis was worst. Note: CEA (NH) group was deleted since this group just contained 1 case.

图3 术前术后CEA联合术前术后CYFRA21-1的水平变化对NSCLC患者术后的生存影响和其它3组比较,术前术后CEA联合术前术后CYFRA21-1(HHHH)组患者的生存曲线下降最为明显,表示其预后最差(P<0.001)。Fig 3 Analysis of survival impact of preoperative and postoperative CEA and CYFRA 21-1 level variances on patients with NSCLC after surgery.Compared with the other three groups, the survival curve of the group of patients with high preoperative and postoperative CEA and CYFRA21-1 levels was significantly steepest (P<0.001) while declining,which means that its prognosis was worst.
2.5 影响NSCLC患者术后预后因素的单因素分析 性别(HR=4.699, 95%CI: 1.401-15.556)、pTNM分期(HR=1.739, 95%CI: 1.090-2.774)、CYFRA21-1(HR=1.016, 95%CI: 1.002-1.029)为影响OS的预后危险因素(表2)。
2.6 影响NSCLC患者术后预后因素的多因素分析 依据单因素结果(性别、pTNM分期、CYFRA21-1)和临床考虑有意义的因素(年龄)分别和重点研究的指标,即手术前后CEA各分组、CYFRA21-1各分组和手术前后CEA联合手术前后CYFRA21-1各分组入组多因素分析:男性(HR=0.240, 95%CI: 0.065-0.887)(HR=0.224,95%CI: 0.066-0.904)、CEA(HH)(HR=4.128, 95%CI:1.527-11.157)、CYFRA21-1(HH)(HR=6.090, 95%CI:2.113-17.549)、CEACYFRA21-1(NNHH)(HR=8.335,95%CI: 1.733-40.089)、 CEACYFRA21-1(HHHH)(HR=43.159, 95%CI: 8.020-232.250)为影响OS的独立危险因素。表明男性的死亡风险高于女性,CEA(HH)、CYFRA21-1(HH)、CEACYFRA21-1(NNHH)和CEACYFRA21-1(HHHH)组的患者死亡风险高于各自分组中的患者,其中又以CEACYFRA21-1(HHHH)组的患者死亡风险最高,是CEACYFRA21-1(NNNN)组患者死亡风险的43.159倍(注:CYFRA21-1为控制变量)(表3)。
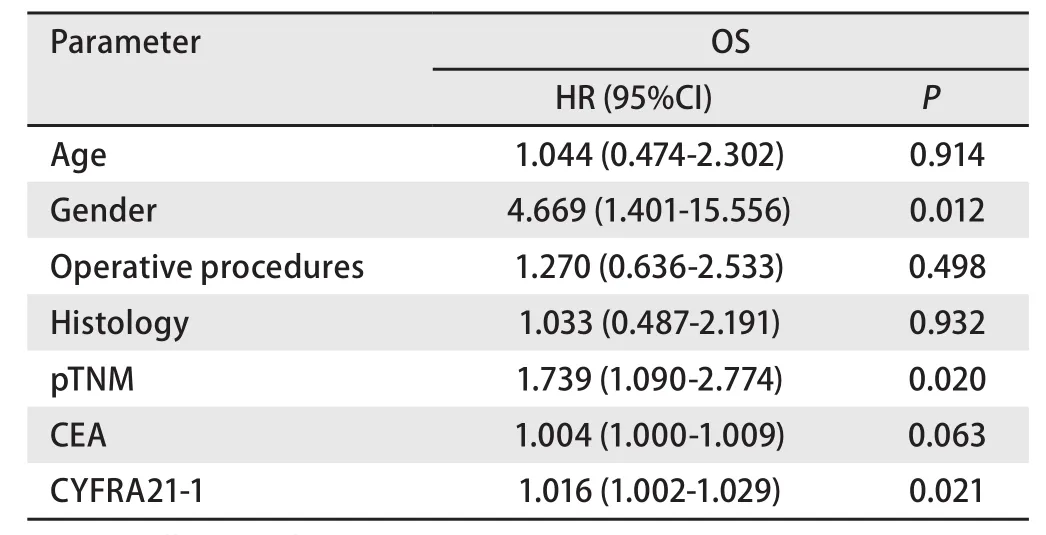
表2 NSCLC患者术后预后影响因素的单因素分析结果Tab 2 The results of univariate analysis of impacting factors of the prognosis for patients with NSCLC after surgery
3 讨论
如何预测NSCLC患者术后哪些患者预后差,进而予以积极治疗,以提高术后生存率,是我们目前面临的重大难题。至今,许多生物学标志被证实可以判断术后NSCLC患者的预后,如k-ras突变、P53、erbB2/Neu、Bcl-2等[9-11],但这些生物学标志的结果需要通过手术获取标本而实现,付出的成本高、代价大。也有研究[12,13]指出VPI、BVI、pT分期、肿瘤异质性可以预测NSCLC患者术后的预后情况。和上述指标比较,TMs是预测NSCLC患者术后预后的最佳指标,这是由于他们检测的操作方法简便、并且具有可重复性、准确性、成本低等优势[2,3]。
CEA,即癌胚抗原,最初发现于结肠癌,之后发现高表达于肺癌、食管癌等癌[14]。有报道[3]认为高龄、男性、VPI、pT2期等是引发术前CEA水平高的原因。相反,Wang等[2,7]认为术前CEA水平高仅和肺癌的组织学类型有关。有报道[1]认为术后CEA水平升高受肺外疾病、手术不彻底影响。无论术前术后CEA水平升高的原因是什么,比较确切的是,CEA水平的升高传递出一个坏信息,即患者预后差。本研究图1显示术前CEA(H)组患者的预后差,但差异无统计学意义。与本研究这一结论不同的是,Okada等[7]证实了术前CEA(H)是NSCLC患者术后预后的危险因素。进一步分组后分析,和CEA(NN)等组比较,CEA(HH)组患者的预后最差,并且是判断NSCLC患者术后预后的独立危险因素。这一结论和Okada等[7]各自研究的结论相一致。

表3 NSCLC患者术后预后影响因素的多因素分析结果Tab 3 The results of multivariate analysis of impacting factors of the prognostic for patients with NSCLC after surgery
此外,血清CEA水平的变化对预测晚期肺癌患者的疗效和预后都具有一定的价值。Arrieta等[15]的研究表明,对给予仅仅1种化疗方案,同时满足CEA水平大于10 ng/mL的晚期NSCLC患者,血清CEA的水平变化(升高或降低)可以预测患者的治疗反应。又如使用埃罗替尼治疗晚期肺癌之前,CEA、CYFRA21-1中1项或者2项水平升高预示着患者预后差[16]。CEA水平升高也存在益处,Jung等[17]研究指出使用EGFR-TKIs治疗的晚期NSCLC患者,治疗前CEA水平升高会带来良好的治疗效果,这可能由于高水平CEA和活化的EGFR突变之间存在某种联系[18]。
CYFRA21-1是细胞角蛋白的可溶性片段,广泛分布在层状或鳞状上皮中[19]。术前CYFRA21-1水平升高与pT、N分期密切相关,T分期高及肿瘤越大时,CYFRA21-1水平越高[19],相同,N分期越高,患者CYFRA21-1阳性率也越高[20]。这表明早期肺癌患者CYFRA21-1阳性率低,因此他对早期肺癌的筛查作用微小[19,21]。本研究中,154例患者术前CYFRA21-1阳性率为39.61%,高于Suzuki等[22]研究中的5.9%和Muley等[5]的21.2%,考虑这一差异和各研究中选取的样本不一有关,本研究的样本包含了术后病理为II期、III期的患者,故CYFRA21-1阳性率偏高。和对早期肺癌筛查的作用微小相反,CYFRA21-1水平变化对预测NSCLC患者预后的作用较大。Suzuki等[22]研究显示术前CYFRA21-1水平升高的患者早期死亡风险率高,Myley等[5]证实了术前CYFRA21-1水平升高是判断NSCLC患者术后预后的独立危险因素;本研究也证实了这两点。此外,本研究还特别指出:和CYFRA21-1(NN)等组对比,CYFRA21-1(HH)组患者的预后最差,差异有统计学意义,并且是判断NSCLC患者术后预后的独立危险因素。依据术前术后CEA的水平变化情况联合术前术后CYFRA21-1的水平变化情况进行分组进一步分析得出CEACYFRA21-1(HHHH)组和(NNHH)组是判断NSCLC患者术后预后的独立危险因素,所在分组中前者的预后最差,其死亡风险是CEACYFRA21-1(NNNN)组患者死亡风险的43.159倍。
一直以来,pTNM分期是肺癌患者术后判断预后和治疗的主要参考依据[21],本研究的多因素Cox风险比例分析中,pTNM分期为II期(22.08%)、III期(18.18%)的患者,分别以I期(59.74%)患者对照分析,结果表明II期、III期患者的死亡风险相对于I期患者的死亡风险无统计学意义,非判断预后的独立危险因素(P值均大于0.05)。相关研究[2,16,22]也未得出相应的pTNM分期为判断预后的独立风险因素。这和临床中pTNM分期对预后的显著作用相悖。我们考虑本研究出现这一结果和各分期组中样本比例差距较大有关。此外,我们尝试将II期、III期患者合并为偏晚期组,与I期患者相比,差异有统计学意义(P=0.015<0.001)。考虑到pTNM分期并不是本文讨论之重点,我们仍按照II期、III期规范分组分析后做记录。与血清CEA、CYFRA21-1相比较,pTNM分期作为术后治疗的依据存在一定局限性[7],因为CEA、CYFRA21-1更能具体化和准确化NSCLC患者术后的预后情况。比如肺癌术后Ib期患者不推荐化疗,本研究术后Ib期患者共92例(59.74%),其中术前术后CEA或CYFRA21-1均升高的患者各占6例(13.04%),术前术后CEA和CYFRA21-1均升高的患者占2例(2.2%)。由这部分患者的预后结果看,予以积极的治疗和监测,改善生存率是必要的。虽然美国国立综合癌症网络(National Comprehensive Cancer Network, NCCN)不推荐对癌症患者诊疗时常规检查TMs[2],至今一些欧美国家对其重视度尚低[7];但是越来越多研究[1-3,5-7,14-22]报道了TMs可以预测NSCLC患者的治疗效果及预后。他们的水平变化有助于pTNM分期T分期内部进一步分层,也可能成为术后Ib期NSCLC患者实施辅助化疗的较可靠指征。
综上所述,血清CEA或CYFRA21-1在手术前及术后均高于正常,尤其是两者联合在手术前及术后均升高的NSCLC患者预后显著不良。手术前后血清CEA、CYFRA21-1的检测有助于NSCLC患者术后预后的判断。本研究也存在一定局限:一项回顾性研究;样本量偏少,按照病理类型做亚组等分析时统计学效率低。
