产前胎心监护无应激试验阴性护理干预的临床研究
2015-04-14张宏玉符红珊
张 婷,张宏玉,符红珊
(1.海口市妇幼保健院国兴妇科门诊,海南 海口 570203;2.海南医学院,海南 海口 571119)
·护 理·
产前胎心监护无应激试验阴性护理干预的临床研究
张 婷1,张宏玉2,符红珊1
(1.海口市妇幼保健院国兴妇科门诊,海南 海口 570203;2.海南医学院,海南 海口 571119)
目的 寻求一种有效改善产前胎心监护无应激试验(Non-strees test,NST)阴性的安全简便干预方法,确定吸氧时的呼吸方式。方法将2013年1月至2014年4月在海口市妇幼保健院门诊行产前NST,孕34周及以上,初次NST评分为6~7分且胎儿脐动脉血流S/D值正常的单胎低危孕妇450例按随机数字表法分腹式深呼吸吸氧(A)组、正常呼吸吸氧(B)组和腹式深呼吸(C)组各150例,分别在复查NST时采用腹式深呼吸吸氧、正常呼吸吸氧和腹式深呼吸。比较再次复查NST时胎心率变异、胎动时胎心率加速的阳性反应。结果24 h内复查NST,三种方法干预后比干预前NST评分均有提高,B组评分改变最低,分别与其他组比较差异有统计学意义(P<0.05);24 h复查NST仍为阴性的A组最低,分别与其他两组比较差异有统计学意义(P<0.05),其他两组间比较差异无统计学意义(P>0.05);行急诊剖宫产术5例,B组2例和C组3例,新生儿出生阿氏评分均10分,存活,三组间急诊剖宫产率比较差异无统计学意义(P>0.05)。结论采用腹式深呼吸吸氧有利于改善NST阴性,降低假阴性反应率,减少医疗干预,提高产科护理质量。
产前胎心监护;无应激试验;假阴性率;腹式深呼吸;吸氧
胎儿监护20世纪50年代末问世,研究表明,正确的应用可以降低围产儿死亡率和新生儿窒息率[1],但缺点是无应激试验(Nonstrees test,NST)假阴性率高达25%[2],过高的假阴性导致过早的医疗干预致使剖宫产率、产科并发症和早产儿出生率及其所致的新生儿窒息率也相应上升,为降低NST假阴性率,很多学者采用不同方法提高胎儿预测的准确性,如手摇胎头胎体、延长监护时间、人工电子喉声刺激、耳针刺激子宫穴和口服葡萄糖等试验唤醒胎儿[3]。有报道呼吸训练应用于产科分娩期取得成效;慢而深的腹式呼吸可降低交感神经兴奋性,降低焦虑情绪减慢心率[4]。笔者前期曾做过腹式深呼吸与NST阴性的相关研究,两种方法疗效无差异,简单易行,安全有效[5]。吸氧和腹式深呼吸相结合能否成为一种安全简便的改善孕晚期NST不确定状况的方法,是本课题拟探讨的问题。
1 资料与方法
1.1 实验设计 选择2013年1月至2014年4月在海口市妇幼保健院门诊行产前胎心监护,孕34周及以上,初次NST评分[3]为6~7分且胎儿脐动脉收缩期末最大血流速度/舒张期末最大血流速度(End systolic velocity/End diastolic velocity,S/D)比值正常的单胎低危孕妇450例,胎位不限,按随机数字表法分为腹式深呼吸吸氧组(以下简称A组)、正常呼吸吸氧组(以下简称B组)和腹式深呼吸组(以下简称C组)各150例,A组孕妇复查NST吸氧时采用慢而深的腹式呼吸吸氧30 min,氧流量3 L/min,即深吸气7~8 s,屏气1~2 s,慢呼气7~8 s,并嘱其在家每天至少做腹式深呼吸2次,每次做30 min,促进氧合,改善胎儿缺氧;B组孕妇复查NST时只采用常规呼吸即胸式呼吸吸氧30 min;C组孕妇复查NST时只采用腹式深呼吸,方法同A组,并嘱三组孕妇自数胎动;三组24 h内复查NST,复查阴性者,次日再次复查NST,直到满意或报告医师处理。三组孕妇年龄、文化层次、孕产次、初次监测NST孕周、初次NST评分、饮食可控制糖尿病、乙肝携带者等妊娠合并症比较差异均无统计学意义(P>0.05),具有可比性。
1.2 排除标准 (1)有异常疾病史者:如前次妊娠不明原因死胎、严重贫血、妊高征,糖尿病血糖水平不能控制稳定者、宫内感染或宫内胎儿发育迟缓等;(2)产前胎监异常者:NST≤5分或(和)S/D值异常,或有其他异常,如胎动明显减少,细变异消失等;(3)产妇拒绝参加研究者。
1.3 NST判定标准 通过胎心率基线、振幅、胎动、胎动时胎心率上升时间和改变等5项内容评分,满分10分,≥8分为阳性(有反应型)[3],≤7分为阴性(无反应型)。
1.4 统计学方法 应用SPSS13.0统计软件处理数据。量性数据如年龄、孕周等应用t检验比较均数,分类数据如NST阴性率、再次复查率应用χ2检验,三组间比较采用单因素方差分析F界值检验,总体有差异者进一步应用多均数比较q检验;以P<0.05为有统计学意义,P>0.05无统计学意义。
2 结果
2.1 三组复查结果自身对照 三组24 h内复查NST评分均有提高,前后比较差异均有统计学意义(P<0.05),见表1。
表1 三组24 h内复查NST评分前后自身比较结果(±s,分)
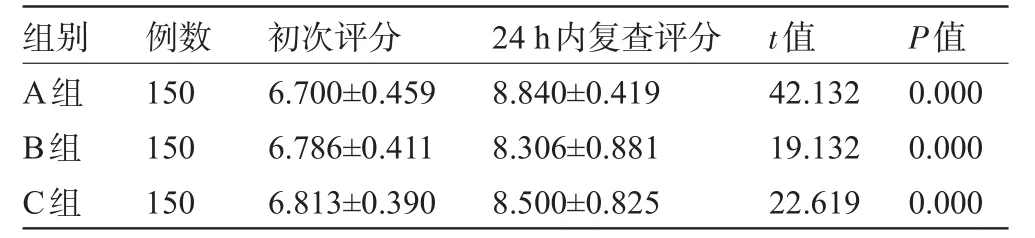
表1 三组24 h内复查NST评分前后自身比较结果(±s,分)
A组B组C组150 150 150 6.700±0.459 6.786±0.411 6.813±0.390 8.840±0.419 8.306±0.881 8.500±0.825 42.132 19.132 22.619 0.000 0.000 0.000
2.2 三组间评分情况组间比较 24 h内复查NST评分三组间差异有统计学意义,以B组评分最低,和其他两组比较差异有统计学意义,其他两组间比较无统计意义(P>0.05);24 h复查阴性率和三次复查率三组间比较差异有统计学意义,A组NST阴性率和需要三次复查率最低,与其他两组比较差异有统计学意义,其他两组间比较差异无统计学意义(P>0.05);三组间紧急剖宫产发生率差异无统计学意义(P>0.05),5例均以胎儿窘迫行紧急剖宫产,随访新生儿均存活,见表2。
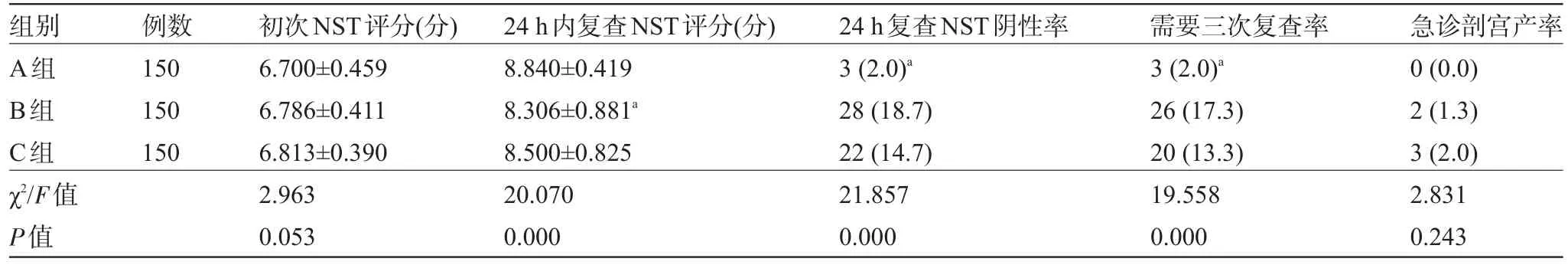
表2 三组间评分情况组间比较[例(%)]
3 讨论
有研究表明,对有不良围产结局高危因素的孕妇进行产前NST监护可以明显减少死胎的发生,NST(-)而胎动正常无羊水过少时不需常规进行生物物理评分(Biophysical profile scoring,BPS)或宫缩激惹试验(Constraction stress test,CST)[6],但在低危孕妇中NST常规检测意义不明。为保障围生儿生命健康安全和避免医患纠纷,目前国内普遍对全部孕妇采用NST监测,出现NST阴性反应的处理成为一个敏感的话题。NST假无反应型(假阴性)可受胎儿睡眠、小孕龄、母体用药、母体仰卧位[7]和处于劳累饥饿状态影响,临床常用的方法包括声刺激、进食、腹部推动胎儿或嘱孕妇改变体位等方法唤醒熟睡胎儿试图激发胎心率加速。有国内研究者认为以声刺激效果最好[8],但有学者不认为人工刺激能改变NST阴性发生率,不推荐应用[9]。本研究中对NST阴性低危孕妇应用腹式深呼吸吸氧、正常呼吸吸氧和腹式深呼吸,结果表明,产妇均能很好接受三种方法,未出现明显的不良反应,无胎儿不良结局发生,是临床适用的方法。三种方法前后比较NST评分均有提高,其中B组评分均值最低,效果最不明显,C组次之,A组效果最明显,24 h复查NST阴性发生率最少,转阳性率最高;B组1例在24 h内复查NST时因胎心率偶有数次低至44次/min,心律不齐,虽B超BPS评分、脐动脉血流S/D值正常及脐带绕颈2周,但仍行急诊剖宫产,新生儿出生情况好,脐带绕颈2周,羊水清;C组2例新生儿出生情况好,羊水清,1例脐带绕颈。可见B组虽吸氧但采用正常呼吸未能有效促进氧合,当孕妇监测NST时心情处于担心焦虑状态致使宫内胎儿同样处于焦虑状态,迷走神经兴奋致使胎心率减慢,偶发生心率低至44次/min,心律不齐,脐带绕颈紧;C组虽采用腹式深呼吸,有降低交感神经兴奋性,降低焦虑情绪,减慢心率,降低氧耗,促进氧合作用,但未吸入氧气,未能有效改善胎心率基线变异激发胎心加速。而A组采用腹式深呼吸吸氧不但有降低交感神经兴奋性,降低焦虑情绪,减慢心率,降低氧耗的作用,而且还能有效促进氧合,达到更好的给氧效果。表明采用腹式深呼吸吸氧法可改善胎心基线、基线变异和振幅,激发胎心率加速,提高阳性率,提高胎儿宫内情况预测的准确性和安全可靠性,降低假阴性率,因此建议临床吸氧时采用腹式深呼吸吸氧可有助于促进氧合,提高血氧含量,有利于改善缺氧状况。
对于有高危因素的孕妇,重复检测NST仍为阴性者,或胎儿情况不确定者,需采用综合评估有助于提高NST阴性诊断率。常用方法有脐动脉多普乐(Doppler)血流测定和B超检查,联合应用脐动脉血流S/D值、大脑中动脉S/D值和BPS可弥补NST假阴性率过高的不足,减少不必要的产科干预[10]。建议对健康孕妇不采用上述方法作为常规的筛查试验,尚无证据显示其在健康孕妇中有使用价值,对怀疑有胎儿生长受限或胎盘病变等胎盘功能不良者建议行脐动脉Doppler血流测定评估胎儿胎盘循环血流灌注,并结合其他临床因素综合评估有无胎儿宫内窘迫。当出现脐动脉舒张末期血流减少、缺失时应加强胎儿监护或考虑终止妊娠,一旦出现脐动脉舒张末期反向血流,考虑胎儿出生可能存活,应尽快剖宫产结束分娩[11]。本研究B组1例因NST复查仍阴性,查B超BPS评8分,S/D值正常,脐带绕2周,羊水透声欠佳,拟胎儿窘迫行急诊剖宫产术,新生儿出生情况好,羊水Ⅲ°混浊;C组1例孕38周孕妇两次NST评分均6分,胎心率基线变异为小变异,即查B超示胎儿心脏增大,胎儿水肿,静脉导管A波反向,心负荷量过重,中心静脉压增高,单脐动脉畸形绕颈2周,因胎儿宫内窘迫行剖宫产娩1例男婴,出生情况好,脐带呈麻绳样扭转绕颈2周,羊水清,A组无急诊剖宫产;可能与正常呼吸吸氧的B组吸入氧气未得到充分氧合及母体紧张焦虑致耗氧量大致使胎儿宫内缺氧有关。深呼吸的C组虽母体放松,耗氧量低,但只是促进吸入空气中20.93%的氧合,而A组采用B、C两组方法结合,因此A组24 h复查NST阴性者胎心基线、基线变异和胎心加速可继续复查观察,BC组胎心基线变异小NST无反应说明胎儿宫内缺氧,虽为低危孕妇,建议仍需结合B超评估确诊NST阴性,保障围生儿生命健康安全,提高产科护理质量。
[1]巫寒梅.电子胎心监护在胎儿宫内窘迫中的临床应用价值[J].中外医学研究,2011,9(35):8-9.
[2]杨业洲,王 滟.产前胎儿监护[J].中国实用妇科与产科杂志, 2004,20(1):3-5.
[3]刘映粦.高危妊娠监护治疗学[M].北京:北京医科大学中国协和医科大学联合出版社,1997:194-206.
[4]李小妹.护理学导论[M].长沙:湖南科学技术出版社,2001: 115-121.
[5]张 婷,张 娆.深吸气与异常胎监的相关研究[J].海南医学, 2011,22(13):152-153.
[6]Devoe LD,Jones CR.Nonstress test:evidence-based use in high-risk pregnancy[J].Clin Obstet Gynecol,2002,45(4):986-992.
[7]程志厚,宋树良.胎儿电子监护学[M].北京:人民卫生出版社, 2001:25-135.
[8]汤妙雅.胎心监护无刺激试验不同唤醒方法的临床研究[J].护理实践与研究,2009,6(1):10-12.
[9]Tan KH,Sabapathy A.Fetal manipulation for facilitating tests of fetal well-being[Cochrane review]//Cochrane Database of Systematic Reviews 2001 Issue 4.Chichester(UK):John Wiley&Sons,Ltd; 2001.DOI:10.1002/14651858.CD003396.
[10]王爱桃,黎 阳,乐 燕,等.胎心监护联合胎儿大脑中动脉血流S/D值评估新生儿预后的临床应用[J].中国医药导报,2011,8(1): 46-47.
[11]Liston R,Sawchuck D,Young DF,et al.health surveillance:antepartum and intrapartum consensus guideline[J].J Obstet Gynaecol Can,2007,29(9 Suppl 4):S3-S56.
Clinical study of nursing intervention for negative results of non-stress test in prenatal fetal heart monitoring.
ZHANG Ting1,ZHANG Hong-yu2,FU Hong-shan1.
1.Guoxing Outpatient Department of Gynecology,Haikou Maternal and Child Health Hospital,Haikou 570203,Hainan,CHINA;2.Hainan Medical University,Haikou 571119,Hainan,CHINA
ObjectiveTo explore a safe and simple method for improve negative results of non-stress test (NST)in prenatal fetal heart monitoring.MethodsA total of 450 pregnant women received NST(over 34 weeks of pregnancy,scored 6~7 in initial NST and with normal S/D value)in Department of Gynecology in Haikou Maternal and Child Health Hospital from January,2013 to April,2014 were enrolled.The women were randomly arranged to three groups:group A,group B and group C,with 150 cases in each group,which applied deep abdominal breath plus oxygen therapy,normal breath plus oxygen therapy,and deep abdominal breath in the second NST,respectively.Fetal heart rate and NST results were checked 24 hours later.ResultsAfter 24 hours,all the three groups had increased value of the NST score,and the improvement in group B was the lowest,showing statistically significant difference with that in group A and group C.The rate of negative results of NST in group A 24 hours later was the lowest,showing statistically significant difference with the other groups(P<0.05),but there was no significant difference between group B and group C.Two women in group B and 3 women in group C had caesarean section.All the 5 babies were alive and had Apgar score of 10.The emergence cesarean section rate showed no significant difference among the three groups(P>0.05).ConclusionDeep abdominal breath plus oxygen therapy can improve the NST results,decrease false negative rate,reduce medical intervention and improve nursing quality.
Prenatal fetal heart monitoring;Non-stress test;False negative rate;Deep abdominal breath;Oxygen therapy
R473.71
A
1003—6350(2015)06—0928—03
10.3969/j.issn.1003-6350.2015.06.0333
2014-10-23)
海南省卫生厅科研立项(编号:琼卫2012 LX-26)
张宏玉。E-mail:hong1029@sohu.com
