三维CT定量评估慢性阻塞性肺病患者肺功能的临床价值研究
2015-03-16吴家东广东省深圳市宝安区中心医院后瑞社区健康服务中心518108
吴家东(广东省深圳市宝安区中心医院后瑞社区健康服务中心 518108)
·临床探讨·
三维CT定量评估慢性阻塞性肺病患者肺功能的临床价值研究
吴家东(广东省深圳市宝安区中心医院后瑞社区健康服务中心 518108)
目的 探讨三维CT定量评估慢性阻塞性肺病(COPD)患者肺功能的临床价值。方法 选取2013年7月至2014年9月该中心收治的COPD患者60例作为观察组,另选取同期健康体检者60例作为对照组,比较2组最大吸气末平均密度(MLDin)和最大呼气末平均密度(MLDex)均值、肺段支气管开口处壁面积与截面总截面积比(WA%)、气道壁厚度与截面半径比(TDR)均值,各肺区MLDex、MLDin、WA%及TDR,比较肺气肿区占全肺百分率、WA%及TDR与第1秒用力呼气量与用力肺活量百分比(FEV1/FVC)、FEVl%、用力呼气流量(FEF)25%~75%、残气量与肺总量百分比(RV/TLC)的相关性。结果 (1)观察组COPD患者MLDex和MLDin均值、WA%及TDR均值明显高于对照组,二者差值MLDin-MLDex明显低于对照组,差异有统计学意义(P<0.05)。(2)观察组上肺区、中肺区、下肺区MLDex、MLDin、WA%及TDR间比较,差异有统计学意义(P<0.05)。(3)COPD患者肺气肿区占全肺百分率与FEVl/FVC、FEVl%、FEF25%~75%呈负相关(P<0.05)。COPD患者WA%、TDR与FEVl/FVC、FEVl%、FEF25%~75%、RV/TLC呈负相关(P<0.05)。结论 多层螺旋CT测量肺功能指标准确、快捷,通过肺密度可对COPD患者进行筛查及预测,COPD患者肺气肿区占全肺百分率、WA%、TDR值与肺功能指标有良好的相关性,对气道重构、气道直径与气流受限关系的评估更准确、直观,具有较高的临床应用价值。
慢性阻塞性肺病; 肺功能; CT; 定量
慢性阻塞性肺疾病(COPD)是全球范围内最常见的呼吸系统慢性疾病之一,气流受限呈不完全可逆并进行性发展,主要临床表现为咳痰、咳嗽、气促等[1]。COPD是呼吸系统中致死和致残的第一大原因,该病具有易反复发作的特点,并且病情逐渐加重,冬季由于气温低、气候干燥而表现尤为明显,严重影响患者的身体健康及劳动能力,使患者生存时间明显缩短,肺功能检查对确定COPD气流受限具有重要意义[2]。临床多以常规肺功能检查评估COPD患者的肺功能,但患者耐受性及依从性较差,此外,常规肺功能检查对肺组织破坏、气管病变或两者共同作用不能做到准确区分,常规肺功能检查不足之处还包括不能对病变进行局部分析[3]。随着医学的进步及医学设备的不断发展,CT在临床广泛应用,不仅可以使肺的形态、组织学结构等得到精确的反映,而且可以通过无创的方法间接评价COPD患者的肺功能,从而为COPD患者提供准确的诊断信息,有助于临床治疗方案的制订,在患者预后的改善、生活质量提高等方面均具有重要的作用[4]。现将研究结果报道如下。
1 资料与方法
1.1 一般资料 选取2013年7月至2014年9月本中心收治的COPD患者60例作为观察组,其中男33例,女27例;年龄55~81岁,平均(69.2±11.7)岁;病程9个月~5年,平均病程(3.1±0.5)年。该组患者均符合以下条件:(1)符合2007年COPD诊治指南相关诊断标准[5];(2)无胸廓畸形、大面积肺部感染、大量胸腔积液;(3)无心脏功能、肝脏功能及肾脏功能衰竭;(4)排除分泌物过多、黏稠,不易咳出者;(5)排除不能配合研究及临床资料不完整者。另取同期健康体检者60例作为对照组,其中男35例,女25例;年龄56~80岁,平均(68.7±11.2)岁。2组研究对象在年龄、性别、病程等方面差异无统计学意义(P>0.05),具有可比性。
1.2 方法 本次研究中共包括多层螺旋CT(MSCT)检查及肺功能检测,具体方法如下。(1)MSCT检查方法:影像学设备选择飞利浦公司Briliance6螺旋CT,受试者取仰卧位,头先进。于深吸气末进行CT扫描,扫描范围自肺尖以上至肺底以下。扫描参数:管电压120 kV,管电流240 mA,层厚2 mm,间距2 mm,矩阵512×512。检查结束后对CT数据进行分析,采用阈值对图像进行分割,设定为-1 024~-300 HU,分析技术采用表面遮盖显示(SSD),观察肺组织三维图像,对图像进行切割校正后测量各数据,包括平均肺密度(MLD),最大吸气末平均密度(MLDin),最大呼气末平均密度(MLDex),平均肺密度差(VD),肺密度差(MLDin-MLDex)。测量并计算肺段支气管开口处壁面积与截面总截面积比(WA%),多次测量并计算其平均WA%;测量并计算肺段支气管腔直径(d)及截面外环直径(D),计算气道壁厚度与截面半径比(TDR)及平均TDR。(2)肺功能检测:肺功能检查时间与CT扫描间隔不超过1周,检测时受检者取坐位,采用carefusion康尔福盛MS-ios型肺功能仪测定肺功能。测定的主要指标是肺总量(TLC)、残气量(RV)、用力肺活量(FVC)、残气量与肺总量百分比(RV/TLC)、第1秒用力呼气量与用力肺活量百分比(FEV1/FVC)。

2 结 果
2.1 2组平均MLDex、MLDin、MLDin-MLDex值比较 观察组COPD患者MLDex和MLDin均值明显高于对照组,二者差值MLDin-MLDex明显低于对照组,差异有统计学意义(P<0.05)。见表1。

表1 2组MLDex、MLDin、MLDin-MLDex值 比较
2.2 2组WA%及TDR比较 观察组COPD患者WA%及TDR均值明显高于对照组,差异有统计学意义(P<0.05)。见表2。
2.3 观察组各肺区MLDex、MLDin、WA%及TDR比较 上肺区、中肺区、下肺区MLDex、MLDin、WA%及TDR间比较,差异有统计学意义(P<0.05)。见表3。
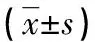
表2 2组WA%及TDR比较
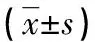
表3 观察组各肺区MLDex、MLDin、WA%及 TDR比较
2.4 Pearson相关分析 COPD患者肺气肿区占全肺百分率与FEVl/FVC、FEVl%、FEF25%~75%呈负相关(P<0.05)。COPD患者WA%与FEVl/FVC、FEVl%、FEF25%~75%、RV/TLC呈负相关(P<0.05)。TDR与FEVl/FVC、FEVl%、FEF25%~75%、RV/TLC呈负相关,差异有统计学意义(P<0.05)。见表4。

表4 Pearson相关分析(r)
3 讨 论
COPD是一个全球性的健康问题,已成为呼吸系统的常见疾病,COPD在年龄高于40岁的人群中患病率约为8.2%[6]。其特征为不完全可逆的气流受限,由阻塞性细支气管炎等小气道病变和肺气肿等肺实质损害组成,患者不同所表现出的临床症状体征也有较大的差别,本病病因尚未完全阐明,一般认为其与空气污染、吸烟、粉尘和化学物质及感染等因素有关,中心环节为气道、肺实质和肺血管的慢性炎性反应[7]。COPD患者可能会由于各种原因引起严重并发症,迁延难愈,该病有较高的发病率及病死率[8]。
目前,患者的临床症状、实验室、影像学及常规肺功能检查为临床诊断COPD的主要依据,但是上述诊断方法均缺乏明显诊断特异性,多种因素均会对诊断造成一定的干扰,导致出现较大的误差,对诊断结果造成严重影响[9]。比如依据临床症状及体征评价具有一定的误差和主观性,虽然肺功能检查一直被认为是诊断COPD的金标准,包括测量FEV1、FVC及FEV1/FVC,以及一氧化碳弥散量(DLCO),但患者的年龄及健康等因素会使检查结果受到限制,在进展期患者中尤为明显,导致肺功能结果重复性较差。随着CT技术的不断进步,尤其是近年来临床上多层螺旋CT肺功能成像技术的应用,其在COPD诊断方面优势显著,CT扫描规范,具有无创、直观、精确等优点,可使气道壁厚度及有效通气腔体积测量的更为准确,从而推断出患者气道状态[10]。此外,多层螺旋CT有较强的重复性,可定性和定量评估患者肺实质的破坏[11]。
近年来,关于应用二维图像分析法评估CT肺功能的报道较多,但该种分析方法对肺功能的评估多是通过对主动脉弓上缘、隆突下、右下肺静脉开口处等几个固定层面的相关参数进行测量完成,不能完全反映COPD患者的全肺功能[12]。笔者采用三维CT定量评估COPD患者的肺功能,三维后处理软件定量分析不仅具有后处理过程简单的优点,而且可以将气管及食管造成的影响自动去除,相关参数的测量在极短时间内即可完成。本次研究结果表明,观察组COPD患者MLDex和MLDin均值明显高于对照组,两者差值MLDin-MLDex明显低于对照组,差异有统计学意义(P<0.05)。肺密度是指研究肺野内的平均CT值,利用CT数字成像的特点进行测定,相关的软件自动对采集的图像进行评估,将肺密度值计算出来,肺组织的CT值取决于肺组织、血液及气体的含量,血液量、通气情况、肺组织综合密度及血管外液量等均可通过肺密度的变化进行了解[13]。对COPD患者肺密度各指标的测定有利于疾病的诊断,对肺组织气体潴留及呼气性通气功能障碍等的判断具有重要的意义,气体潴留的存在、范围、程度等可以通过呼气相扫描得到更明确的判断,使临床更好地了解疾病的严重程度,有助于对预后的评价[14]。本次研究结果表明,观察组COPD患者WA%及TDR均值明显高于对照组,差异具有统计学意义(P<0.05)。提示相对于健康对象,COPD患者的肺段支气管开口处壁面积与截面总截面积比及气道壁厚度与截面半径比均较高,房宾等[15]的研究中将COPD患者分为1~4级,比较各级COPD患者、健康对象组成的对照组TDR及WA%,结果表明,2级与3级COPD患者的WA%比较差异无统计学意义,此外1级、4级COPD患者、对照组的WA%比较差异均具有统计学意义(P<0.05)。各级COPD患者、对照组TDR比较差异均具有统计学意义(P<0.05),该作者认为COPD患者右肺上叶尖段支气管的管壁在患病初期开始出现增厚,病情越严重,增厚程度也越严重,管腔随着病情的进展变窄。该结果与本次研究具有一致性。研究中发现,上肺区、中肺区、下肺区MLDex、MLDin、WA%及TDR间比较,差异有统计学意义(P<0.05)。结果提示中肺区的MLDex、MLDin与上肺区、下肺区比较明显较低,中肺区则与全肺的CT值比较接近。COPD患者肺气肿区占全肺百分率与FEVl/FVC、FEVl%、FEF25%~75%呈负相关(P<0.05)。COPD患者WA%、TDR与FEVl/FVC、FEVl%、FEF25%~75%、RV/TLC呈负相关(P<0.05)。提示COPD患者气流受限程度随着支气管壁的增厚而加重,说明不仅周围小气道存在着支气管结构的改变,而且累及中央气道,FEVl/FVC、FEVl%、FEF25%~75%、RV/TLC的变化可能会影响到气道对有害颗粒或气体的异常炎性反应、纤维化及管腔的渗出。
综上所述,既往临床诊断COPD依据临床症状及肺功能检查,但均存在明显的不足。如当病变位于肺上叶时对肺功能造成的影响不大,临床症状不明显,但此时已有早期COPD形态学上的改变。多层螺旋CT测量肺功能指标准确、快捷,利用CT及CT定量测量肺密度指标、段支气管相关参数,能够在一定程度上反应肺组织形态及功能的变化,可为早期诊断提供依据,并且可指导COPD的临床诊断、分型、分级及治疗。MSCT可从影像学角度反映COPD的病理改变,与肺功能检查相结合对COPD病程的发展了解的更准确,有助于临床制订有效的治疗方案。
[1]张平.慢性阻塞性肺病诊疗新进展[J].中国卫生产业,2014,11(8):191-192.
[2]陈淮,郑劲平,周洁,等.低剂量多层螺旋CT扫描对慢性阻塞性肺疾病患者肺功能的定量分析价值[J].中华结核和呼吸杂志,2012,35(4):291-292.
[3]隋昕,宋伟,薛华丹,等.CT双相扫描三维定量分析慢性阻塞性肺疾病CT肺功能与常规肺功能的关系[J].中华放射学杂志,2013,47(5):405-409.
[4]张利华,王云华,蒋中标,等.多层螺旋CT低剂量双相扫描像素指数对慢性阻塞性肺病肺功能的评价研究[J].中华放射学杂志,2012,46(9):784-788.
[5]中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南[J].中华结核和呼吸杂志,2007,30(1):8-10.
[6]齐志民,贺松,邹殿俊.螺旋CT对慢性阻塞性肺疾病急性加重期的诊断价值[J].河北北方学院学报:自然科学版,2013,29(2):86-89.
[7]Sethi S,Murphy TF.Infection in the pathogenesis and course of chronic obstructive pulmonary disease[J].N Engl J Med,2008,359(22):2355-2365.
[8]张洁,于铁链,吴琦,等.多层螺旋CT对慢性阻塞性肺疾病气道改变的定量研究[J].放射学实践,2008,23(11):1204-1208.
[9]李杰,易星航.64层螺旋CT肺容积成像在慢性阻塞性肺疾病中的诊断价值[J].临床肺科杂志,2014,19(3):476-478.
[10]于寰,江海林,范丽,等.慢性阻塞性肺疾病与正常志愿者的小气道HRCT定量分析的对照研究[J].实用放射学杂志,2013,29(5):726-729.
[11]夏艺,管宇,范丽,等.高分辨率CT容积定量技术在慢性阻塞性肺疾病中的应用研究[J].医学影像学杂志,2013,23(8):1219-1222.
[12]隋昕,宋伟,薛华丹,等.吸气呼气双相CT扫描三维定量分析肺容积在慢性阻塞性肺疾病患者中的应用[J].中华放射学杂志,2013,47(9):796-800.
[13]周蓓.多层螺旋CT肺密度测定与阻塞性肺疾病患者肺功能的相关性分析[J].中国伤残医学,2012,20(8):33-35.
[14]张利华,王云华.64层螺旋CT低剂量双相扫描肺密度在COPD患者肺功能评价中的应用研究[J].中南大学学报:医学版,2012,37(11):1156-1162.
[15]房宾,武志峰.慢性阻塞性肺疾病患者支气管壁厚度与肺功能的相关性[J].中国医学影像技术,2011,27(4):751-755.
10.3969/j.issn.1672-9455.2015.16.066
A
1672-9455(2015)16-2456-03
2015-02-15
2015-04-20)
