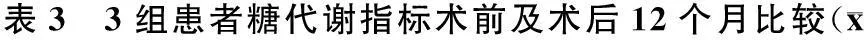不同体重指数的2型糖尿病腹腔镜胃旁路术后临床疗效对比研究
2015-03-08张玉新吴良平戴晓江张红兵康慧鑫郄文斌宋丹丹唐柚青广州军区广州总医院南方医科大学临床学院研究生队普通外科麻醉科内分泌科重症医学科营养科广东广州0000
黎 飞,张玉新,吴良平,戴晓江,张红兵,康慧鑫,郄文斌,宋丹丹,唐柚青,金 迪 (广州军区广州总医院:.南方医科大学临床学院研究生队;.普通外科;.麻醉科:.内分泌科;.重症医学科;.营养科,广东 广州 0000)
不同体重指数的2型糖尿病腹腔镜胃旁路术后临床疗效对比研究
黎飞1,张玉新2,吴良平2,戴晓江2,张红兵2,康慧鑫2,郄文斌3,宋丹丹4,唐柚青5,金迪6(广州军区广州总医院:1.南方医科大学临床学院研究生队;2.普通外科;3.麻醉科:4.内分泌科;5.重症医学科;6.营养科,广东 广州 510000)
[摘要]目的探索体重指数(BMI)对糖尿病腹腔镜胃旁路术临床疗效的影响。 方法从我院2010年至2013年实施腹腔镜胃旁路术的2型糖尿病患者中,随机从25 kg/m2 [关键词]体重指数;腹腔镜胃旁路术;2型糖尿病;腹腔镜 2型糖尿病是通过控制饮食、运动、口服降糖药或使用胰岛素等传统方法进行治疗,绝大部分的患者可取得较为满意的临床疗效,但是仍有超过半数的中重度患者,难以达到其预期的治疗目标[1]。因此,近年来外科手术治疗2型糖尿病的新理念,在寻求糖尿病新的治疗途径和方法的探索中应运而生。目前胃旁路术等外科手术治疗2型糖尿病,已在一定范围内应用于临床,取得了较为满意的临床效果,并积累了丰富的临床经验[2-4]。 虽然目前胃旁路术已广泛应用于治疗2型糖尿病,但是在治疗2型糖尿病的患者选择上,仍存在较大争议。国外多以BMI(体重指数)作为选择的标准[5-6],而中国糖尿病外科治疗专家指导意见(2010)[7]和中国2型糖尿病防治指南(2010年版)[8]则以BMI作为选择条件,推荐的标准尚不一致。基于目前这方面存在的争议,本研究在总结了我们近几年腹腔镜胃旁路术治疗2型糖尿病临床经验的基础上,对3组不同BMI患者胃旁路术后的临床疗效,进行初步的比较研究和探讨,现报告如下。 1资料与方法 1.1临床资料 在我科2010年至2013年实施了腹腔镜胃旁路术的206例2型糖尿病患者中,分层随机抽取 25 kg/m2 3组患者均采用相同的全麻下腹腔镜胃旁路术式,无中转开腹手术者。术后分别在第1、3、6、12个月随访,通过复查相关指标,进行临床疗效评价。其中,低BMI组和中BMI组各有1例缺少术后第3、6、12个月的随访资料;高BMI组有1例缺少术后第6个月的随访资料,上述3例失访的有关资料,在后续数据处理中的缺失变量均视为缺失值。 1.2临床疗效评价 根据中国2型糖尿病防治指南(2010年版)[8]的2型糖尿病治疗标准,将糖化血红蛋白小于7%定义为血糖控制;将术后12个月血糖控制率作为主要疗效评价;次要观察指标包括术后12个月的体质量、腰围、臀围、BMI、空腹血糖、餐后2 h血糖、空腹C肽、餐后2 h C肽、空腹胰岛素、餐后2 h胰岛素变化情况及术后并发症。 1.3手术方法 在常规腹腔镜手术下,用超声刀于胃左血管第二分支下切开小网膜,分离后显露胃后壁,使用切割闭合器瑞奇60蓝钉,由此向胃大弯侧切割闭合胃体,继续使用瑞奇60蓝钉向HIS角方向切割闭合胃体,建立小胃囊(约30 mL)。由屈氏韧带开始测量空肠120 cm,切开肠管,将其提至小胃囊处与小胃囊使用切割闭合器瑞奇60蓝钉,行小胃囊空肠的侧侧吻合;3-0倒刺线缝合吻合口处缺口,并缝合加固吻合口,沿吻合口使用强生ECR60(白钉)闭合离断空肠;由胃空肠吻合口测量空肠80 cm,使用强生ECR60(白钉)将其与近端空肠残端行侧侧吻合,3-0倒刺线关闭小肠系膜裂孔和peterson裂孔;3-0倒刺线关闭吻合口裂孔。仔细止血后,检查无活动性出血,肝下放置引流管1根,拔除trocar,缝合各切口。 1.4统计分析 3组间术后12个月血糖控制率,用χ2检验比较分析;组间术前指标、术后12个月指标及术前术后指标变化值,采用多样本均数的方差分析;组内术前术后指标比较采用配对t检验。P<0.05认为有统计学差异,采用双侧检验。所用数据分析用统计软件SPSS 13.0分析。 2结果 2.1一般指标变化 3组患者在腹腔镜胃旁路手术12个月后,体质量、BMI、腰围、臀围均较术前明显减少(表1),其中,高BMI组的体质量及BMI减少最为明显,中BMI组次之,而低BMI组变化最小,腰围及臀围平均变化无递减趋势(表2)。 ±s) *:与术前比较,P<0.05 *:与低BMI组比较,P<0.05;#:与中BMI组比较,P<0.05 2.2血糖控制情况及血糖指标变化 术后12个月,低、中、高BMI 3组各有15、17、18例在未服用任何降糖药的情况下,糖化血红蛋白低于7%;各组的血糖控制率分别为75%、85%、90%,3组间血糖控制率比较无统计学差异(P=0.435),3组血糖总的控制率达83.3%。术后12个月,3组间空腹血糖、餐后2 h血糖、糖化血红蛋白均较术前明显降低(表3),3组间平均减少程度无明显差异(表4)。 ±s) *:与术前比较,P<0.05 2.3胰岛功能指标变化 术后12个月,3组间空腹、餐后2 h胰岛素较术前降低,且高BMI组的空腹、餐后2 h C肽也较术前明显降低,但是低BMI和中BMI组,与术前比较变化不明显,差异无统计学意义(见表5)。 ±s) *:与术前比较,P<0.05 2.4术后并发症 3组患者均在全腹腔镜下顺利完成手术,无一例中转开腹。术后恢复基本顺利,中、高BMI组各有2例自述曾间断出现过数次低血糖症状,经自服甜食后症状即可好转;3组各有2例出现术后胃肠吻合口溃疡,经口服抑酸、胃黏膜保护剂后好转,以上术后各组所发生的并发症均较轻微,且在临床可控、患者可承受的范围内。3组患者术后均未发生吻合口瘘、吻合口及腹腔出血、腹腔感染等严重并发症。 3讨论 1995年Pories[9]首先报道了合并2型糖尿病的肥胖症患者在实施了减重的胃旁路术后,不仅获得了显著的减重效果,同时也取得了对糖尿病血糖控制的神奇疗效。自此,以胃旁路术为代表的各种减重手术逐渐推广应用到2型糖尿病的外科治疗领域。近10余年来,外科手术治疗2型糖尿病的新理念,在国内逐渐被代谢外科的医师们接受,已形成了专家共识[7],广泛开展了临床实践并积累了丰富的临床经验。 虽然目前胃旁路术已广泛应用于治疗2型糖尿病,但是在治疗2型糖尿病的患者选择上,仍存在较大争议。在国外,多以BMI(体重指数)作为选择患者的标准,推荐BMI>35 kg/m2的2型糖尿病患者,减重手术可以作为治疗糖尿病的一种选择方法。在我国,中国糖尿病外科治疗专家指导意见(2010)中指出[7]:对于BMI>27.5 kg/m2的2型糖尿病患者,在内科治疗不满意的情况下,可考虑外科治疗。中国2型糖尿病防治指南(2010年版)[8]推荐:对BMI>35 kg/m2的2型糖尿病患者可考虑手术,对BMI在28~35 kg/m2的患者,在血糖控制不满意或(和)合并代谢综合征,减重手术可作为治疗选择之一,对于BMI在25~28 kg/m2的患者,可在其知情同意下,仅作为试验研究进行。 基于目前存在的上述种种争议,对不同BMI的2型糖尿病患者,进行胃旁路术后降糖疗效的临床比较研究,对解决手术患者选择的争议,明确手术适应证的把握,切实取得患者满意的临床疗效,均具有十分重要的临床指导意义。 本研究主要通过对低、中、高BMI的3组2型糖尿病患者腹腔镜胃旁路手术前后,在减重、血糖控制、胰岛功能方面的比较研究和术后并发症的观察,对不同BMI的2型糖尿病患者腹腔镜胃旁路手术的临床疗效进行了初步评价。本研究显示:在减重方面,腹腔镜胃旁路术后3组均可获得不同程度的减重效果,低、中、高BMI 3组的减重幅度依次递增,以高BMI组最为显著,这可能因为高BMI组的患者,术前胃容量及机体的代谢率均高于低、中BMI组的患者,3组都实施相同的腹腔镜胃旁路术式后,高BMI组患者的胃容量与低、中BMI组相同,但是机体的代谢率却高于低、中BMI组,因此,高BMI组的术后减重效果明显优于低、中BMI组。在血糖控制方面,术后12个月,3组的血糖控制率分别为75%、85%、90%,均达到了满意的降糖疗效,低、中、高BMI组的血糖控制率也呈现依次递增趋势,仍以高BMI组最高。3组术后减重效果与控制血糖效果变化趋势的一致性说明:通过腹腔镜胃旁路术后的减重,患者机体胰岛素抵抗的脂肪细胞显著减少,这可能是减重的同时获得控制血糖效果的主要因素之一。虽然高、中BMI组的血糖控制率较低BMI组为高,但是3组间血糖控制率的差别无统计学意义,说明在降糖方面,低BMI组术后可获得与高、中BMI组相同的控制血糖的满意疗效。术后12个月,3组间空腹血糖、餐后2 h血糖、糖化血红蛋白平均改善程度无差异,表明超重和轻中度肥胖的2型糖尿病患者在实施腹腔镜胃旁路术后,可以取得不亚于重度肥胖患者的血糖控制效果。多位作者[10-12]的研究发现:胃旁路术对BMI>35 kg/m2与BMI<35 kg/m2的糖尿病患者降糖效果比较无统计学差异。国内陈亚峰[13]、高宏凯等[14]的研究亦显示:非肥胖患者胃旁路术后也同样有较好的降糖效果。术后12个月,3组空腹及餐后2 h胰岛素均较术前明显降低,而高BMI组的空腹和餐后2 h C肽也较术前明显降低。本研究表明:3组术后都明显改善了术前胰岛β细胞的高分泌状态,有效保护了残存的胰岛功能,而高BMI组这方面的效果是显著优于低、中BMI组。3组患者均在全腹腔镜下顺利完成手术且术后恢复基本顺利,术后均未发生吻合口瘘、吻合口及腹腔出血、腹腔感染等严重的并发症。结果表明:全腹腔镜下顺利完成3组患者的胃旁路手术,不仅充分展示了腹腔镜外科技术的微创优势,而且也证明了该手术治疗方面可靠的安全性和临床方面满意的有效性。 本研究结果表明:腹腔镜胃旁路术是一种治疗2型糖尿病微创、安全、有效的手术方法,该手术对28 kg/m2 诚然,2型糖尿病是一个可以采取多种治疗方案的良性疾病,外科手术治疗该疾病是一种具有很大潜在风险的治疗方法,因此手术的安全性尤为重要。要提高腹腔镜胃旁路术的安全性,首先就要严格把握手术的适应证,选择合适的手术患者是最关键的环节。虽然本研究初步结果提示:3组不同BMI的2型糖尿病患者腹腔镜胃旁路术后在减重、血糖控制、胰岛功能和术后并发症发生率方面,均可获得满意的临床疗效,但是本研究仅为初步的探索性分析研究,由于观察的病例数量有限,研究时间短,且仅为术后1年的随访资料,还有待今后进一步积累资料和长期随访,才能更加客观、科学地得出2型糖尿病患者的BMI是否能够作为选择手术患者和预判术后疗效临床指标的结论。 目前由于BMI是一个容易获得且简单易行的临床指标,国内、外很多学者都以BMI作为选择手术的主要基本指标。BMI可以作为临床初步筛选手术患者的指标,但是要全面准确地选择手术患者,还应该结合患者的一般状况、合并的代谢综合征、血糖治疗及控制情况、胰岛功能状况等。当然,目前尚缺少一个全面科学量化的选择手术患者的标准,若将以上各个评估指标逐一确定分值、量化打分,确定入选的分值,建立一个手术评估量化表。对今后每个预筛选的手术患者,对照手术评估量化表进行打分,根据分值确定选择的手术患者。相信这样做对我们恰当选择手术患者、准确把握手术指征、切实提高手术疗效可能具有十分重要的临床指导意义。 [参考文献] [1] Saydah SH,Fradkin J,Cowie C C.Poor control of risk factors for vascular disease among adults with previously diagnosed diabetes[J].JAMA,2004,291(3):335-342. [2] 张玉新,吴良平,戴晓江,等,腹腔镜下胃转流术治疗2型糖尿病临床疗效评价[J].局解手术学杂志,2011,20(3):296-300. [3] 杨华,王存川,杨景哥,等.精准腹腔镜Roux-en-Y胃旁路术治疗肥胖与代谢病140例疗效分析[J].中华胃肠外科杂志,2014,17(7):648-650. [4] 徐露,周晓俊,殷骏,等.腹腔镜Roux-en-Y胃旁路术治疗2型糖尿病62例分析[J].中华胃肠外科杂志,2012,15(11):1129-1131. [5] American Diabetes Assocition.Standards of medical care in diabetes--2009[J].Diabetes Care,2009,32(Suppl 1):13-61. [6] Dixon JB,Zimmet P,Alberti KG,et al.Bariatric surgery:an IDF statement for obese Type 2 diabetes[J].Arq Bras Endocrinol Metabol,2011,55(6):367-382. [7] 中华医学会糖尿病学分会,中华医学会外科学分会.手术治疗糖尿病专家共识[J].中华糖尿病杂志,2011,3(3):205-208. [8] 中华医学会糖尿病学分会.中国2型糖尿病防治指南(2010年版)[J].中国糖尿病杂志,2012, 20(1): 1-36. [9] Pories WJ,Swanson MS,MacDonald KG,et al.Who would have thought it? An operation proves to be the most effective therapy for adult-onset diabetes mellitus[J].Ann Surg,1995,222(3):339-352. [10] Lee WJ,Chong K,Ser KH,et al.Gastric bypass vs sleeve gastrectomy for type 2 diabetes mellitus:a randomized controlled trial[J].Arch Surg, 2011,146(2):143-148. [11] Huang CK,Shabbir A,Lo CH,et al.Laparoscopic Roux-en-Y gastric bypass for the treatment of type II diabetes mellitus in Chinese patients with body mass index of 25-35[J].Obes Surg,2011,21(9):1344-1349. [12] Malapan K,Goel R,Tai CM,et al.Laparoscopic Roux-en-Y gastric bypass for nonobese type II diabetes mellitus in Asian patients[J].Surg Obes Relat Dis,2014,10(5):834-840. [13] 陈亚峰,杨帆,杨雁翎,等.胃转流术治疗非肥胖T2DM术后1年血糖代谢变化的研究[J].现代生物医学进展,2012,12(7):1335-1341. [14] 高宏凯,贾元利,吴致委,等.中国超重肥胖与非肥胖2型糖尿病患者胃转流术后疗效与治疗作用的随访观察[J].中国糖尿病杂志,2012,20(4):248-253. (编辑:杨颖) Clinical effect comparison of the type 2 diabetes mellitus with different BMI after the laparoscopic gastric bypass LI Fei1,ZHANG Yu-xin2,WU Liang-ping2,DAI Xiao-jiang2,ZHANG Hong-bing2,KANG Hui-xin2,XI Wen-bing3,SONG Dan-dan4,TANG You-qing5,JIN Di6(1.Clinical College of Southern Medical University;2.Department of General Surgery;3.Department of Aesthesia;4.Department of Endocrinology;5.Department of ICU;6.Department of Clinical Nutrition,Guangzhou Military Command of PLA,Guangzhou Guangdong 51000,China) Abstract:ObjectiveTo explore impact of BMI on the clinical efficacy of treatment of type 2 diabetes mellitus after the laparoscopic gastric bypass. MethodsTwenty patients were randomly selected from type 2 diabetes mellitus patients with BMI of 25~28 kg/m2after laparoscopic gastric bypass surgery in our hospital from 2010 to 2013,20 patients from type 2 diabetes mellitus patients with BMI of 28~35 kg/m2and 20 patients from type 2 diabetes mellitus patients with BMI≥35 kg/m2.Accordingly,the total of 60 patients were divided into low BMI group,middle BMI group and high BMI group.The difference of the rate of blood glucose control and other indicators between three groups were compared and analyzed. ResultsThe rate of blood glucose control in low BMI group was 75%,middle BMI group was 85%,and high BMI group was 90%.There was no statistical difference of the rate of blood glucose control between three groups at 12 months after laparoscopic gastric bypass surgery.The blood glucose and weight obviously improved in all patients,and fasting insulin and postprandial serum insulin decreased at 12 months after laparoscopic gastric bypass surgery. ConclusionAll the patient of type 2 diabetes mellitus with different BMI in three group can acquire satisfying clinical therapeutic effect after the laparoscopic gastric bypass. Keywords:BMI;laparoscopic gastric bypass;type 2 diabetes mellitus;laparoscope [收稿日期]2015-01-05[修回日期] 2015-01-24 [通讯作者]张玉新,zhangyuxin-53825@163.com [基金项目]863计划子课题(2008AA022503),广东省自然科学基金(S2011010000472),广东省科技计划项目 (2011B050400041) doi:10.11659/jjssx.12E014046 [中图分类号]R587.1 [文献标识码]A [文章编号]1672-5042(2015)02-0150-04