胰岛素泵对老年危重患者应激性高血糖的影响
2014-12-06广西玉林市第二人民医院重症医学科537000凌海华黎贵才
广西玉林市第二人民医院重症医学科(537000)王 冰 任 乾 凌海华 谢 恳 黎贵才
机体在创伤、感染等应激状态下,常出现糖代谢异常,糖的生成超过糖的清除,进而出现应激性高血糖。高血糖通过影响机体代谢状态、免疫功能,增加感染等并发症,并成为独立因素影响危重症患者预后。如何尽快控制应激性高血糖至关重要。笔者在临床中观察到对老年危重病应激性高血糖早期用胰岛素泵强化治疗,能更快、更好地控制血糖,安全有效,现报告如下。
1 资料与方法
1.1 临床资料 选择我院重症医学科2010年9月~2012年9月收治的86例老年危重病应激性高血糖患者,其中心肺脑复苏后19例,急性左心衰17例,重症肺炎15例,急性呼吸窘迫综合征15例,严重多发伤(包括颅脑外伤、多发骨折)14例,化脓性胆管炎6例。按简单数字法随机分为治疗组43例(胰岛素泵治疗)和对照组43例(静滴胰岛素)。治疗组中,男25例,女18例,平均年龄(70.4±7.7)岁,入住时平均血糖(19.2±4.9)mmol/L,APACHEⅡ评分平均(19.4±1.8)分。对照组中男24例,女19例,平均年龄(71.6±7.4)岁,入住时平均血糖(19.5±6.7)mmol/L,APACHEⅡ评分平均(19.7±1.9)分。两组患者性别、年龄、病种、病情等方面比较差异无显著性(P>0.05)。86例患者既往无糖尿病史,无长期服糖皮质激素、甲状腺激素史。
1.2 方法 用华广生技公司生产的瑞特血糖仪监测血糖,开始1小时测1次血糖,血糖下降至目标值后,4小时测1次血糖。两组血糖控制目标设定为4.9~6.1mmol/L。治疗组用胰岛素泵控制血糖,治疗方案:起始胰岛素剂量为0.5U/(kg·d),总剂量分为基础量和餐前量(各50%),餐前量按早中晚各1/3在餐前以追加,肠外营养期间胰岛素的总用量全部作为基础量给予。对照组用静滴胰岛素控制血糖,治疗方案:生理盐水100mL+普通胰岛素6U,静滴,滴速为0.1U/(h·kg)。并根据血糖水平调整胰岛素用量。两组患者病情好转进食或者鼻饲后,予餐时剂量,两组其余治疗,如抗感染、维持内环境稳定、营养支持、吸氧等均相同。
1.3 观察项目 血糖达标时间、平均日胰岛素用量、入住重症医学科时间、低血糖(血糖≤2.8mmol/L,同一患者发生1次或以上记1次)发生率、多器官功能障碍综合证(MODS)发生率及病死率。
1.4 统计学方法 用PEMS3.1统计软件,计量资料以表示,两均数比较采用t检验,计数资料用Χ2检验,P<0.05为差异有显著性。
2 结果
2.1 两组血糖达标时间、胰岛素用量比较 治疗后治疗组血糖达标时间、入住重症医学科时间缩短,平均日胰岛素用量减少,与对照组比较差异有显著性(P<0.01)。见表1。
表1 两组血糖达标时间、胰岛素用量等比较()

表1 两组血糖达标时间、胰岛素用量等比较()
2.2 治疗后两组低血糖发生率、MODS发生率、病死率比较 治疗后治疗组低血糖发生率、MODS发生率、病死率降低,与对照组比较差异有显著性(P<0.05)。见表2。
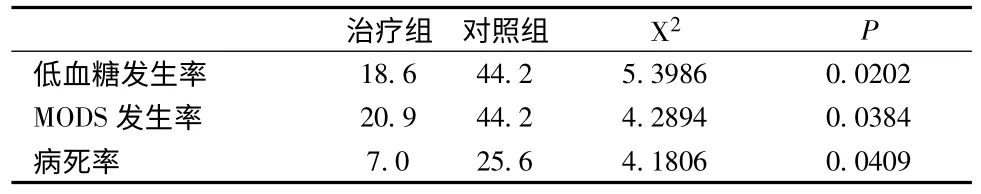
表2 治疗后两组低血糖发生率、MODS发生率、病死率比较(%)
3 讨论
危重症患者普遍存在应激性高血糖。其最常见的病理生理机制是胰岛素抵抗增加。应激状态下,胰高血糖素、皮质醇、生长激素等抗调节激素分泌增多,打破了生理状态下的内稳态平衡,分解代谢高于合成代谢,促进糖异生和糖原分解,诱发组织胰岛素抵抗,糖的利用减少,进而出现高血糖[1-4]。应激性高血糖如未予及时控制,易导致内环境紊乱等并发症的发生,影响患者的预后。赵纪平[5]观察显示,术后应激性血糖越高,并发症发生率越高,预后越差。如何快速平稳控制高血糖至关重要。临床研究显示,将血糖控制在4.9~6.1mmol/L范围,能有效地减少高血糖所致的并发症,促进疾病的恢复,改善疾病的预后[6-7]。贾志等[8]观察显示,严格控制血糖能降低急性心肌梗死合并应激性高血糖患者住院期间心绞痛及严重心律失常的发生。强化胰岛素治疗可将血糖尽快控制在4.9~6.1mmol/L范围。
在强化胰岛素治疗应激性高血糖的过程中,由于多因素影响,患者血糖波动较大。血糖波动可使细胞氧化应激增加,加重内皮细胞损伤,影响患者预后[9-10]。詹俊鲲等[11]研究显示,血糖波动越大,控制越迟,危重患者的短期死亡风险就越大,早期尽快控制血糖可减少危重患者短期死亡风险。减少强化胰岛素治疗中血糖的波动,可改善患者预后。
笔者分别用胰岛素泵强化治疗与静滴胰岛素强化治疗老年危重病应激性高血糖,结果显示,两种方法均可以将血糖控制在正常范围,但胰岛素泵治疗组血糖水平控制得更好、更平稳,血糖波动小,患者血糖达标时间缩短,入住重症医学科时间缩短,胰岛素用量减少,低血糖发生率降低,MODS发生率降低,病死率降低,与静滴胰岛素治疗组比较,差异有显著性(P<0.01或P<0.05)。说明胰岛素泵强化治疗能更快、更平稳地控制血糖,并能减少并发症,改善预后,其机制可能是胰岛素泵的基础率设定更符合人体生理基础胰岛素分泌模式,能保证基础胰岛素的持续分泌,减少血液中胰岛素量的波动,从而减少血糖的波动及血糖波动对患者的影响,进而改善患者的预后。
综上所述,早期即给予胰岛素泵强化治疗老年危重病应激性高血糖,能更快、更平稳地控制血糖,且血糖波动减少,并发症发生率降低,病死率降低,是一种安全、有效的治疗措施。
[1]刘大为,邱海波.重症医学[M].北京:人民卫生出版社,2011:239
[2]高友山.实用重症医学[M].北京:人民军医出版社,2010:1993
[3]邱海波.现代重症监护诊断与治疗[M].北京:人民卫生出版社,2011:613
[4]王大明,朱滨,丁良才,等.严重脓毒症和脓毒性休克患者复苏治疗与血糖控制的非线性相关分析研究[J].中国危重病急救医学,2012,22(6):358
[5]赵纪平.手术应激与血糖升高关系的临床观察[M].中华全科医学,2010,8(05):610
[6]章昕,王秋雁,张勇.ICU危重症患者血糖浓度与血清炎性因子CRP、TNF-α、IL-6相关性分析[J].河北医科大学学报,2011,32(10):1173
[7]李静思,吕肖锋,李广罡,等.血糖波动与危重患者CRP、TNFα、IL-6水平关系及预后的相关性研究[J].中国急救医学,2011,31(3):207
[8]于萍,来晏,张旭敏,等.胰岛素强化治疗对急性心肌梗死并应激性血糖临床结局影响[J].同济大学学报(医学版),2008,29(5):108
[9]贾志,郭牧,宋昱,等.强化血糖控制对急性心肌梗死合并应激性高血糖患者的预后影响[J].重庆医学,2012,41(10):954
[10]唐健,顾勤.危重患者早期血糖波动与预后的相关性研究[J].中国危重病急救医学,2012,24(1):50
[11]詹俊鲲,李文俊,张平,等.血糖波动及其控制与老年内科危重症短期病死率的关系[J].中国现代医学杂志,2011,21(4):503
