急性肾功能衰竭患者外周血白细胞计数和血小板参数值的变化及临床意义
2014-10-17刘喜龙谢琳瑛何志红
刘喜龙+谢琳瑛+何志红


摘 要 目的:探讨急性肾功能衰竭(acute renal failure, ARF)患者外周血白细胞(white blood cell, WBC)计数和血小板(platelet, PLT)参数值的变化及临床意义。方法:选取67例ARF患者(观察组)和65例慢性肾炎患者(对照组)作为研究对象,采用全自动血细胞分析方法检测患者的外周血WBC计数和PLT参数值,包括PLT计数、平均PLT体积(mean platelet volume, MPV)、PLT体积宽度分布(platelet volume distribution width, PDW)、PLT压积(thrombocytocrit, PCT)和红细胞分布宽度(red cell distribution width, RDW),同时按照《有关急性肾损伤的肾病改善综合结果》(Kidney Disease Improvement Global Outcomes for Acute Kidney Injury)中的疾病分期标准评估患者的病情严重程度。结果:观察组患者的外周血WBC计数显著高于对照组患者(P<0.05),PLT计数、MPV、PDW和PCT均显著低于对照组患者(P均<0.05),但两组患者RDW的差异无统计学意义;ARFⅠ期患者的外周血WBC计数、PLT计数、MPV、PDW、PCT均显著好于Ⅱ、Ⅲ期患者(P均<0.05),Ⅱ期患者的外周血WBC计数、PLT计数、MPV、PDW、PCT均显著好于Ⅲ期患者(P均<0.05);ARF患者的死亡率为14.93%、感染率为77.61%、出血率为26.87%,其中无并发症患者的外周血WBC计数、PLT计数、MPV、PDW和PCT均显著好于有并发症的患者(P均<0.05)。结论:检测外周血WBC计数和PLT参数值的变化对ARF患者的病情严重程度和预后评估具有重要的临床意义。
关键词 急性肾功能衰竭 白细胞计数 血小板参数
中图分类号:R692.5; R446.11 文献标识码:B 文章编号:1006-1533(2014)19-0046-04
Changes of peripheral white blood cell count and platelet parameters in patients
with acute renal failure and their clinical significance*
Liu Xilong**, Xie Linying, He Zhihong
(Department of Laboratory, Peoples Hospital of Yichun City, Jiangxi 336000, China)
Abstract Objective: To study the changes of peripheral white blood cell (WBC) count and platelet (PLT) parameters in patients with acute renal failure (ARF) and their clinical significance. Methods: Sixty-seven patients with ARF were selected as an observation group and 65 cases of normal subjects as a control group, and peripheral WBC count and PLT parameters such as mean PLT volume (MPV), PLT volume distribution width (PDW), thrombocytocrit (PCT), and red cell distribution width (RDW) were detected by an automatic blood cell analysis method and ARF severity of patients were assessed by disease staging criteria in Kidney Disease Improvement Global Outcomes for Acute Kidney Injury. Results: Peripheral WBC count was significantly higher while PLT, MPV, PDW and PCT were significantly lower in the observation group than in the control group (P<0.05), however, the difference of RDW between two groups was not significant. Peripheral WBC count, PLT, MPV, PDW, and PCT were obviously better in patients with stage I than with stage II, III and all the indexes were better in patients with stage II than with the stage III (P<0.05). Mortality accounted for 14.93%, infection rate 77.61% and bleeding rate 26.87% in the patients with ARF. Peripheral WBC count, PLT, MPV, PDW, and PCT were better in patients without complications than with complications (P<0.05). Conclusion: Detection of peripheral WBC count and PLT parameters play an important role in evaluation of the severity and prognosis of ARF.
Key words acute renal failure; white blood cell count; platelet parameters
急性肾功能衰竭(acute renal failure, ARF)是指由于多种临床因素导致的急性肾实质性严重损伤,引起肾功能异常后可出现尿毒症表现,常合并严重感染,易形成终末期肾功能衰竭并进入尿毒症期。外周血白细胞(white blood cell, WBC)计数是反映感染严重程度的重要指标,在ARF患者病情和预后评估中具有一定的指导意义。此外,ARF患者存在明显的纤溶系统障碍,临床上常伴有明显的出血,而血小板(platelet, PLT)具有止血和调节凝血酶的功能,故PLT参数[PLT计数、平均PLT体积(mean platelet volume, MPV)、PLT体积分布宽度(platelet volume distribution width, PDW)和PLT压积(thrombocytocrit, PCT)]值的变化在评估ARF患者PLT合成功能中具有重要的意义。本文报告一项同时应用外周血WBC计数和PLT参数值变化评估ARF患者病情和预后的试验结果。
资料与方法
一般资料
选取67例ARF患者(观察组)和65例慢性肾炎患者(对照组)作为研究对象,其中观察组患者符合ARF的诊断标准,对照组患者经常规体检显示肾功能正常。观察组中有男41例、女26例,年龄38 ~ 74岁、平均年龄(56.24±12.41)岁,依病因分包括重度脓毒症继发肾功能衰竭33例、药物性肾功能衰竭14例、胰腺炎继发肾功能衰竭10例、急性肝功能衰竭继发肾功能衰竭6例和紫癜性肾炎继发肾功能衰竭4例;对照组中有男38例、女27例,年龄36 ~ 73岁、平均年龄(54.99±11.84)岁。比较两组患者的性别和年龄,差异无统计学意义,具有可比性。
ARF诊断和分期标准
按照《有关急性肾损伤的肾病改善综合结果》(Kidney Disease Improvement Global Outcomes for Acute Kidney Injury)[1],ARF的诊断标准为:48 h内血肌酐(serum creatinine, Scr)水平≥0.3 mg/dl(26.5 μmol/L),7 d内Scr水平≥基础值的1.5倍,6 h内尿量<0.5 ml/(kg·h)。
ARF的分期标准为:
Ⅰ期:Scr水平≥0.3 mg/dl(26.5 μmol/L)或较基础值提高1.5 ~ 1.9倍,6 ~ 12 h内尿量<0.5 ml/(kg·h);
Ⅱ期:Scr水平提高2.0 ~ 2.9倍,>12 h尿量<0.5 ml/(kg·h);
Ⅲ期:Scr水平提高≥3.0倍,>12 h无尿。
检测方法
对全部患者均于清晨空腹采集静脉血1 ml,血样标本经抗凝剂乙二胺四乙酸二钠处理,在12 h内使用全自动血细胞检测仪(厂商:Sysmex公司;型号:XT-2000i)检测WBC计数、PLT参数(PLT计数、MPV、PDW和PCT)值和红细胞分布宽度(red cell distribution width, RDW)。
观察指标
1)比较两组患者的WBC计数、PLT计数、MPV、PDW、PCT和RDW间的差异,探讨外周血WBC计数和PLT参数值在ARF患者中的变化情况。
2)比较不同ARF分期患者的WBC计数、PLT计数、MPV、PDW、PCT和RDW间的差异,探讨外周血WBC计数和PLT参数值与ARF严重程度的关系。
3)比较有和无并发症的ARF患者的WBC计数、PLT计数、MPV、PDW、PCT和RDW间的差异,探讨外周血WBC计数和PLT参数值与ARF预后的关系。
统计学处理
研究数据采用SPSS(18.0版)统计学软件进行统计学处理。两组的计量资料以(±s)表示,组间比较采用t检验;多组间的计量资料采用单因素方差分析,进一步的组间比较采用q检验。P<0.05为差异有统计学意义。
结果
两组患者外周血相关指标值比较
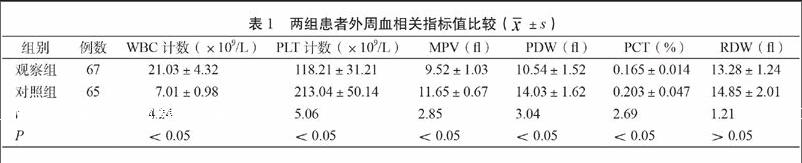
观察组患者的外周血WBC计数显著高于对照组患者(P<0.05),PLT计数、MPV、PDW和PCT均显著低于对照组患者(P均<0.05),但两组患者RDW间的差异无统计学意义(表1)。
外周血WBC计数和PLT参数值与ARF病情严重程度的关系
ARFⅠ期患者的外周血WBC计数显著低于Ⅱ、Ⅲ期患者,Ⅱ期患者的外周血WBC计数显著低于Ⅲ期患者(P均<0.05);Ⅰ期患者的PLT计数、MPV、PDW和PCT均显著高于Ⅱ、Ⅲ期患者,Ⅱ期患者的PLT计数、MPV、PDW和PCT均显著高于Ⅲ期患者(P均<0.05)(表2)。
外周血WBC计数和PLT参数值与ARF患者预后的关系
ARF患者的常见并发症包括感染、出血和死亡。在本研究中,观察组患者中合并感染的有36例,合并出血的有4例,同时合并感染和出血的有6例,同时合并感染、出血和死亡的有4例,同时合并感染和死亡的有2例,同时合并出血和死亡的有4例,死亡率为14.93%(10/67),感染率为77.61%(52/67),出血率为26.87%(18/67)。观察组中共有并发症56例、无并发症11例,有并发症组患者的外周血WBC计数显著高于无并发症组患者,PLT计数、MPV、PDW和PCT均显著低于无并发症组患者(P均<0.05,表3)。
讨论
受多种病理生理因素的影响,ARF患者常存在肾脏血液循环异常、血管内皮受损、血细胞计数改变、肾脏组织缺血和缺氧以及纤溶系统异常等现象,从而导致凝血功能异常和出血倾向[2]。此外,作为终末期肾病(尿毒症期)的主要临床综合征表现,ARF以少尿甚至无尿、肌酐清除功能障碍以及水、电解质和酸碱失调为主要临床表现,伴有炎症应激性改变,会引起炎症因子和反映炎症应激状态的血细胞因子水平的改变[3]。外周血WBC计数可采用全自动化血细胞检测仪简便、快捷地予于检测,是目前评价患者炎症水平的重要检查项目之一,广泛用于原发性和继发性细菌感染性疾病的诊断,具有较高的临床可靠性[4]。ARF患者伴有的严重代谢功能障碍会引起机体代谢产物蓄积,导致细菌感染。外周血WBC计数可在一定程度上反应感染的严重程度[5]。但潘金林等[6]研究发现,外周血WBC计数尚不能作为全身性感染的独立预测指标,其在全身性感染的诊断或鉴别诊断中的准确性较差,但在反映感染严重程度上具有一定的可信度。终末期肾病患者存在全身多器官功能异常或改变,故机体的自身骨髓造血功能、血细胞合成功能和PLT功能均严重降低[7]。出血倾向和出血并发症的出现是PLT功能受损的主要表现,检测PLT参数值的变化在ARF继发血液系统损害的诊断中具有重要的意义[8]。不过,迄今同时应用外周血WBC计数和PLT参数值变化评估ARF患者病情和预后的研究较少。
本研究结果显示,ARF患者的外周血WBC计数显著高于肾功能正常患者,而PLT计数、MPV、PDW和PCT均显著低于肾功能正常患者。MPV是一种反映骨髓造血功能状况的指标,其值低下会引起PLT计数降低;PDW与PLT的离散程度有关,且与PLT计数呈正相关关系[9]。本研究结果还显示,ARFⅠ期患者的外周血WBC计数、PLT计数、MPV、PDW和PCT均明显好于Ⅱ、Ⅲ期患者,Ⅱ期患者的上述指标值均显著好于Ⅲ期患者,不同病情严重程度的ARF患者的外周血WBC计数和PLT参数值间的差异显著,与相关文献报告的结果一致[10]。此外,在ARF患者中,与无并发症组患者相比,有并发症组患者的外周血WBC计数显著升高,而PLT计数、MPV、PDW和PCT显著降低,即有并发症组患者的上述指标值均出现明显异常,提示ARF患者的外周血WBC计数和PLT参数值的异常率越高、并发症发生风险也越高,这与相关文献报告结果亦一致[11]。因此,检测外周血WBC计数和PLT参数值的变化在预测ARF病情发展和疾病转归中具有重要的临床意义。
参考文献
Port FK, Eknoyan G. The Dialysis Outcomes and Practice Patterns Study (DOPPS) and the Kidney Disease Outcomes Quality Initiative (K/DOQI): a cooperative initiative to improve outcomes for hemodialysis patients worldwide [J]. Am J Kidney Dis, 2004, 44(5 Suppl 2): 1-6.
范立明, 钟先阳, 童俊容, 等. 肾梗死导致急性肾功能衰竭1例[J]. 广东医学, 2014, 35(2): 332.
Zhang G, Han J, Welch EJ, et al. LPS stimulates platelet secretion and potentiates platelet aggregation via TLR4/MyD88 and the cGMP-dependent protein kinase pathway [J]. J Immunol, 2009, 182(12): 7997-8004.
Koplik EV, Pertsov SS, Kalinichenko LS. Effect of interleukin-1β on peripheral blood leukocytes in rats with various behavioral characteristics during acute stress [J]. Bull Exp Biol Med, 2014, 156(4): 435-440.
MacFarlane AW 4th, Jillab M, Plimack ER, et al. PD-1 expression on peripheral blood cells increases with stage in renal cell carcinoma patients and is rapidly reduced after surgical tumor resection [J]. Cancer Immunol Res, 2014, 2(4): 320-331.
潘金林, 岳菊三, 吴耀俊, 等. 维持性血液透析患者外周血白细胞计数与颈动脉粥样硬化关系[J]. 中国全科医学, 2013, 16(33): 3970-3972.
甘林望, 欧三桃, 李乾程, 等. 阿昔洛韦致急性肾功能衰竭2例分析及文献复习[J]. 四川医学, 2013, 34(9): 1310-1312.
Celep RB, Unlu BS. Retrospective platelet values measurement. Is it acceptable to discuss? [J]. Eur Rev Med Pharmacol Sci, 2014, 18(7): 1108.
Artunc Ulkumen B, Pala HG, Calik E, et al. Can mean platelet volume and platelet distrubition width be possible markers for ectopic pregnancy and tubal rupture? (MPV and PDW in ectopic pregnancy) [J]. Pak J Med Sci, 2014, 30(2): 352-355.
吴起武, 赵萍. 窒息新生儿肾功能损害白细胞计数和血小板参数动态观察[J]. 中国全科医学, 2012, 15(6): 670-671, 681.
Beyan C, Kaptan K. Deviation from normal values of leukocyte and erythroblast parameters in complete blood count is a messenger for platelet abnormalities [J]. Turk J Haematol, 2014, 31(1): 107-108.
(收稿日期:2014-08-14)
