反复误诊的麻痹性痴呆1例
2014-04-27刘淑红王文娟王会青张谨超王金荣宋雅妹崔朝勃亢宏山
刘淑红 王文娟 王会青 张谨超 王金荣 宋雅妹 崔朝勃 亢宏山
·病例报告·
反复误诊的麻痹性痴呆1例
刘淑红*王文娟*王会青*张谨超*王金荣*宋雅妹*崔朝勃*亢宏山*
神经梅毒麻痹性痴呆
麻痹性痴呆(genermal paresis of the insan,GPI)为神经梅毒最严重的一种类型,具有潜伏期长、临床表现不典型及误诊率高的特点,应引起足够重视。现将我科收治的1例多次误诊的GPI病例报告如下。
1 资料
患者男,46岁,个体,主因右侧肢体抖动,反应迟钝1年,右侧肢体无力2.5 h于2013年11月16日入住神经内科。于1年前无诱因患者出现右侧肢体抖动,反应迟钝,曾就诊于多家三级甲等医院,诊断为“抑郁症”、“精神分裂症”。1个月前患者车祸(家属诉未伤及头部)后出现精神异常,行走易摔倒,头颅MRI(图1-①)示“两侧额顶叶多发斑点状长T1长T1信号影”。入院前2.5 h,患者无诱因出现右侧肢体无力,不能行走及持物。冶游史不详。入院时查体:嗜睡,失语,计算力、记忆力查不合作。双眼球略向左侧凝视,双侧瞳孔直径3mm,对光反射灵敏。右侧鼻唇沟稍变浅,右侧肢体肌力0级,肌张力稍低,左侧肢体肌力、肌张力正常。右Babinski's征阳性,左Babinski's征阴性。头颅CT无明显异常,初步诊断:“脑梗死”,给予改善脑细胞代谢,营养神经等治疗。入院后1.5 h患者出现呼吸不规则,有时呼吸暂停,查体:体温39.1℃,浅昏迷,双眼球向左侧凝视,左侧瞳孔直径1.0mm,右侧瞳孔直径3.0mm,对光反射消失。考虑“脑干病变、脑疝前期”不能除外,转入ICU。转科后根据患者入院前曾有“打喷嚏、流涕”症状(追问病史),入院后高热,考虑“重症脑炎”不能除外,给于阿昔洛韦抗病毒、头孢曲松抗炎、改善脑细胞代谢、营养神经等治疗,患者呼吸渐平稳,不到6 h可间断发声,双眼球活动恢复自如。脑电图提示3~4 Hz慢波间断续出现。MRI(图1-②)示“两侧额顶叶多发斑点状长T1长T2信号影,两侧额颞顶枕部硬膜下血肿”。血梅毒密螺旋体特异抗体及血梅毒TP-CG、TRUST均阳性,脑脊液TRUST阳性。临床诊断神经梅毒麻痹性痴呆。停抗病毒治疗,患者青霉素过敏,继续应用头孢曲松,加用哌拉西林他唑巴坦抗梅毒密螺旋体感染,头孢曲松共应用2周,哌拉西林他唑巴坦应用1周,改多西环素200mg2/d口服出院,共住院18 d。出院时患者行走自如。查体:神志清,构音障碍,认知能力差,左侧瞳孔2.5mm,对光反射灵敏,右侧瞳孔3.5mm,对光反射迟钝。四肢肌力、肌张力正常,双侧巴氏征阴性。2014年02月25日患者复诊时神志清,行走自如,仍构音障碍,认知差,MRI(图1-③)示“两侧额顶叶多发斑点状长T1长T2信号影,两侧额颞顶枕部硬膜下血肿”。
2 讨论
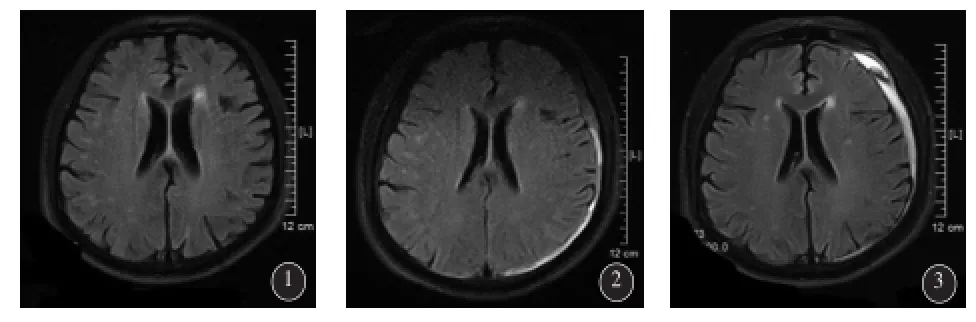
图1 ①头颅MRI(2013年10月26日)两侧额顶叶多发斑点状长T1长T2信号影;②头颅MRI(2013年11月20日)两侧额顶叶多发斑点状长T1长T2信号影,两侧额颞顶枕部硬膜下血肿;③头颅MRI(2014年2月25日)两侧额顶叶、基底节区多发斑点状状长T1长T2信号影,左侧额颞顶枕部硬膜下血肿
神经梅毒是梅毒苍白螺旋体侵犯脑膜和(或)脑实质引起的一种中枢神经系统感染性疾病[1]。一般分为无症状型、间质型(脑膜和血管型)、脑实质型(麻痹性痴呆和脊髓痨)及树胶样肿型[2]。国外学者多按其累及的组织分为早期和晚期神经梅毒[3]。早期神经梅毒指梅毒螺旋体仅累及脑脊膜及其血管,晚期神经梅毒则累及脑和脊髓实质。麻痹性痴呆则是神经梅毒最严重的一种类型,病理改变以中枢神经系统实质损害为主,最常见的是额叶、颞叶、顶叶的受损。早期以抑郁、失眠为主,继而出现记忆力和智力障碍,额叶损害可表现为人格改变,临床体征包括舌、面部或手抖动致书写困难、口齿不清、特征性瞳孔改变及腱反射降低,晚期可出现癫痫发作、双侧下肢痉挛性瘫痪。该患者有近一年的行为异常,按上面的分析,症征已经很典型,但因对本病警惕性不高,对冶游史采集不够重视,导致曾误诊为“抑郁症、精神分裂症”;患者入院时有神经系统定位体征,CT未见出血灶,误诊为“脑梗塞”;病情进一步加重,出现呼吸不规则、两侧瞳孔不等大,又误诊为“脑干病变、脑疝前期”;入院前有“感冒”史,入院后出现发热,又误诊为“重症脑炎”。入院前1个月有外伤史,MRI提示硬膜下血肿,还曾试图用“颅脑损伤”来解释患者的症征,但患者外伤已1个月余,转ICU后抗炎、抗病毒、改善脑细胞代谢、营养神经等治疗患者病情明显好转,不到6 h可间断发声,双眼球活动恢复,这些都不能用“硬膜下血肿”来解释,患者出院后3个月复查MRI,硬膜下血肿仍然存在,但患者病情相对平稳,这也证实患者当初入院时的症征并非硬膜下血肿所致。
尚无诊断神经梅毒的“金标准”[4]。目前GPI的诊断主要靠病史、血清学、脑脊液检查及流行病学资料综合考虑。该患者当化验血梅毒密螺旋体特异抗体及血梅毒TP-CG、TRUST均阳性,进一步查脑脊液梅毒TRUST阳性后,才明确诊断神经梅毒,麻痹性痴呆,才得于正规驱梅治疗。
罗小春等[5]报告误诊率高达73.3%,朱海兵等[6]报告神经梅毒所致的精神障碍误诊率达100%,本例患者反复被误诊为多种疾病。因此当我们遇到神经系统临床表现难以用常见疾病解释时,要考虑到神经梅毒的可能。
[1] Conde-Sendín MA,Amela-Peris R,Aladro-Benito Y, et al. Cur rent clinical spectrum of neurosyphilis in immunocompetent patients[J].European neurology,2004,52(1):29-35.
[2] 欧强,卢峪霞.神经梅毒研究进展[J].临床神经病学杂志, 2013(1):78-79.
[3] Poliseli R,Vidal JE,De Oliveira ACP, et al. Neurosyphilis in HIV-infected patients:clinical manifestations,serum venereal disease research laboratory titers,and associated factors to symptomatic neurosyphilis[J].Sexually transmitted diseases,2008,35 (5):425-429.
[4] Ozben S,Erol C,Ozer F, et al. Chorea as the presentating feature of neurosyphilis[J].Neurology India,2009,57(3):347-349.
[5] 罗小春,韦国强,龚文健,等.神经梅毒患者临床表现与诊治分析[J].浙江临床医学,2013,15(11):1723-1724.
[6] 朱海兵,冯容妹,朱英娥.神经梅毒所致精神障碍31例临床分析[J].中华医院感染学杂志,2008,18(3):396-396.
R759.1
A
2013-12-29)
(责任编辑:李立)
10.3936/j.issn.1002-0152.2014.05.014
*河北省衡水市哈励逊国际和平医院重症医学科(衡水053000)
