硒对甲状腺功能正常的桥本甲状腺炎的影响研究
2013-04-20邓顺有陈小燕吴琳英谭昱愈陈燕珊
邓顺有,陈小燕,吴琳英,谭昱愈,陈燕珊
桥本甲状腺炎(HT)又称为慢性淋巴细胞性甲状腺炎,是一种常见的自身免疫性甲状腺疾病(AITD),也是临床上常见的器官特异性自身免疫性疾病。目前HT的治疗方法主要是根据甲状腺功能状况,如对甲状腺功能亢进期或甲状腺功能减退期进行相应治疗,以左甲状腺素对甲状腺结节进行治疗,但抑制自身免疫反应仍无理想的方法。糖皮质激素和免疫抑制剂可以减弱自身免疫反应,然而因严重的不良反应又限制了其广泛使用。本研究是一设有空白对照的前瞻性临床研究,旨在探讨微量元素硒对伴有甲状腺肿大的甲状腺功能正常的HT患者的甲状腺大小、甲状腺结节大小、甲状腺功能及甲状腺过氧化物酶抗体(TPO-Ab)、抗甲状腺球蛋白抗体(TGAb)、糖化血红蛋白(HbA1c)水平的影响。
1 资料与方法
1.1入选及排除标准入选标准:(1)血清TPO-Ab水平升高;(2)甲状腺B超显示低回声灶;(3)甲状腺穿刺符合HT细胞学诊断;(4)血清促甲状腺激素(TSH)在参考范围(0.35~4.94 mU/L)。排除标准:(1)甲状腺功能亢进症(Graves病);(2)Graves病经131I治疗后;(3)甲状腺肿瘤或术后;(4)伴有其他自身免疫性疾病:系统性红斑狼疮、自身免疫性肾上腺皮质功能减退症等;(5)肠道吸收障碍;(6)肾功能不全;(7)肿瘤;(8)服用雷公藤等免疫调节药物、硒剂及其他抗氧化剂。
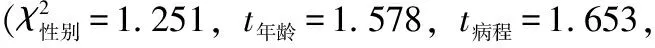
1.3方法硒治疗组每天口服硒酵母片(西维尔,由牡丹江灵泰药业股份有限公司提供),每粒内含硒50 μg,2次/d,2粒/次,时间6个月;对照组予以安慰剂(内含无药效的淀粉)2次/d,2粒/次,口服,时间6个月。两组患者在服药期间禁止服用泼尼松等对治疗有影响的药物,同时询问病情变化及有无不良反应。两组患者在基线时及治疗6个月后测定TPO-Ab、TGAb、HbA1c、TSH、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)水平,并行甲状腺彩超检查。TPO-Ab、TGAb检测采用电化学发光法Roche-E170全自动免疫测定分析仪检测,购买质量稳定可靠的配套试剂盒(Roche公司),参考范围:TPO-Ab为0~34 000 U/L、TGAb为0~115 000 U/L。甲状腺功能(FT3、FT4、TSH)检测采用化学发光法自动流水线进行检测,采用美国贝克曼原装机器及配套试剂盒,参考范围:FT3为3.60~6.00 pmol/L、FT4为7.50~21.10 pmol/L、TSH为0.34~5.60 mU/L。HbA1c检测采用高效液相离子交换层析分离法,Bad-Ran D-10 HbA1c分析仪及其配套试剂测定,参考范围:4.0%~6.1%。甲状腺彩超检测仪为东芝彩超nemio10-4。
2 结果
2.1两组治疗前后各项生化指标的比较两组治疗前各项生化指标比较,差异均无统计学意义(P>0.05)。治疗后硒治疗组TGAb、TPO-Ab水平均较对照组降低,差异有统计学意义(均P<0.05,见表1)。
2.2两组治疗前后甲状腺各径线及结节大小的比较两组治疗前甲状腺各径线及结节大小比较,差异均无统计学意义(P>0.05),而治疗后硒治疗组的甲状腺各径线及结节大小较对照组均缩小,差异有统计学意义(均P<0.05,见表2)。

表1 两组治疗前后各项生化指标的比较
注:FT3=游离三碘甲状腺原氨酸,FT4=游离甲状腺素,TSH=促甲状腺激素,HbA1c=糖化血红蛋白,TGAb=抗甲状腺球蛋白抗体,TPO-Ab=抗甲状腺过氧化物酶抗体

表2 两组治疗前后甲状腺各径线及结节大小的比较
注:与对照组治疗前比较,*P>0.05;与对照组治疗后比较,△P<0.05
3 讨论
AITD是临床上一种典型的器官特异性自身免疫性疾病,包括Graves病、HT、Graves眼病、产后甲状腺炎等。目前认为其发病机制是由遗传因素、环境因素等相互作用诱发甲状腺自身免疫应答,产生各种针对甲状腺自身抗原的抗体,进而引起甲状腺激素代谢异常和甲状腺组织损伤。HT是常见的AITD,其特征性改变是甲状腺内大量淋巴细胞浸润,并有血清甲状腺自身抗体:TGAb、TPO-Ab水平升高,同时可伴随甲状腺功能及甲状腺形态学的改变。自身免疫反应的异常将可能导致90%的HT患者最终进展为终身甲状腺功能减退。目前AITD引起机体免疫功能紊乱,产生致病性自身抗体的病因尚未完全明确,故无特异治疗方法。多数研究表明,硒缺乏可能与AITD的发病存在相关性,适量补硒治疗有助于改善病情[1-2]。故本研究设想可通过补硒来降低甲状腺抗体的生成,治疗HT。
硒是生物体必需的一种微量元素,硒在体内以硒蛋白的形式参与多种生理过程,发挥抗炎、抗氧化、免疫调节等功能。硒对于甲状腺激素代谢稳态的维持有重要作用[3],3种甲状腺激素脱碘酶均为含硒酶。甲状腺正常分泌功能依赖于适量的硒,缺硒时一方面肝肾脱碘酶活性下降,甲状腺素(T4)在外周脱碘变成三碘甲腺原氨酸(T3)以及逆-三碘甲腺原氨酸(rT3)的降解能力下降,导致T3水平下降、TSH水平升高;另一方面缺硒使谷胱甘肽过氧化物酶(GSH-Px)活性下降,甲状腺抗氧化能力下降,引起甲状腺组织损伤[4]。硒营养状态的变化可以通过影响甲状腺激素代谢及下丘脑-垂体轴的负反馈作用来调节甲状腺功能。硒还可抑制甲状腺激素受体的活性,降低甲状腺激素与之结合的概率,其基础代谢率随之降低,可以缓解缺氧,防止自由基大量产生,抑制甲状腺疾病的发生和发展。
在临床研究方面,Nacamulli等[5]对76例HT患者进行12个月临床随访,结果显示,膳食补充生理剂量的硒6个月后,甲状腺低回声声像图明显改善,治疗12个月,TGAb、TPO-Ab水平较对照组降低。Mazokopakis等[6]对80例希腊女性HT患者进行12个月的补硒治疗,结果显示,HT患者连续6个月服用硒蛋氨酸200 pg/d后,TPO-Ab水平下降,继续治疗6个月TPO-Ab水平持续下降。上述研究均表明硒有降低HT患者TPO-Ab的作用。
本研究显示,48例甲状腺肿大甲状腺功能正常的HT患者经6个月补硒治疗后,FT3、FT4、TSH、HbA1c无明显变化,TPO-Ab、TGAb明显降低,肿大的甲状腺明显缩小,甲状腺结节也明显缩小。表明补硒治疗对甲状腺功能及糖代谢无明显影响,但对甲状腺及其结节缩小和自身抗体水平的降低是有益的。可见,硒治疗能阻止抗体继续增高,改善HT患者免疫功能状态,改变自身免疫性甲状腺炎患者的炎性活动,特别是在病情处于高活动时期,对缓解甲状腺的炎症反应,防止甲状腺组织进一步破坏可能起保护作用,本研究结果与其他文献报告[5-6]的结果类似。目前,硒在HT发生、发展中的作用和机制及硒治疗HT的机制尚未完全明确,补硒最合适的剂量及疗程、血清硒水平测定等仍有待进一步研究。
1刘莉,平智广,朱本章.自身免疫性甲状腺疾病患者血清硒水平[J].中华内分泌代谢杂志,2005,21(6):537-538.
2Duntss LH.The evolving role of selenium in the treatment of Graves′disease and ophthalmopathy[J].J Thyroid Res,2012,2012(19):736161.
3Chadio SE,Kotsampasi BM,Meneqatos JG,et al.Effect of selenium supplementation on thyroid hormone levels and selenoenzyme activities in growing lambs[J].Biol Trace Elem Res,2006,109(2):145-154.
4Moreno-Reyes R,Egrise D,Boelaert M,et al.Iodine deficiency mitigates growth retardation and osteopenia in selenium-deficient rats[J].J Nutr,2006,136(3):595-600.
5Nacamulli D,Mian C,Petricca D,et al.Influence of physiological dietary selenium supplementation on the natural course of autoimmune thyroiditis[J].Clin Endocrinol,2010,73(4):535-539.
6Mazokopakis EE,Papadakis JA,Papadomanolaki MG,et al.Effects of 12 months treatment with L-selenomethionine on serum anti-TPO levels in patients with hashimoto′s thyroiclitis[J].Thyroid,2007,17(7):609-612.
