MRI结合神经功能学评定预警进展性腔隙性脑梗死的临床研究
2009-10-20邹达良王建军刘海明区健刚傅晓蓉尹昭
邹达良 王建军 刘海明 区健刚 傅晓蓉 尹 昭
[摘要] 目的:评估MRI等神经影像学和神经功能学评定在预警急性腔隙性脑梗死进行性恶化发展中的作用。方法:回顾性调查发病48 h内入院的61例幕上腔隙性脑梗死患者。进展性脑梗死(progressive-type stroke,PS)定义为用美国国立卫生院卒中量表(NIHSS)评分法确定的发病7 d内,运动功能进行性加重的腔隙性脑梗死。结果:16例(26%)患者为PS组。与非PS组相比,PS组波动性或进展性方式发病的比例分别为81%,42%(P=0.009),以下肢为主的运动功能障碍发生率分别为63%,16%(P=0.001),弥散加权MRI显示的放射冠区梗死灶检出率分别为100%,69%(P=0.013),均有显著地增高。结论:MRI结合神经功能评定不仅能很好预示急性腔隙性脑梗死可能进行性发展加重,而且可以帮助临床医生更好地防治进展性腔隙性脑梗死的发生和发展。
[关键词] MRI;神经功能学评定;进展性腔隙性脑梗死
[中图分类号] R743.3
[文献标识码] A
[文章编号] 1674-4721(2009)08(a)-009-03
腔隙性脑梗死是指大脑半球深部和脑干等中线部位,由血管直径100~400 μm 的穿支动脉梗死所引起的,梗死病灶为0.5~15.0 mm3的脑梗死[1]。尽管大部分腔隙性脑梗死患者的预后较好,但仍有近1/4的腔隙性脑梗死在病程的前几天经历进行性加重的过程并最终预后不佳[2-4]。而且一旦急性腔隙性脑梗死出现进行性发展并恶化,目前几乎没有有效的治疗手段来阻止这种严重的过程和扭转最终的结局[2]。因此,如何在急性腔隙性脑梗死发展到进展性脑梗死之前提前预知并采取必要的有效治疗措施具有重要意义。为此,我们在本研究中探讨MRI结合神经功能学评定在预警进展性腔隙性脑梗死中的作用和价值。
1 资料与方法
1.1 临床资料
我们回顾性调查了从2003年1月~2008年1月发病48 h内即入院的61例急性幕上腔隙性脑梗死患者的临床资料,在发病72 h内经弥散加权MRI(DWI)证实均为幕上穿动脉深支脑梗死,幕下或皮层脑梗死均排除在本研究外。在本研究中将进展性脑梗死(progressive-type stroke,PS)定义为发病7 d内肢体运动功能障碍由轻度发展至中度或重度、或者由中度发展至重度。最终61例腔隙性脑梗死患者分为两组:PS组和非PS组,16例(26%)为PS组,45例(74%)为非PS组,就年龄、性别、脑梗死危险因素、体温、从发病到入院的时间以及首次NIHSS评分而言,两组间差异均无统计学意义;但PS组波动性或进展性方式发病的比例较非PS组明显增高,分别为81%,42%(P<0.01)。见表1。
1.2 分级标准

采用美国国立卫生院卒中量表(NIHSS)评分法定量评定入选患者的肢体运动功能状况,并按评分将61例病例分为3个等级:轻度(0~1级)、中度(2级)和重度(3~4级)。DWI工作层厚为4 mm,间隔层厚为2 mm,弥散敏感度为(b= 0,1,000 s/mm2)。按DWI结果将梗死部位分为:基底节区(包括内囊)、丘脑和放射冠区(包括尾状核体在内的脑室旁区域)3个区域。
1.3 治疗方法
61例患者入院后均立即行血液分析和CT检查,并按发病形式分为:突然发病、波动性或进展性发病两类。所有患者均给予恰当的处理措施,包括抗凝、抗血小板等治疗。
1.4 统计学方法
临床变量(如血压、体温、血糖水平和NIHSS评分)、发病形式(突然发病、波动性或进展性发病)、患者从发病到入院的时间以及初次CT和DWI检查结果,在PS组和非PS组两组病例间进行比较(Fisher′s exact test),顺序变量按Mann-Whitney U检验进行统计学分析,以P<0.05为差异有统计学意义。

2 结果
表2显示两组病例运动功能障碍的主要表现形式。入院时,17例(28%)以下肢运动功能障碍为主:其中PS组中10例(63%),非PS组中7例(16%),PS组以下肢运动障碍为主的运动功能障碍发生率较非PS组显著增高(P<0.01)。相较之,非PS组同时以上、下肢运动障碍为主的运动功能障碍发生率则较PS组明显增高,分别为73%,38%(P<0.05)。5例以上肢运动功能障碍为主的病例均属非PS组。腔隙性脑梗死进展后,16例PS组病例中有13例以上肢或同时以上、下肢运动功能障碍为主。
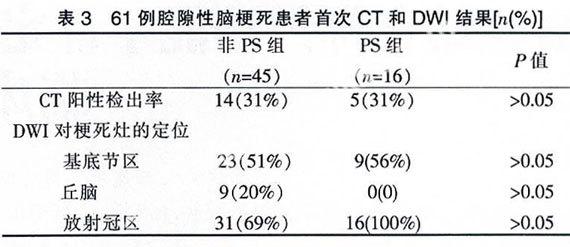
首次CT和DWI结果见表3。CT阳性检出率在PS组和非PS组差异无统计学意义。统计学分析显示PS组放射冠区梗死灶检出率较非PS组明显增高,分别为100%,69%(P=0.013)。DWI显示PS组中有5例在进展恶化前梗死灶只局限在室旁放射冠区,而进展后梗死灶向下扩展至基底节区。进展后PS组所有患者梗死灶的直径均超过15 mm。另外,PS组患者的预后较非PS组差。
3 讨论
本研究61例腔隙性脑梗死患者中26%为PS,且预后较非PS组为差,这与之前的研究结果一致[2-4]。有学者认为[5],复杂多变的临床、生化和神经影像学特征可以作为PS的预示。但是,繁杂的生化学指标检测需要大量的时间,因此,如何利用病史、神经功能学评定和(或)神经影像学检查这些临床较易获得且相对节省时间的资料来预警
 PS的发生可能,并尽可能早地采取有效的干预措施显得尤为重要。本研究的结果显示,发病形式中的波动性或进展性方式、起病时以下肢为主的运动功能障碍以及DWI显示放射冠区梗死灶均是预示腔隙性脑梗死患者进展恶化的重要指标。
PS的发生可能,并尽可能早地采取有效的干预措施显得尤为重要。本研究的结果显示,发病形式中的波动性或进展性方式、起病时以下肢为主的运动功能障碍以及DWI显示放射冠区梗死灶均是预示腔隙性脑梗死患者进展恶化的重要指标。
有学者[6]曾认为PS和非PS之间没有差异,在其研究中,所有类型的脑梗死患者都包括在内,而且部分患者划分为发病类型不明者,因此在研究中,我们严格选择脑梗死患者,即只有幕上腔隙性脑梗死者方入选。另外,根据既往研究报道[7]腔隙性脑卒中波动性或进展性发病形式较其他卒中普遍,我们在研究中还尽量将入选病例按发病形式分类,这样就避免了以前研究中的不足,最终的结果也显示发病形式中的波动性或进展性方式在PS组和非PS组中确实存在明显差异,这体现了本研究的意义之一。
先前有报道认为皮层下脑梗死发生进展恶化的几率较高[3-5]。如Lastilla[2]报道92例幕上腔隙性脑梗死患者有27%运动功能障碍进行性加重,Tei等[4]也报道皮层下脑梗死更易出现运动功能障碍进行性加重。在这些研究及我们的研究中,均以运动功能障碍作为评定脑梗死进展恶化的重要且主要的指标,是考虑到严重的运动功能障碍是决定患者远期预后特别是致残的主要因素,而且其他指标如患者的意识程度等虽也可以预示患者的预后,但它们还可受颅外众多因素包括体温、感染和电解质紊乱等的影响。本研究发现,PS组中10例患者(63%)在入院时表现为以下肢为主的运动功能障碍,但在梗死发展进行后,却有13例患者(81%)并未表现出以下肢为主的运动功能障碍。换言之,我们认为在腔隙性脑梗死进展恶化中,运动功能障碍的加重主要在上肢而不是下肢。结合本研究DWI的发现,我们推测脑缺血的早期主要影响穿动脉的远端而后期可能主要影响穿动脉的近端。
总之,本研究认为MRI结合神经功能学评定是预警腔隙性脑梗死可能进展恶化可靠而重要的手段,其中腔隙性脑梗死起病形式中的波动性或进展性发病形式、起病时以下肢为主的运动功能障碍以及DWI显示放射冠区梗死灶均可能是预示腔隙性脑梗死患者进展恶化的重要征象。
[参考文献]
[1]吕传真.重视腔隙性脑卒中的诊断[J].中华神经科杂志,2005,38:409.
[2]Lastilla M.Lacunar infarct[J].Clin Exp Hypertens,2006,28(34):205-215.
[3]Audebert HJ,Pellkofer TS,Wimmer ML,et al.Progression in lacunar stroke is related to elevated acute phase parameters[J].Eur Neurol,2004,51:125-131.
[4]Tei H,Uchiyama S,Usui T.Clinical-diffusion mismatch defined by NIHSS and ASPECTS in non-lacunar anterior circulation infarction[J].J Neurol,2007,254(3):340-346.
[5]Engelter ST,Wetzel SG,Bonati LH,et al.The clinical significance of diffusion-weighted MR imaging in stroke and TIA patients[J].Swiss Med Wkly,2008,138(49-50):729-740.
[6]Mlynash M,Olivot JM,Tong DC,et al.Yield of combined perfusion and diffusion MR imaging in hemispheric TIA[J].Neurology,2009,72(13):1127-1133.
[7]Kakuda W,Abo M.Intravenous administration of a tissue plasminogen activator beyond 3 hours of the onset of acute ischemic stroke-MRI-based decision making[J].Brain Nerve,2008,60(10):1173-1180.
[8]孙会成,荣阳,孙卓.腔隙性脑梗死的临床与TCD检测分析[J].中国医药导报,2008,5(3):21.
[9]张凤华.腔隙性脑梗死临床特征与病因分析[J].中国医药导报,2008,5(28):26.
[10]杨迎艳,张雪松,吕久荣.75岁以上老年腔隙性脑梗死临床特征117例分析[J].中国现代医生,2007,45(3):11.
[11]王瑞霞.腔隙性脑梗死发病因素分析[J].临床和实验医学杂志,2007,6(8):92.
[12]吴文军.腔隙性脑梗死60例临床分析[J].临床和实验医学杂志,2006,5(5):62.
