脑室-腹腔分流术感染1例报道
2022-10-20王之涵周新军沙龙贵韩东华魏子龙
王之涵 周新军 沙龙贵 韩东华 魏子龙 邢 进 任 力
(上海市浦东医院-复旦大学附属浦东医院神经外科 上海 201399)
脑积水(hydrocephalus)是神经外科较常见的疾病,是一种颅内脑脊液的异常积聚,从而表现为颅内压增高和脑功能损伤的疾病[1]。脑脊液生成过多、循环受阻、吸收障碍都会导致脑积水的发生。由于脑脊液的异常积聚导致脑室与脑组织之间存在压力差,脑室的不断扩大对脑神经元及神经纤维造成损害。所以一般无特殊手术禁忌证的情况下,可及早手术治疗。目前主要手术为分流术,包括侧脑室外引流术(external ventricular drainage,EVD)、脑室-腹腔分流术(ventriculo-peritoneal shunting,VPS)、腰大池腹腔分流术(lumbo-peritoneal shunting,LPS)、三脑室造瘘术等,其他手术如脉络丛烧灼术、脉络丛部分切除术开展较少,根据不同的脑积水类型选择的手术方式也有所不同。对于梗阻性脑积水,脑室-腹腔分流术仍是大多数临床医师的选择[2]。分流术后常见并发症有导管阻塞、感染、植入装置排异等,随着手术技术的改进及植入材料的进步,并发症发生率较前降低,但仍有少部分患者会发生。上海市浦东医院去年收治1例肿瘤所致的梗阻性脑积水患者,术后反复出现各种并发症,病例详情报道如下。
病例资料50岁男性患者,2021年8月因被家人发现意识不清2天到我院住院治疗。急诊CT可见双侧脑室内多根导管植入术后,双侧脑室系统扩大,脑积水。入院查体:神志不清,格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)6分(2-1-3),双侧瞳孔等大等圆,直径2 mm,光反应迟钝,双侧病理征阳性。双侧头部及腹部见多个手术疤痕,左侧颞部皮下可扪及脑室腹腔分流泵,右侧颞部皮下可扪及脑室-腹腔分流泵及Ommaya储液囊。
该患者脑积水病史有28年之久。1994年5月曾因头晕不适到医院就诊,发现颅内松果体区肿瘤伴脑积水,当时行右侧脑室-腹腔分流术(具体不详)。2014年7月(病程第20年)再次因脑积水出现明显头痛头晕,反应迟钝,恶心呕吐。考虑第一根分流管梗阻,所以行左侧脑室-腹腔分流术(美敦力抗虹吸)。因右侧脑室-腹腔分流管装置与皮下组织包裹紧密难以拔除,故只能予以保留而未强行拔除,术后恢复良好[格拉斯哥预后评分(Glasgow Outcome Scale,GOS)5分]。2018年9月(病程第24年),患者出现头痛,CT提示脑室出血伴脑室扩大。当时予以侧脑室Ommaya储液囊植入后行脑室外引流。2019年7月(病程第25年),患者再次意识障碍,颅高压症状。头部CT提示双侧脑室扩大,脑积水伴脑实质水肿。检查发现左侧分流泵脑室导管头端引流不畅,故予拔除Ommaya储液囊同时翻修更换左侧脑室端及分流泵(美敦力抗虹吸、可调压)。2019年10月,因之前反复脑积水,故准备经幕下小脑上入路行内镜辅助下松果体区肿瘤切除术,希望重建脑脊液颅内自然循环结构,术后肿瘤病理示囊性成熟性畸胎瘤。肿瘤切除后出现脑室积血并发症,术后1个月脑积水仍未缓解,拔除原左侧脑室端及分流泵(腹腔段遗留在皮下未拔出)后,予以重置左侧脑室-腹腔分流管(索菲萨,阀门压力100 cmH2O,出院时下调至60 cmH2O,1 cmH2O=0.009 8 kPa)。令人遗憾的是,本次松果体区肿瘤切除对患者造成了重残(GCS 3分、GOS 2分),随后患者呈植物生存状态。2021年3月(病程第27年),患者再次出现发热、反应迟钝、恶心呕吐,CT提示脑室扩大,显然双侧的脑室分流系统再次出现引流障碍。予以右侧脑室Ommaya储液囊置入术,经脑脊液外引流后症状得以缓解,1个月后再次翻修更换左侧分流泵(美敦力抗虹吸、可调压)。
患者在诊断松果体肿瘤伴脑积水后的27年里,前后于3家医院接受8次相关手术试图解决脑积水问题,其中包括1次松果体肿瘤切除术,3次脑室-腹腔分流术,2次Ommaya储液囊植入术,2次分流导管翻修术(表1)。

表1 患者手术信息汇总Tab 1 Surgical information summary of the patient
患者本次入院,以发热、恶心呕吐、反应迟钝为表现,除脑积水外更应考虑颅内感染。通过右侧Ommaya穿刺后行脑室外引流,同时从右侧Ommaya囊内、双侧分流泵内抽取脑脊液(cerebrospinal fluid,CSF)标本进行细菌培养,均见多重耐药的表皮葡萄球菌感染。使用替加环素对颅内感染进行抗炎治疗,随后的多次CSF培养仍有阳性菌存在。故考虑植入物有细菌定植,决定手术将所有体内植入物(包括双侧脑室-腹腔分流系统、右侧Ommaya系统及遗留在左侧皮下的腹腔段引流管)全部拔除。其中右侧脑室-腹腔分流管与皮下组织粘连紧密,予以分段切除(图1),外面包裹着一层较厚的干酪样炎性增生物(图2),经细菌培养同样发现表皮葡萄球菌,另外右侧的Ommaya囊内、左侧的分流泵内以及左侧皮下遗留腹腔段导管均发现表皮葡萄球菌的存在。去除全部植入物,手术区域用庆大霉素冲洗,更换为新的左侧脑室Ommaya储液囊外引流脑脊液,继续利奈唑胺加强抗炎。经2周观察,感染症状好转,脑脊液培养阴性,最后脑脊液宏基因组测序(metagenomics nextgeneration sequencing,mNGS)未检出病原微生物(10.6084/m9.figshare.16802602)。腹腔镜辅助下放置抗菌型-脑室腹腔分流管(Bioglide/美敦力抗虹吸、可调压),随访观察6个月未见病情反复。
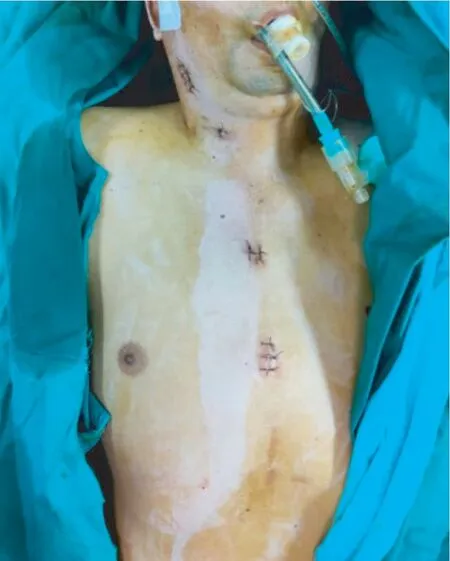
图1 右侧脑室腹腔分流管取出后的切口Fig 1 Surgical incision after removal of right VPS tube

图2 右侧脑室腹腔分流管Fig 2 Right VPS tube
讨论患者前后经历多次手术,这样的疾病演变与颅内感染有很大关系。从第二次住院开始,每次出院后院外康复时间逐渐减少。造成感染的原因有很多,除了最主要的植入物内细菌定植,其他如反复的手术操作、长时间的经头皮外引流,导致逆行感染、长期卧床患者的免疫力下降、营养不良、合并其他系统感染等。基于以上多种原因的考量,术前我们给予足量足疗程的抗生素治疗,加强营养摄入,改善患者全身情况。在去除原先体内所有植入物后,常规脑脊液检查结合基因检测以排除感染,分流管的材质选用具有表面抗菌亲水涂层的类型[3],手术选用腹腔镜辅助的方式进一步降低术后并发症发生率[4],得到了比较满意的效果。
脑积水VPS有很多并发症,近期并发症包括颅内穿刺出血、损伤腹腔内脏器,远期并发症包括分流管梗阻、神经系统感染、腹腔感染等。VPS感染(ventriculo-peritoneal shunting infection,VPSI)是最严重的并发症,发生率为5.6%~12.9%[5],包括颅内感染、腹腔感染、切口感染、分流管皮下通道感染。从而出现分流管阻塞、发热、头痛、恶心呕吐、意识下降、腹部疼痛等脑积水颅高压和感染症状。目前联合使用抗生素结合手术治疗是常规的治疗方法[6],相比较于单纯使用抗生素、一期分流管放置的治疗手段,最有效的方法是抗生素使用+脑脊液外引流+二期分流管放置(two-stage shunt replacement,TSSR),能够得到较低的死亡率和较高的的CSF无菌率[7]。但如果没有将受感染的分流设备移除,同样会增加TSSR后VPSI的复发率。当CSF感染后,何时重新放置分流设备尚无明确定论,有专家认为平均17天左右[8],应视感染程度做个体化调整。本中心在重置分流管之前,通常是脑脊液外引流(脑室外引流或腰大池引流)的同时结合高等级抗生素,抗生素一般选用美罗培南+万古霉素/利奈唑胺+替加环素,多黏菌素B使用经验较少。一般持续时间2~3周,但需要更多的临床数据来进一步支持。另外我们认为新的脑脊液检测技术(如mNGS)也是一种较为可靠的术前排除颅内感染的诊疗手段,同时抗菌亲水涂层导管及腹腔镜辅助应用也能降低术后感染率。
作者贡献声明王之涵 资料整理、论文构思和撰写。周新军,沙龙贵 文献查阅和整理。韩东华 论文指导。魏子龙,邢进 病史采集,资料归纳。任力 论文指导和修订。
利益冲突声明所有作者均声明不存在利益冲突。
