健康管理小组对居家脑卒中吞咽障碍患者管理的 效果评价
2022-07-06曹益萍卫家芬
曹益萍 卫家芬
摘 要 目的:探讨健康管理小组在居家脑卒中吞咽障碍患者管理中的应用效果。方法:选取符合纳入标准的100例居家脑卒中吞咽障碍患者为研究对象,使用随机数字表法分为管理组与对照组,各50例。对照组平均年龄(59.11±10.92)岁,其中男性30例,女性20例;管理组平均年龄(60.48±11.75)岁,其中男性32例,女性18例。对照组采用常规门诊随访管理,管理组采用健康管理小组进行管理,评价两组患者的洼田饮水试验评分、自我护理能力、生活质量和焦虑状况。结果:两组患者在管理前的各项指标差异无统计学意义(P>0.05)。管理组患者在管理第1个月、第3个月、第6个月的洼田饮水试验评分和焦虑状况评分均低于对照组(P<0.05),自我护理能力评分和生活质量评分均高于对照组(P<0.05)。结论:应用健康管理小组可有效改善脑卒中患者的吞咽障碍症状和焦虑状况,显著提高患者的自我护理能力和生活质量。
关键词 脑卒中;吞咽障碍;健康管理小组
中图分类号:R58 文獻标志码:A 文章编号:1006-1533(2022)10-0040-05
引用文本 曹益萍, 卫家芬. 健康管理小组对居家脑卒中吞咽障碍患者管理的效果评价[J]. 上海医药, 2022, 43(10): 40-44.
Evaluation of the effect of health management team in the management of patients with dysphagia after stroke at home
CAO Yiping1, WEI Jiafen2(1.Nursing Department of Waigang Community Health Service Center of Jiading District, Shanghai 201806, China; 2.General Practice Department of Waigang Community Health Service Center of Jiading District, Shanghai 201806, China)
ABSTRACT Objective: To explore the application effect of health management team in the management of patients with dysphagia after stroke at home. Methods: One hundred home-based stroke patients with dysphagia who met the inclusion criteria were selected as the research objects, and divided into a management group and s control group with 50 cases in each using random number table method. The average age of the control group was (59.11±10.92) years, including 30 males and 20 females; the average age of the management group was (60.48±11.75) years, including 32 males and 18 females. The control group received routine outpatient follow-up management, and the management team adopted the health management team for management, and the scores of the water swallow test, self-care ability, quality of life and anxiety were evaluated in the two groups. Results: There was no significant difference in the indicators between the two groups before management(P>0.05). In the first month, third month, and sixth month of management, the scores of water swallow test and anxiety status of the patients in the management group were lower than those in the control group(P<0.05). The scores of self-care ability and quality of life in the management group were higher than those in the control group(P<0.05). Conclusion: Application of health management team can effectively improve the symptoms of dysphagia and anxiety in stroke patients, and significantly improve patients’ self-care ability and quality of life.
KEY WORDS stroke; dysphagia; health management team
吞咽障碍是脑卒中患者常见的功能障碍和独立的危险因素,可能导致肺炎、呛咳甚至窒息等情况[1],极大地影响了患者的生活质量。目前脑卒中吞咽障碍患者因各种原因仍需依赖出院后的持续康复训练[2-3]。但患者出院后较易出现自我管理意识下降等问题,加之照护者缺乏护理及康复知识,导致患者无法得到有效的照护,进而影响预后、功能恢复及生活质量[4-5]。有研究显示,通过综合治疗和有效的干预可改善脑卒中吞咽障碍患者的吞咽功能、自我护理能力及预后[6-7]。本研究旨在评价在家庭医生服务团队模式下的健康管理小组管理居家脑卒中吞咽障碍患者的效果。
1 对象与方法
1.1 对象
选取2019年1月-2020年12月在上海嘉定区外冈社区服务中心管理的脑卒中吞咽障碍患者为对象。纳入标准:(1)符合全国脑血管病学术会议制定的脑卒中诊断标准[8];(2)经电子计算机断层扫描或磁共振成像检查证实;(3)意识清楚,认知功能正常;洼田饮水试验≥2级[9];(4)具有确定的长期照护者且照护时间≥6个月;(5)知情同意,自愿参与本次研究调查。排除标准:(1)合并严重躯体疾病;(2)合并消化系统疾病;(3)具有口腔和喉咽部器质性病变,不能启动吞咽功能;(4)不具备基本的阅读能力和理解能力;(5)依从性差,无法长期随访。按照随机数字表法分为管理组50例和对照组50例,两组患者性别、年龄、神经功能缺损评分(national institutes of health stroke scale,NIHSS)[10]等一般资料的差异无统计学意义(P>0.05,表1)。

1.2 方法
对对照组患者采用常规门诊随访管理,包括门诊预约、定期监测血压、个体化健康教育、发放健康教育资料、生活饮食指导、定期门诊复诊、电话随访和制定居家康复训练计划。其中居家康复训练包括冰刺激等口咽感觉刺激;口唇运动、下颌运动、舌运动训练等口腔运动训练;空吞咽、交互吞咽、点头吞咽等特定吞咽方法的训练;干预时间为6个月。
对管理组患者在常规门诊随访管理的基础上,组建由健康管理师、社区护士、全科医生和康复技师组成健康管理小组对患者进行干预。具体措施包括(1)健康教育:开展专题知识讲座和发放自制健康教育宣传册,重点介绍吞咽障碍的危害、日常自我护理知识、功能训练技能。(2)加强随访:制定个性化管理方案并落实家庭访视。(3)吞咽功能训练:①发音训练。要求患者对着镜子进行张口发音练习,依次发出“a”“yi”“wu”3个音,每个音的练习4~5次;②舌部运动。要求患者将舌头伸出,依次进行舌尖舔上唇、舌尖舔下唇、舌尖左右两侧运动和硬腭按压的练习,练习次数为20次;③下颌运动。要求患者将口张到最大,进行下颌前伸、左右两侧移动的练习;④喉抬高训练。首先让患者将手指放于训练人员的甲状软骨上缘让患者感受喉部向上的运动,然后让患者将手指放于自己的甲状软骨上缘并进行吞咽动作模仿,练习次数为15~20次;⑤咽部酸刺激。让患者使用蘸有酸味的冷冻棉棒分别对面颊、舌底、软腭、咽后壁进行刺激,每次刺激30 min,每日2次;⑥氣道保护。使用声门上吞咽法、用力吞咽法,增强患者对感觉、运动协调的自主控制能力,避免误吸并保护气道。(4)摄食训练:①姿势。对病情轻的患者取坐位、双足与地面平稳接触、膝关节屈90°,身体保持挺直并将双臂自然放置于餐桌之上;对无法保持坐位的患者取躯干呈30°仰卧位、头部前屈并用枕头撑起偏瘫侧肩部,照护者位于患者的健侧并以小口喂入食物;②食物选择。以密度均匀、不易松散为原则,避免食物经过患者咽喉、食管时出现变形并残留于黏膜之上;③头部姿势。主要包括仰头、低头、转头等吞咽姿势,每次在全部咽下食物后进行空吞咽2次,或者在吞咽后饮用少量水促进吞咽反射,进食结束后清理咽部和口腔残留物,休息30 min左右后再进行运动。(5)家属护理培训:由社区护士告知患者、家属相应的家庭护理干预方案及护理措施,包括吞咽障碍的临床表现、喂食注意事项、康复训练、误吸紧急急救知识等,同时发放自制知识手册和呛咳记录本。(6)心理干预:由社区护士与患者及家属进行沟通,给予正确的支持和鼓励,包括让家属了解患者内心真实想法和复性情绪的重要性、让家属主动与患者进行交流沟通、缓解患者的负面情绪。干预时间为6个月。
1.3 评价方法
分别在管理第1个月、第3个月、第6个月对两组患者进行评价。(1)使用洼田饮水试验评分量表进行评价吞咽障碍症状,评价结果分为5种情况,1次喝完、无呛咳为1级记1分,分2次以上喝完、无呛咳为2级记2分,1次喝完、有呛咳为3级记3分,2次以上喝完、有呛咳为4级记4分,不能喝完、呛咳多次为5级记5分,评分越低表示吞咽障碍症状改善越理想[9]。(2)使用自我护理能力测定量表评价自我护理能力,量表包括43个条目,各条目分0~4分,其中11个条目为反向计分,总分172分,评分越高表示自我护理能力越完善[11]。(3)使用吞咽相关生存质量问卷评价生活质量,量表包括11个维度44个条目,各条目分1~5分,总分220分,评分越低表示吞咽情况和生存质量越低[12]。(4)使用焦虑自评量表评价焦虑状况,量表包括20个条目,各条目1~4分,总分为20个条目得分相加再乘以1.25后取整数部分,评分越低表示焦虑状况改善越理想[13]。
1.4 统计学方法
研究资料数据使用SPSS 21.0进行分析,计数资料以百分率(%)表示,比较采用χ2检验,计量资料以x±s表示,比较采用独立样本t检验,P<0.05为差异具有统计学意义。
2 结果
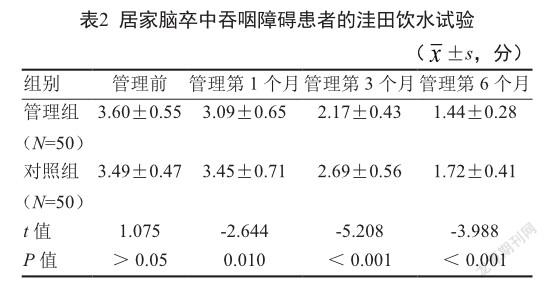
2.1 两组患者洼田饮水试验评分比较
两组患者在管理前的洼田饮水试验评分差异无统计学意义(P>0.05)。管理组患者在管理第1个月、第3个月、第6个月的洼田饮水试验评分均低于对照组,差异均有统计学意义(均P<0.05)。见表2。
2.2 两组患者自我护理能力比较
两组患者在管理前的自我护理能力评分差异无统计学意义(P>0.05)。管理组患者在管理第1个月、第3个月、第6个月的自我护理能力评分均高于对照组,差异均有统计学意义(均P<0.05)。见表3。

2.3 两组患者生活质量比较
两组患者在管理前的生活质量评分差异无统计学意义(P>0.05)。管理组患者在管理第1个月、第3个月、第6个月的生活质量评分均高于对照组,差异均有统计学意义(均P<0.05)。见表4。

2.4 两组患者焦虑状况比较
两组患者在管理前的焦虑评分差异无统计学意义(P>0.05)。管理组患者在管理第1个月、第3个月、第6个月的焦虑评分均低于对照组,差异均有统计学意义(均P<0.05)。见表5。

3 讨论
洼田饮水试验在确定患者是否存在吞咽障碍、误吸等相关风险因素、需要改变营养方式等有重要意义[14]。本研究结果显示,管理组患者在管理后3个时间节点的洼田饮水试验评分均明显低于对照组,说明健康管理小组管理居家脑卒中吞咽障碍患者的效果比常规门诊随访管理更为理想。目前关于居家脑卒中吞咽障碍患者管理已具有家庭医生服务团队、循证干预、延续干预等多种形式,不同干预方式都具有其针对性与适用性[15-17]。本研究组建是在家庭医生服务团队模式下具有社区专科特色的健康管理小组,能根据患者的个体状况给予更为专业的护理和指导。
吞咽障碍不仅降低了脑卒中患者的自我护理能力和生活质量,而且可能导致患者罹患焦虑等情绪障碍性疾病[11,18-19]。本研究结果显示,管理组患者在管理后3个时间节点的自我护理能力评分、生活质量评分均明显高于对照组,焦虑评分明显低于对照组,说明健康管理小组对患者自我护理能力、生活质量和焦虑状况的改善效果更为理想。健康管理小组在对患者实施吞咽功能康复训练时,还重视了患者的心理康复。其中健康教育有助于患者掌握吞咽障碍相关知识,使其在脱离监督管理人员的情况下,也能够进行自我监护,有助于及时发现病情变化并完成康复训练,从而培养及提高患者的自我护理能力。加强随访有助于加强与患者的联系与合作,高质量、近距离的为患者提供出院后服务,满足患者的身心需求,从而顯著提高患者的生活质量。心理干预有助于增强患者的治疗信心和医患之间的信任度,能够促使患者配合及完成各项吞咽功能康复的训练,从而使患者病情得到更好的控制,增强心理适应能力,有效减轻或消除患者焦虑等负性情绪。
综上所述,健康管理小组管理居家吞咽障碍的脑卒中患者能够显著改善患者的吞咽障碍症状和焦虑状况,提高患者的自我护理水平和生活质量,对提升社区护理专科能力具有积极促进意义。
参考文献
[1] 赖小星, 薄琳, 朱宏伟, 等. 老年吞咽障碍患者的生活质量及其影响因素[J]. 中国康复理论与实践, 2020, 26(11): 1263-1268.
[2] Ito Y, Goto T, Huh JY, et al. Development of a scoring system to predict prolonged post-stroke dysphagia remaining at discharge from a subacute care hospital to the home[J]. J Stroke and Cerebrovas Dis, 2021, 30(7): 105804-105804.
[3] 牛丽, 李彦杰, 秦合伟, 等. 脑卒中后吞咽障碍康复评估和治疗研究进展[J]. 中国医药导报, 2020, 17(28): 48-51; 63.
[4] Yoshimura Y, Wakabayashi H, Nagano F, et al. Chair-stand exercise improves post-stroke dysphagia[J]. Geriatr gerontol Int, 2020, 20(10): 885-891.
[5] 景颖颖, 万婕, 何慧赟, 等. 首发脑卒中患者自我护理能力及影响因素研究[J]. 护理管理杂志, 2020, 20(1): 12-16.
[6] 汪瑛, 汪节, 江六顺. 头皮针对脑梗死后偏瘫神经功能缺损情况、平衡及步行能力的临床研究[J]. 中华中医药学刊, 2020, 38(8): 242-245.
[7] 房芳芳, 王孝文, 鞠学红. 脑卒中后吞咽障碍的发生机制及康复治疗研究进展[J]. 山东医药, 2019, 59(31): 103-106.
[8] 中华医学会神经病学分会. 中国各类主要脑血管病诊断要点2019[J]. 中华神经科杂志, 2019, 59(9): 710-715.
[9] 何国军, 杜亚辉. 综合营养干预对脑卒中后吞咽障碍患者营养状况及生活质量的影响[J]. 中国慢性病预防与控制, 2019, 27(8): 620-623.
[10] 吕孟菊, 柳俊杰, 王艳冬. 首发脑卒中患者吞咽障碍居家饮食护理方案的制订及应用[J]. 中华护理杂志, 2019, 54(7): 975-981.
[11] 黎巧玲, 黄朝军, 胡晓红, 等. 脑卒中吞咽障碍患者居家护理模式及效果评价[J]. 中国康复, 2019, 34(6): 291-294.
[12] 印亚梅. 脑卒中吞咽困难患者康复训练的效果观察[J]. 实用临床医药杂志, 2019, 23(12): 99-102.
[13] 单媛媛, 甘谱琴, 王婷, 等. 脑卒中后吞咽障碍病人焦虑状态与生活质量的logistic回归分析[J]. 安徽医药, 2019, 23(2): 326-329.
[14] 张蒙蒙, 孙洁, 陈伟, 等. 咽反射功能对洼田饮水试验评估吞咽障碍准确性的影响[J]. 中国康复, 2020, 35(10): 529-531.
[15] 罗艳芳, 鲁桂英, 李姗姗, 等. 基于Iowa循证实践模式的管理方案对脑卒中患者吞咽功能的影响[J]. 中国实用护理杂志, 2020, 36(28): 2165-2170.
[16] 任震晴, 石丹, 蒋苏, 等. 脑卒中后吞咽障碍康复管理流程构建与应用[J]. 护理学杂志, 2020, 35(15): 11-14.
[17] 马飞飞. "3S2E"护理管理及服务模式在脑卒中吞咽功能障碍患者中的应用[J]. 上海护理, 2019, 19(3): 38-41.
[18] 胡艳群, 钟薇. 集束化护理对脑卒中吞咽功能障碍病人生活质量、焦虑抑郁的影响[J]. 安徽医药, 2019, 23(10): 2061-2065.
[19] 徐学凡, 张引, 张忆梓. 社区综合管理模式对脑卒中患者生存质量的影响[J]. 上海医药, 2019, 40(14): 37-40.
