多囊卵巢综合征患者体外受精或卵细胞质内单精子注射的不同超促排卵方案比较
2022-06-30夏汝斌彭三凤李志凌
陈 曼,林 虹,夏汝斌,彭三凤,李志凌
(汕头大学医学院第一附属医院生殖医学科,广东 汕头 515041)
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是影响育龄期女性常见的内分泌疾病之一,发病率约5%~10%[1],我国育龄女性PCOS患病率为5.6%[2]。PCOS不仅导致排卵障碍、子宫内膜容受性下降及卵母细胞质量异常,其所引发的内分泌代谢异常也可能影响受孕,从而导致不孕。体外受精或卵细胞质内单精子注射-胚胎移植(in vitrofertilization/intra cytoplasmic sperm injection and embryo transfer,IVF/ICSI-ET)应用于一线、二线方案促排卵治疗失败或者存在其他IVF指征的PCOS不孕患者的三线治疗[3]。如何选择合适的超促排卵方案,在稳定临床妊娠率与降低卵巢过度刺激综合征 (ovarian hyperstimulation syndrome,OHSS)发生率之间维持平衡,是当今的临床关注的热点问题之一。本研究回顾性分析近年在汕头大学医学院第一附属医院接受IVF/ICSI-ET助孕的PCOS不孕患者的资料,以期为PCOS患者选择适宜的超促排卵方案提供临床依据。
1 资料与方法
1.1 研究对象
回顾性分析2017年1月—2020年12月在汕头大学医学院第一附属医院生殖医学科接受IVF/ICSI-ET治疗的PCOS患者293个周期的临床资料。纳入标准:患者均符合2003年鹿特丹PCOS共识研讨会小组发布的PCOS诊断标准[4],即具备稀发排卵或无排卵、高雄激素血症和卵巢多囊样形态3项特征中的2项以上。排除标准:其他引起雄激素增多的疾病;染色体异常;生殖器官畸形;生殖系统肿瘤;内膜异常;子宫腺肌病等。本研究经汕头大学医学院第一附属医院伦理委员会审查批准,所有患者均签署知情同意书。
1.2 研究方法
1.2.1 分组及超促排卵方案根据超促排卵方案的不同分为3组。黄体期短效促性腺激素释放激素激动剂(gonadotropin releasing hormone agonist,GnRH-a)长方案(A组,48个周期):从排卵后4~7 d,即黄体期中期开始予短效GnRH-a醋酸曲普瑞林(法国益普生公司)0.1 mg/d,14~18 d,达降调标准后根据患者年龄、体重指数及卵巢储备情况酌情予重组人卵泡刺激素(folliclestimulating hormone,FSH)(德国默克雪兰诺公司)和(或)尿促性素(宁波人健药业集团股份有限公司)启动促排卵,期间持续予GnRH-a 0.05~0.1 mg/d至人绒毛膜促性腺激素(human chorionic gonadotropin,HCG)注射日。卵泡期GnRH-a长方案(B组,108个周期):于月经第2~4天注射长效GnRH-a醋酸曲普瑞林(法国益普生公司)3.75 mg/d,注射4~6周达降调标准后启动促性腺激素(gonadotropin,Gn)。促性腺激素释放激素拮抗剂(gonadotropin releasing hormone antagonist,GnRH-ant) 方案 (C 组,137 个周期):在月经第2~4 d开始注射Gn,当优势卵泡直径>12 mm,血清雌二醇 (estradiol,E2) >300 pg/mL,或血清黄体生成素(luteinizing hormone,LH)有上升趋势时添加GnRH-ant醋酸西曲瑞克(德国默克雪兰诺公司)0.125~0.25 mg/d至HCG注射日。
1.2.2 观察指标患者的年龄、体重指数、助孕次数、不孕不育年限、窦卵泡数、抗米勒管激素(anti-Müllerian hormone,AMH)、基础LH、基础FSH、E2、基础孕酮等一般资料;Gn启动量、Gn使用时间、Gn使用总量、HCG注射日E2水平、HCG注射日内膜厚度、获卵数、MⅡ卵比例、受精率、2PN受精率、可利用胚胎数、优胚率、移植胚胎数等治疗情况;临床妊娠率、胚胎种植率、早期流产率、异位妊娠率、全胚冷冻率、中重度OHSS发生率、防OHSS取消移植率及活产率等治疗结局。
1.2.3 降调标准LH<5 mIU/mL,FSH<5 mIU/mL,E2<50 pg/mL,孕酮<1 ng/mL,内膜厚度< 4~5 mm,无功能性囊肿。
1.2.4 Gn启动时机与剂量在垂体达到降调标准后,根据卵泡大小及同步性决定启动Gn的时机;根据患者年龄、窦卵泡数、体重指数、AMH、FSH及既往卵巢反应确定Gn启动剂量。
1.2.5 扳机时机及剂量当2~3个主导卵泡直径达到18 mm,成熟卵泡E2水平为200~300 pg/mL时,当晚注射HCG 4 000~10 000 IU或重组HCG 250 μg,36~38 h后取卵;有OHSS高风险者适当减少HCG剂量;拮抗剂方案组可以使用GnRH-a 0.1~0.2 mg,或GnRH-a 0.1 mg联合HCG(1 000~6 000 IU)诱导卵泡成熟,扳机34~36 h后取卵,根据患者情况进行IVF或ICSI。
1.2.6 胚胎移植取卵后第3天或第5天视患者情况(超促排卵方案、OHSS风险、内膜情况等)行胚胎移植或全胚冷冻。通常选择1~2枚卵裂期胚胎或1枚囊胚进行胚胎移植,取卵日开始予黄体支持,不同方案组黄体支持方案均相同。
1.2.7 全胚冷冻标准(1)存在OHSS高风险;(2)HCG注射日孕酮≥1.5 ng/mL;(3)存在输卵管积水;(4)存在内膜过薄、宫腔积液等因素;(5)由于其他因素不适宜胚胎移植。
1.2.8 妊娠结果随访胚胎移植14 d(囊胚移植12 d)后,若血清β-HCG<50 mIU/mL,停用黄体支持药物;若β-HCG≥50 mIU/mL,确定为生化妊娠,继续给予黄体支持,并于2 d、1周(必要时)后查血清β-HCG上升情况。胚胎移植后4~5周进行第一次B超,检查胎儿数、胎心搏动及胚胎着床部位。发生在妊娠12周以前的流产为早期流产;受精卵在子宫腔以外着床为异位妊娠;活产率=活产的分娩数/移植周期数×100%。
1.3 统计学方法
应用SPSS 25.0统计软件进行分析。正态分布的计量资料以±s表示,多组间比较采用单因素方差分析,若方差齐性,两两比较采用Bonferroni法,若方差不齐,采用Tamhane's T2法。计数资料以百分率表示,组间比较用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 基线资料比较
3组患者的年龄、助孕次数、不孕不育时间、体重指数、窦卵泡数、基础LH、基础E2、基础孕酮水平等差异无统计学意义(P值均>0.05),C组的AMH水平高于A组和B组(P值均<0.05),C组的基础FSH水平低于B组(P<0.05),见表1。

表1 3组PCOS不孕患者基线资料的比较
2.2 治疗情况比较
B组和C组的Gn启动量显著低于A组(P值均<0.05);C组的Gn使用时间最短、Gn使用总量最少,B组的Gn使用时间最长、Gn使用总量最多,差异有统计学意义(P值均<0.05);B组HCG注射日E2水平显著低于A组和C组(P值均<0.05);C组HCG注射日的内膜厚度显著低于A组和B组(P值均<0.05)。3组间的获卵数、可利用胚胎数、优胚率及移植胚胎数差异无统计学意义(P值均>0.05)。受精方式为IVF者,C组的受精率低于A组和B组(P值均<0.05),C组和B组的2PN受精率低于A组(P值均<0.05);受精方式为ICSI者,3组间的MⅡ卵比例的差异无统计学意义(P>0.05),A组的受精率及2PN受精率均显著低于B组和C组(P值均<0.05)。见表2。

表2 3组PCOS不孕患者治疗情况的比较
2.3 临床治疗结局比较
3组间的临床妊娠率、胚胎种植率、早期流产率、异位妊娠率、中重度OHSS发生率、全胚冷冻率及活产率差异无统计学意义(P值均>0.05)。3组的全胚冷冻率都偏高,其中,防OHSS取消移植是全胚冷冻的主要原因,所占比例依次为56.3%、42.6%、42.3%,差异无统计学意义(P>0.05)。见表3。
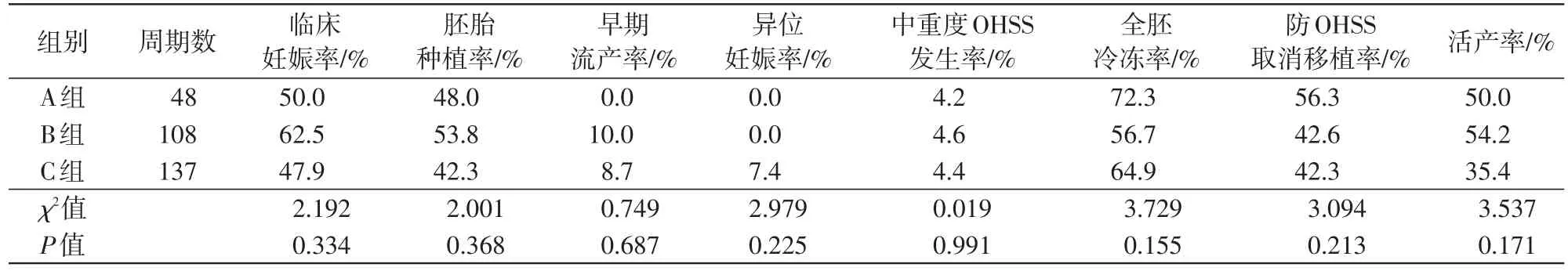
表3 3组PCOS不孕患者临床治疗结局的比较
3 讨论
PCOS是育龄期女性最常见的一种内分泌紊乱性疾病,是引起无排卵性不孕的主要原因,由于PCOS患者特殊的内分泌特点和卵巢高反应性,如何安全、高效地为PCOS患者实施IVF/ICSI-ET是目前临床关注的重点。超促排卵作为IVF过程的关键环节之一,选择合适的超促排卵方案至关重要,但目前对于PCOS患者的超促排卵方案尚无统一标准。目前常见的超促排卵方案包括激动剂方案和拮抗剂方案。其中,短效长方案首先成功应用于辅助生殖临床,临床妊娠率稳定,但该方案需要连续注射短效GnRH-a 14~18 d,存在患者复诊频繁、增加患者就诊次数和注射痛苦、治疗费用高,以及一定比例的OHSS发生率等缺点。近年来,卵泡期长方案因卵泡发育同步性好、获卵数稳定、临床妊娠率高,仅需单次注射,患者依从性高,从而得到关注;尤其对于LH和睾酮水平异常升高的PCOS,无需在超促排卵前长时间口服避孕药进行预处理,而且在超促排卵过程中能够较好地控制内源性LH分泌[5],改善子宫内膜的容受性,进而提高临床妊娠率及活产率[6]。与激动剂相比,拮抗剂与受体竞争性结合时无“点火(flareup)”效应,能快速抑制垂体分泌FSH和LH,且当出现OHSS高风险时,可采用GnRH-a代替HCG诱发排卵,可减少OHSS的发生,因而越来越受到临床医师的青睐,但仍存在早发LH峰引起卵泡早排或黄素化[7]、临床妊娠率偏低及方案学习曲线长等问题。本研究基于潮汕地区PCOS患者的临床数据,结合我科近年来的实际助孕情况,回顾性分析不同超促排卵方案应用于PCOS不孕患者的临床结局,以期为潮汕地区PCOS患者选择适宜的超促排卵方案提供临床依据。
本研究结果显示,拮抗剂方案组的AMH高于短效长方案组和卵泡期长方案组,而基础FSH显著低于短效长方案组,提示拮抗剂方案组患者的卵巢反应性可能高于其他组。另外,从治疗情况上看,拮抗剂方案组患者Gn使用时间及Gn总量均显著少于其他2组,但3组间获卵数及可利用胚胎数差异均无统计学意义。赵磐琳等[8]的研究结果显示,在保证较满意的妊娠结局下,短效长方案应用于PCOS患者,具有用药量少、用药时间短等优点,可减少治疗时间和费用,并降低OHSS发生风险。这与本研究结果不同,可能是由于拮抗剂的应用避免了对卵泡早期发育的抑制,进而减少了Gn的使用。而激动剂方案使用GnRH-a降调节后,垂体功能受到抑制,甚至部分患者卵泡发育出现“慢反应”,导致超促排卵过程中Gn使用量增加、Gn使用时间的延长。
本研究3组中重度OHSS发生率、全胚冷冻率及防OHSS取消移植率的差异均无统计学意义。OHSS是一种严重的继发于超促排卵的医源性疾病,临床表现为卵巢囊性增大,血管通透性增加,体液从血管内转移到第三腔隙,并导致血液浓缩、电解质紊乱、肝肾功能受损及血栓栓塞后遗症,严重者可出现成人呼吸窘迫综合征甚至死亡,是辅助生殖技术严重的并发症之一[9]。PCOS患者因卵巢高反应,在超促排卵过程中发生OHSS的风险增加,超促排卵方案的选择需更谨慎。一项荟萃分析[10]显示,拮抗剂方案和激动剂长方案对PCOS患者的获卵数、临床妊娠率、持续妊娠率及活产率差异无统计学意义,但拮抗剂方案的OHSS发生率更低。本研究中GnRH-a激动剂方案并未显著升高中重度OHSS风险的原因可能在于:对于卵泡期长方案,全量长效GnRH-a对垂体降调节的抑制程度较深,LH的过度抑制造成了FSH与LH的失衡,LH的相对不足使孕激素在LH作用下转化为雄激素,进而在颗粒细胞中代谢为雌激素的过程减弱,使得HCG注射日E2水平较低[6],从而降低OHSS风险;其次,较低的Gn启动量可使卵泡发育差异化,避免了卵泡的爆发性蜂窝样生长。对于短效长方案组,Gn启动量及HCG注射日E2水平均为3组中最高,确实存在OHSS高风险,但其为防OHSS行全胚冷冻的周期占比为56.3%,亦有效避免了OHSS的发生。
本研究中受精方式为IVF者,拮抗剂方案组的受精率和2PN受精率低于另外2组;受精方式为ICSI者,3组间的MⅡ卵比例差异无统计学意义,但拮抗剂方案组的受精率和2PN受精率显著高于短效长方案组。本研究结果提示拮抗剂方案对PCOS患者的获卵数、卵母细胞和胚胎质量无明显影响。Geng等[11]的研究结果显示,激动剂方案较拮抗剂方案获卵数多、着床率和临床妊娠率高,但拮抗剂方案与激动剂方案的MⅡ卵比例、2PN胚胎率、可利用胚胎率及优胚率的差异无统计学意义,提示激动剂方案通过改善内膜容受性,而非胚胎质量,提高临床结局。Xia等[12]的研究也显示,在鲜胚移植周期,拮抗剂方案的临床妊娠率低于激动剂方案,但在冻胚移植周期2种方案的临床妊娠率相当。以上研究结果与本研究结果均提示拮抗剂方案并不影响胚胎质量,但以上研究关于临床结局的结论与本研究不同。Chen等[13]认为,拮抗剂可能降低子宫内膜的容受性而影响临床结局。拮抗剂方案可能通过下调内膜基质细胞子宫内膜容受性标志物同源框基因10(HOXA10)及B型肌酸激酶的表达而导致内膜容受性下降。孙一飞等[14]认为拮抗剂方案对子宫内膜形态、内膜相关蛋白产物和基因的表达存在一定的影响,进而对子宫内膜容受性产生不利影响。目前,普遍认为子宫内膜厚度可作为评价子宫内膜容受性的指标,随着内膜厚度增加,IVF的妊娠率也随之增加[15]。Gallos等[16]分析25 767个IVF周期子宫内膜厚度与临床结果关系,结果提示子宫内膜厚度最佳阈值为≥10 mm。Zhang等[17]则认为当子宫内膜厚度介于7~10 mm时,拮抗剂方案的临床妊娠结局最佳,当内膜厚度>12 mm,临床妊娠率及活产率有下降趋势。本研究中拮抗剂方案HCG注射日内膜厚度为(10.72±2.41)mm,处于获得理想妊娠结局的子宫内膜最佳阈值内,内膜容受性较高,另外我科拮抗剂方案的应用已比较熟练、临床妊娠率较为稳定。
综上所述,相较于激动剂方案,PCOS患者采用拮抗剂方案不影响获卵数、可利用胚胎数、优胚率、临床妊娠率、流产率、异位妊娠率、活产率以及中重度OHSS发生率,存在总Gn用量少、刺激时间短等优势,不失为一种简单、有效、可靠、灵活的选择,但在应用时仍需警惕OHSS风险。本文为回顾性研究,患者的基线水平难以控制,各组超促排卵方案病例数差异大,导致研究结果具有一定局限性,但本研究结果仍一定程度反映了不同的超促排卵方案对PCOS患者的应用效果,将来需要通过前瞻性研究、扩大样本量进一步验证。
