翻瓣式鼓膜外耳道瓣夹层法修补完全或近完全鼓膜穿孔的临床观察
2022-06-14李东海葛鹏黄方名
李东海 葛鹏 黄方名
鼓膜成形术是最常见的耳部手术之一,其目的 是恢复中耳传音的功能[1]。鼓膜成形术主要有外植法、内植法和夹层法。每种技术都有其优缺点。外植技术中可能存在鼓膜外移外侧化愈合、前缘钝角愈合、上皮囊肿和延迟愈合的风险。内置法有移植物下移产生再穿孔、鼓室粘连,出现鼓膜内陷等。外植和内植法均不适合大或完全穿孔[2,3]。然而,无论采用何种技术,经验丰富的外科医生成功率都很高[4]。有滋养血管蒂的鼓膜外耳道瓣夹层法固定移植物比较牢靠,容易建立血运,保持良好的鼓膜形态和位置。我们采用该方法结合使用软骨膜作为移植物修补完全或近完全鼓膜穿孔46 例,取得较好的结果,报道如下。
资料与方法
1 临床资料
自2015 年1 月~2019 年12 月采用显微镜下滋养血管蒂的鼓膜外耳道瓣夹层法修补鼓膜穿孔的患者46 例(46 耳),男17 例,女29 例。年龄16~70岁,平均49.1±6.6 岁。病程4 月~40 年。其中干耳41例,湿耳5 例;累及后上和前上象限的近完全穿孔或有残余鼓膜大穿孔31 例,无残余鼓膜完全穿孔15 例,其中有鼓膜成形术失败病史3 例。所有患者给予薄层颞骨CT 扫描、耳内镜检查、咽鼓管功能检查以及术前和术后(最后一次)纯音测听检查(采用0.5、1、2 和3kHz 阈值计算),平均气导听阈(39.2±7.0)dB HL,气骨导差平均值(23.6±1.4)dB HL。薄层颞骨CT 扫描提示听骨链完整,咽鼓管功能正常,无中耳乳突病变;有乳突切除术或鼓室成形术的患者和严重听力损失的患者被排除在研究之外。
2 方法
所有病例均在全身麻醉显微镜下手术。分别于耳屏、屏脚间切迹、外耳道前、后、上、下各壁皮肤处皮下注射肾上腺素生理盐水溶液。首先采取耳屏上缘后面切口取耳屏软骨膜备用(方法见图1a-e)。在耳屏软骨和耳轮脚之间(屏脚间切迹)12 点位置用15 号刀片切开,牵开器扩大外耳道口,首先去除穿孔边缘的角化鳞状上皮,再向下至距鼓环约8~10mm、直达骨质表面切开外耳道上壁皮肤,再使用外耳道皮肤环切刀自切口下端分别向上、向后和向下的外耳道上壁弧形切开。肾上腺素小棉片进行创面止血、精细剥离外耳道皮肤直达鼓环,皮瓣朝纤维鼓环方向翻起并将其推向前,逐渐将残余鼓膜(或鼓环)上皮层与纤维层分离,完成滋养血管蒂位于前方的鼓膜-外耳道瓣。使用杯状钳去除锤骨柄下面和脐部表面的角化上皮;如果外耳道壁遮挡鼓环则行外耳道成形。鼓室腔放置适量明胶海绵颗粒,然后将适当大小软骨膜置于残余鼓膜纤维层或鼓环外耳道壁上,复位鼓膜外耳道瓣,使移植物位于外耳道皮瓣下和残余鼓膜上皮与纤维层之间(见图2a-d)。外耳道用明胶海绵及抗生素纱条填塞固定。术后使用抗生素3~7d,7d 后抽出外耳道填塞物。

图1 a.耳屏后上缘弧形皮肤切口;b.分离耳屏外耳道皮肤暴露耳屏软骨;c.在耳屏软骨上缘切开软骨膜并分离直至外耳道软骨部;d.取下的一侧耳屏软骨膜;e.复位耳屏后皮肤。
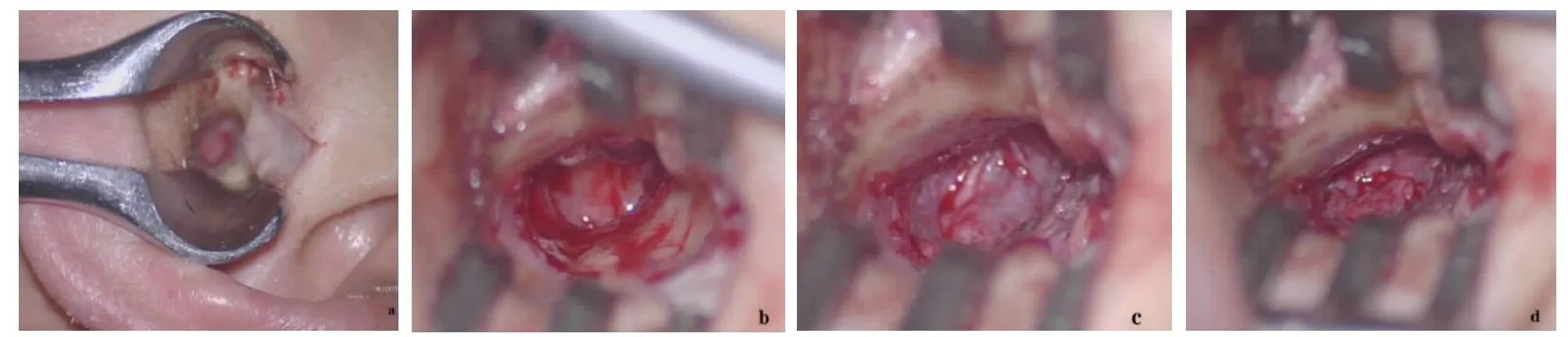
图2 a.屏脚间切迹切开;b.制作滋养血管蒂在前的鼓膜外耳道瓣及移植床;c.耳屏软骨膜放置在残余鼓膜纤维层或鼓环外耳道壁上;d.复位鼓膜外耳道瓣。
术后随访了至少6 个月,观察鼓膜穿孔闭合、有没有鼓膜外侧化或前角钝化和内陷粘连以及并发症发生率。术后3~6 月纯音测听复查听阈及气骨导差(Air-bone gap, ABG);使用SPSS 18.0 统计软件对数据行配对t检验,P<0.05 为差异有统计学意义。
结果
共有46 例鼓膜近完全或完全穿孔患者接受翻瓣式滋养血管蒂在前的鼓膜外耳道瓣夹层法鼓室成形术。随访时间为6 个月~1 年,平均8.4 个月。所有患者无侧方或前角钝化的穿孔完全闭合45 例。再穿孔1 例(边缘性未愈合),外耳道上皮囊肿1例。术前和术后气导听阈分别为(39.2±7.0)和(24.1±4.5)dB,术后均有明显改善,差异有统计学意义(P<0.001)。在0.5、1、2 和3kHz 时,气骨道差变化(闭合)分别为(12.8±3.1)、(10.2±2.7)、(5.7±2.2)和(4.0±1.8)dB,平均改善7.4±2.6dB,差异有统计学意义(P<0.001)。
讨论
文献报道鼓膜成形术技术方法很多,根据移植物放置在残余鼓膜固有层和鼓环上或下,鼓膜成形术主要分为外植法、内植法;Tos[5]根据对残余鼓膜上皮及鼓环皮肤的处理方式,将外植法可进一步分为:①去除残余鼓膜的上皮层而不覆盖移植物;②向外翻起鼓膜上皮和耳道皮肤,形成各种皮瓣并以此覆盖移植物边缘。在该方法中,间质移植物部分被置于皮瓣下方,因此也称这一方法为中间法(intermediate technique 或inlay technique);③夹层法完全取出残余鼓膜上皮和耳道皮肤,将筋膜放在鼓环上,然后用耳道皮肤覆盖筋膜。内植法进一步分为:①无鼓膜耳道瓣,通过鼓膜穿孔将移植物放置在鼓膜下,不需鼓膜切开;②有鼓膜耳道瓣,需要鼓膜切开,可以是后部、下部和前部鼓膜切开,或完全翻起鼓环;③夹层法,将移植物放置在鼓环和残余鼓膜下,采用与外植夹层法同样的方式以耳道皮肤覆盖穿孔。无论是显微镜下或是内镜下操作[7],有些方法成为常规技术,有的方法仅被用于一些特殊情况采用或被淘汰,每位术者根据鼓膜穿孔情况和自己技术特点而选择不同的修补方法[8,9]。
对于近完全或完全性鼓膜穿孔,或者残余鼓膜萎缩菲薄者,特别是有过修补失败者,无论是采用去除角化鳞状上皮的外植技术或去除黏膜层的内植技术,失败率较高,夹层法比较适合其要求,但是Tos 教授倡导的夹层法是将鼓膜-外耳道瓣完全分离去除,再次放入时解剖位置容易错位[5,6]。为此,我们采用向前翻瓣保留滋养血管蒂于前壁的鼓膜-外耳道瓣夹层技术修补近完全或完全性鼓膜穿孔。该技术术野清晰,能够完全去除穿孔边缘和锤骨柄上角化上皮,移植物完全准确放置在残余鼓膜纤维层或鼓环表面;同时切口偏外耳道口,使鼓膜-外耳道皮瓣较长,复位时可内移少许铺放在移植物表面,与移植物边缘的充分重叠,增加了接触面、加强稳定性;滋养血管蒂增强血供,从而提供了成功率。向前分离翻起外耳道瓣至鼓环处,很容易将鼓环和残余鼓膜上皮与纤维层完整分离,松弛部是整体向前翻起分离。
鼓膜成形术移植材料一般自体移植物,自体移植物种类较多,大家最常用的是颞肌筋膜和耳屏软骨膜。既往其移植物通常为颞肌筋膜或软骨膜,但可能由于鼓室负压、感染和血供不足等原因导致再穿孔。国内外文献报道采用耳屏软骨膜作为自体移植材料,修补鼓膜效果好。耳屏软骨膜取材方便,其大小足以满足完全穿孔,强度适宜,易于铺放和固定,且代谢率低,易存活,鼓膜穿孔愈合率高,听力提高程度与颞肌筋膜无明显差别,适合作为鼓膜修复材料[10]。我们对咽鼓管功能正常患者不主张使用带软骨耳屏软骨膜,虽然带软骨可以增强抗感染力,但我们认为仍然影响鼓膜生物力学。
我们的结果显示,翻瓣式滋养血管蒂在前的鼓膜外耳道瓣夹层法鼓室成形术,为近完全或完全鼓膜穿孔修补提供了一个移植成功率高和良好的听力结果。是一种比较成功的技术,而且适用于所有类型的鼓膜穿孔,该方法操作简单。
