膝骨性关节炎单髁置换是否联合关节镜清理比较
2021-12-27李永奎李正疆吉海波班照楠邢叔星
李永奎,李正疆,吉海波,班照楠,邢叔星,黄 强
(成都市第五人民医院骨科,四川成都 611130)
原发性OA发展进程可累及多个间室,包括内侧、外侧和髌股间室[1]。然而,多达30%的患者只发生在一个间室,尤其是内侧间室。全膝关节置换术一直是治疗中晚期OA最有效的手术方式。美国一项研究表明,1/3的全膝关节置换术扩大了手术指证,存在过度医疗情况[2]。Oxford牛津单髁置换术较全膝关节置换术具有微创、保留骨量及韧带的独特优势,可最大限度保留患者本体感觉,恢复膝关节功能,临床疗效满意[3]。UKA术前适应证的把握相当关键,大多数病例可通过站立全长位X线片及MRI明确,但文献报道,仍有10%的患者需要术中进行判断才能决定手术方式[4]。关节镜技术可辅助诊断膝关节OAKL分期、判断外侧间室软骨情况、前叉韧带是否损伤,充分弥补术前辅助检查评估困难的OA患者[5]。此外,关节镜技术可清除关节腔炎性滑膜组织、修整半月板及取出游离体,达到缓解疼痛的目的。故本研究回顾性对比UKA联合关节镜清理术与单纯UKA治疗内侧室骨性关节炎的临床疗效。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)所有病例均符合中国骨关节炎诊治指南(2007版)制定的膝骨关节炎诊断标准且病变主要局限于膝前内侧间室;(2)内侧膝关节间隙骨对骨磨损;(3)前交叉韧带功能完好;(4)内翻畸形可以纠正;(5)外侧间隙为全层软骨:(6)内外翻畸形<15°,并且内翻畸形在屈曲20°位可被手法纠正,屈曲挛缩<5°和膝关节活动度≥90°;(7)经正规的药物及物理疗法治疗,症状无缓解者。
排除标准:(1)年龄<55岁或>80岁,运动量较大者;(2)神经肌肉疾病或神经退行性变;(3)膝关节周围或全身存在活动性感染灶;(4)病态肥胖(BMI>30 kg/m2);(5)前交叉韧带缺失;(6)固定内翻畸形>15°,屈曲畸形>15°;(7)膝关节不稳者,外侧间室、髌骨关节严重退变。
1.2 一般资料
2016年1月—2019年12月在本院骨科就诊的膝关节骨性关节炎患者232例,共64例符合上述标准,纳入本研究。采用 (借助计算机软件产生的随机数字按照1∶1)将患者分为两组,单纯行UKA组患者32例(单纯组),UKA联合关节镜清理组32例(联合组)。两组术前一般资料见表1,两组患者年龄、性别、BMI、病程、术侧、内侧室Kellgren-Law⁃rence(K-L)影像分期的差异均无统计学意义(P>0.05)。本研究获医院伦理委员会审批,所有患者均知情同意。

表1 两组患者术前一般资料与比较
1.3 手术方法
单纯组:手术均由同一主刀医生完成,麻醉满意后,患者取仰卧位;常规消毒铺巾后沿股内侧肌髌骨止点以远、髌骨内侧缘至胫骨结节内侧弧形切开髌上囊及关节囊;Z型拉钩牵开髌骨,保护内侧副韧带行胫骨髓外定位,调整胫骨截骨导向器,后倾5°,测量胫骨深度后截骨;采用间隙定位技术固定股骨远端导向器,选择股骨截骨角度,行股骨远端截骨;取出组件确定间隙垫厚度,测量股骨、胫骨假体大小,钻孔,安置试模,测定屈伸间隙,冲洗,填充骨水泥,安置假体,刮除多余骨水泥后安装活动垫片,放置引流管后,膝关节屈曲位缝合,无菌辅料包扎后术毕。
联合组:常规消毒铺巾后,取内外侧膝眼建立关节镜通道,关节镜进入关节腔探查髌上囊、内外侧间沟、内外侧间室、前后交叉韧带情况,确定是否具有行UKA指征,探查过程中发现游离体、半月板损伤、软骨损伤的情况同期行半月板修整成行术、滑膜清理术、游离体取出术、外侧间室软骨轻度退变行微骨折术。随后行UKA术,手术过程同单纯UKA组。
1.4 评价指标
围手术期记录术中出血量、手术时间、总引流量、住院天数。采用疼痛视觉模拟评分(visual ana⁃logue score,VAS)、美国特种医院膝评分(Hospital of special surgery,HSS)、膝关节活动度(range of mo⁃tion,ROM)评价临床效果。行影像检查,测量股胫角(femorotibial angle,FTA)、胫骨内侧角(medial proximal tibial angle,MPTA)、胫骨后倾角(posterior tibial slope,PTS);评估假体位置,有无松动、骨溶解等相关并发症情况。
1.5 统计学方法
应用SPSS 20.0统计软件进行统计分析。计量数据以±s表示,资料呈正态分布时,两组间比较采用独立样本t检验,组内时间点比较采用单因素方差分析;资料呈非正态分布时,采用秩和检验。计数资料采用x2检验或Fisher精确检验。等级资料两组比较采用Mann-whitney U检验。P<0.05为差异有统计学意义。
2 结果
2.1 围手术期情况
两组患者均顺利完成手术,联合组术中发现外侧半月板III度损伤2例,同时行外侧半月板清理成形术;外侧间室软骨退变3例,行软骨微骨折术;髌上囊滑膜炎2例,行滑膜清理术;联合组术后所有切口均1期愈合,未出现伤口感染、深静脉血栓形成等并发症。单纯组有2例患者术后切口愈合不佳,经积极换药处理,伤口痊愈;1例患者出现深静脉血栓,转入血管外科积极治疗后康复。两组患者围手术期资料见表2。单纯组手术时间显著少于联合组(P<0.05),但两组术中出血量、术后引流量、住院时间、下地时间的差异均无统计学意义(P>0.05)。
表2 两组患者围手术期资料(±s)与比较
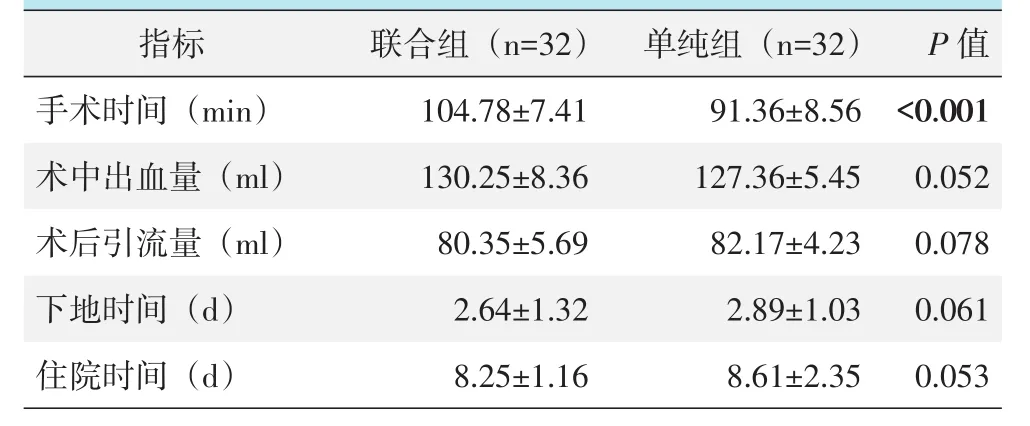
表2 两组患者围手术期资料(±s)与比较
images/BZ_13_1298_1473_1594_1539.pngimages/BZ_13_1594_1473_1874_1539.pngimages/BZ_13_1874_1473_2147_1539.png指标手术时间(m i n)联合组(n=3 2)1 0 4.7 8±7.4 1单纯组(n=3 2)9 1.3 6±8.5 6 P值<0.0 0 1 0.0 5 2术后引流量(m l)下地时间(d)住院时间(d)8 0.3 5±5.6 9 2.6 4±1.3 2 8.2 5±1.1 6 8 2.1 7±4.2 3 2.8 9±1.0 3 8.6 1±2.3 5 0.0 7 8 0.0 6 1 0.0 5 3
2.2 随访结果
所有患者随访时间12~32个月,平均(25.94±2.34)个月。随访过程中单纯组有1例患者术后3个月仍出现外侧间室疼痛,经复查MRI考虑外侧半月板3度损伤,后行膝关节镜半月板修整成形术,疼痛缓解。联合组有1例术后出现伤口感染,经清创并更换半月板垫片后痊愈。两组患者术后膝关节活动度增大,疼痛减轻。
两组患者随访结果见表3。随时间推移,两组VAS评分显著减少(P<0.05),而HSS评分和膝伸屈ROM显著增加(P<0.05)。术前至术后12个月,两组VAS和HSS评分及膝伸屈ROM的差异均无统计学意义(P>0.05),但是,术后18个月和末次随访时,联合组VAS评分、HSS评分和膝伸屈ROM均显著优于单纯组(P<0.05)。
表3 两组患者随访结果(±s)与比较

表3 两组患者随访结果(±s)与比较
2.2 0±0.8 5 1.7 5±0.1 2 0.7 8±0.2 1 0.6 8±0.0 4<0.0 0 1 5 1.2 3±2.2 3 7 2.2 5±3.7 5 8 6.2 5±2.4 7 8 9.4 7±9.1 2 9 4.2 4±9.2 3 9 5.8 5±8.0 4<0.0 0 1 1 2 9.6 1±9.2 3 1 2 0.5 6±1 0.7 5 1 2 3.2 5±8.4 7 1 3 2.4 7±9.1 2 1 3 5.2 1±9.2 3 1 3 4.7 2±4.8 9<0.0 0 1 H S S评分(分)膝伸屈R O M(°)0.6 3 2 0.5 6 3 0.0 3 6 0.0 4 2术后3个月术后1 2个月术后1 8个月末次随访P值术前术后1个月术后3个月术后1 2个月术后1 8个月末次随访P值术前术后1个月术后3个月术后1 2个月术后1 8个月末次随访P值2.0 6±0.9 6 1.6 3±0.3 2 1.1 2±0.1 4 1.3 5±0.0 9<0.0 0 1 5 0.5 6±3.6 9 7 1.8 7±5.4 2 8 3.5 6±7.9 8 8 7.4 3±6.3 9 8 9.1 2±7.2 4 9 0.3 5±7.2 9<0.0 0 1 1 3 1.2 0±6.4 2 1 1 9.8 7±1 0.4 2 1 2 0.8 9±7.9 8 1 2 6.5 3±8.3 9 1 2 7.1 2±5.6 9 1 2 8.9 4±8.5 5<0.0 0 1 0.1 2 5 0.2 3 0 0.2 5 3 0.3 5 2 0.0 0 2 0.0 0 4 0.4 1 2 0.0 8 5 0.0 9 4 0.6 4 2 0.0 3 7 0.0 4 6
2.3 影像评估
两组患者影像测量结果见表4。与术前相比,两组患者术后FTA显著减小(P<0.05)、MPTA显著增加(P<0.05),而 PTS两组均无明显变化(P>0.05)。相应时间点,两组间FTA、MPTA和PTS的差异均无统计学意义(P>0.05)。术前两组间外侧室K-L分级的差异无统计学意义(P>0.05),但是末次随访时,联合组外侧室K-L分级显著优于单纯组(P<0.05)。联合组典型病例见图1。
表4 两组患者影像测量结果(°,±s)与比较

表4 两组患者影像测量结果(°,±s)与比较
P T S(°)0.0 9 6 0.1 2 5 0.3 2 5 M P T A(°)外侧室K-L(例,I/I I/I I I)末次随访P值术前术后1周末次随访P值术前术后1周末次随访P值术前末次随访P值2 8/3/1 0.0 6 4 1 7/1 0/5 0.0 9 8 0.0 4 1 1 7 1.2 3±4.8 6<0.0 0 1 8.3 2±4.2 5 7.0 1±3.0 2 7.3 6±2.3 2 0.2 9 6 8 2.3 2±4.5 5 8 6.1 4±2.6 3 8 6.1 5±7.6 9<0.0 0 1 2 4/6/2 0.5 4 6 0.3 6 5 0.0 5 6 0.2 3 6 1 7 0.5 8±2.3 2<0.0 0 1 9.5 4±2.3 3 7.5 4±2.4 4 7.0 5±1.4 3 0.1 3 6 8 3.5 4±5.2 4 8 7.3 2±3.2 1 8 7.1 6±6.3 2<0.0 0 1 2 2/7/3 0.0 5 6
3 讨论
膝内侧单间室OA阶梯治疗是目前关节外科医生讨论的热点。根据患者的年龄、活动度和膝关节退变情况,主要手术方式包括关节镜清理术、膝关节单髁置换术、胫骨高位截骨和全膝关节置换术[6]。近年来,国内积极推广膝关节骨关节炎保膝治疗理念[7]。UKA相对于TKA提供了一种创伤较小的手术选择,可以保留正常的膝关节结构,在失败后可以翻修行TKA[8]。Pandit等[9]研究了 1 000 例内侧间室牛津膝UKA,以再次手术作为终点,术后10年生存率为94%,15年生存率为91%。Weale等[10]报道与TKA相比,UKA具有更好的功能恢复,具有更高的性能和更好的患者满意度。本研究中两组患者末次随访VAS、HHS评分及ROM较术前明显提高,差异具有统计学意义(P<0.05)。术后随访假体位置良好,无松动移位的情况。
UKA术后不明原因的疼痛是最常见的不满和翻修原因之一。单髁置换术仅对内侧病变间室进行置换,而外侧间室病变进展从而引起膝前疼痛是手术翻修的主要原因。UKA术后外侧间室的退变一方面与术前病例选择不当有关。另一方面与内翻畸形的过度矫正,将应力转移至外侧间室,加速了退变[14-15]。此外,Mencia等分析指出UKA术后外侧膝关节间隙的疼痛可能与外侧半月板损伤有关,不完全是由外侧退变所引起[16]。因此,UKA术前严格掌握适应证、术中外侧间室病变的判断是决定其近期疗效及远期假体生存率的关键。
随着运动医学的发展,关节镜技术在UKA术中对外侧间室病变观察与处理具有优势,半月板的修整成形、软骨的微骨折、滑膜的清理可明显延缓外侧间室的退变,有效缓解疼痛,提高术后疗效。文涛等报道了516例接受UKA患者,其中12例骨关节炎伴有膝关节外侧半月板损伤,采用常规关节镜探查及外侧半月板成形术联合UKA治疗,疗效满意[17]。赵达锋等[18]2019年纳入膝关节患者83例(94膝),随访(30.32±10.51)个月,UKA联合关节镜末次随访ROM、WOMAC和VAS评分优于常规组。本研究中联合组术中外侧半月板3度损伤2例,同时行外侧半月板清理形成术。外侧间室软骨退变3例,并行软骨微骨折术。髌上囊滑膜炎2例,并行滑膜清理术,术后疗效满意。联合组在术后18、24个月随访中HSS评分及ROM较单纯组升高,VAS评分低于单纯组,差异具有统计学意义(P<0.05),与上述文献报道一致。
综上所述,笔者认为UKA联合关节镜技术对于膝关节内侧OA疗效满意,一方面可以更加准确地筛选病例,同时可以进行外侧间室病变的处理,术后远期疗效优于单纯行UKA组。本研究存在一些缺陷,病例数较少,均为回顾性研究。两组病例外侧间室是否进展为OA以及发生率,有待进一步研究证实。
