眼B超联合OCT检查在玻璃体后脱离中的应用
2021-12-08项璋王斌
项璋 ,王斌
(1.浙江中医药大学,浙江 杭州 310053;2.浙江省立同德医院,浙江 杭州 310012)
玻璃体后脱离(posterior vitreous detachment,PVD)是眼科常见疾病,主要是指视网膜内界膜和玻璃体后界膜分离,是造成玻璃体积血、视网膜脱离、黄斑裂孔和黄斑前膜的重要原因。PVD患者多以 “眼前黑影飘动”为早期表现。在临床工作中,典型的PVD多根据其临床表现和眼科仪器检查来明确诊断。眼科仪器检查包括传统眼底照相、眼B超及光学相干断层扫描(optical coherence tomography,OCT)等。B超和OCT检查各有其局限性和优势[1],现探讨联合眼B超和OCT以及单独应用眼B超或OCT对PVD进行诊断的优劣,报道如下。
1 资料与方法
1.1 一般资料 选择2020年5-10月在浙江省立同德医院诊断为玻璃体后脱离的患者60例(120眼),排除年龄>56岁、有视网膜严重病变及有精神障碍等无法配合研究者。60例中男36例(72眼),女24例(48眼);年龄30-56岁。临床诊断标准:眼底检查发现Weiss环、眼前有黑影,或伴有眼前闪光感。
1.2 方法 所有患者均作常规眼科检查,包括裸眼视力、矫正视力检测、验光、眼压、角膜内皮镜、角膜地形图、直接检眼镜等,并进行眼科B超、视野、OCT等特殊检查。根据患者主诉、临床表现及相关眼科检查明确PVD诊断。对已明确诊断的PVD患者进行回顾性分析。分析眼B超、OCT及眼B超联合OCT的诊断阳性率。眼B超采用天津迈达MEDA眼A/B超机MD-2400S,患者取平卧位,标记患病点,让患者轻闭眼,在眼球和眼眶之间的眼睑上涂耦合剂,调整探头的频率至10MHz,将探头移动到眼睑上,调整仪器,沿角膜缘各钟点位置,对眼球进行横切、纵切、轴切扫描,观察患者玻璃体内的异常回声,尤其是条带状异常回声,发现病变后在不同位置以不同角度进行探查。OCT机采用德国海德堡SPECTRALIS OCT检查,患者取坐位,患者下颌放在托架上,眼和仪器的标线在同一水平,嘱患者睁眼,注视仪器注视点,调整仪器进行扫描,扫描范围黄斑周边6mm×6mm,激光波长840nm,观察患者玻璃体内的异常回声。操作均由同一高年资医师完成,检查结果均由三位具有高级职称的医师盲法独立阅片分析。
1.3 诊断标准 在B超检查中,如患者玻璃体腔内出现连续性的带状弱回声、运动和后运动试验均为阳性,未见异常血流信号,即可诊断为“玻璃体后脱离”。在OCT检查中,患者玻璃体腔内如出现连续性的带状弱回声,未见视网膜异常信号,即可诊断为“玻璃体后脱离”。在眼B超联合OCT检查中,只要一种检查方法阳性即可诊断为玻璃体后脱离。当玻璃体与视网膜相连诊断为“不完全玻璃体后脱离”,不相连诊断为“完全性玻璃体后脱离”[2-3]。以综合的临床诊断为诊断金标准。
1.4 统计学处理 采用SPSS17.0统计软件进行分析,计数资料以百分率表示,采用χ2检验。
2 结果
在诊断玻璃体后脱离中,眼B超联合OCT的诊断阳性率高于单独行眼B超或OCT,差异具有统计学意义(P<0.01)。详见表1。
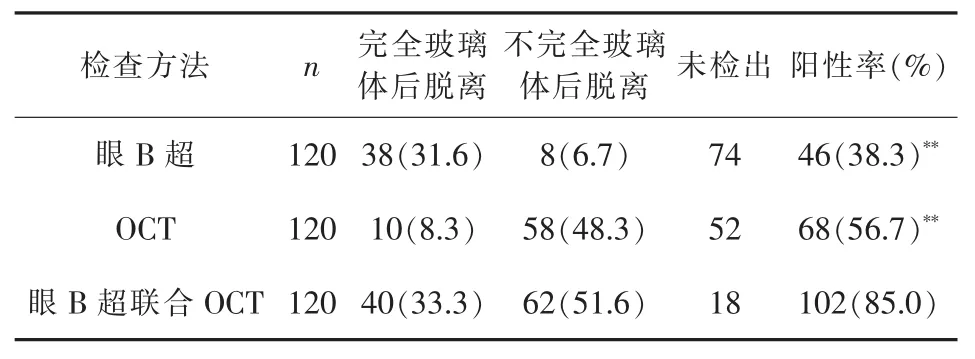
表1 三种检查方法对玻璃体后脱离诊断的阳性率[n(%)]
3 讨论
PVD是一种眼科玻璃体疾病。当发生玻璃体后脱离时,患者会注意到眼前有漂浮物,如点状、飞蝇、环形物等。脱离的玻璃体对视网膜造成牵拉,会有“闪电感”。牵拉导致血管破裂产生玻璃体出血时有“红色烟雾感”。过强的牵拉导致视网膜裂孔和视网膜脱离时有遮挡感。传统的眼底检查特别是小瞳孔下的眼底检查极易忽视PVD。临床上常用眼B超和OCT的影像表现来诊断。
眼B超及OCT具有无创性、无需散瞳、可重复性高的优势,目前在眼科临床得到广泛应用。眼B超检查对PVD诊断具有可以克服屈光介质混浊给诊断带来困难的优点,但是眼科B超的纵向分辨极限是波长的一半,而眼科B超多为10兆赫以上,理论分辨率应为0.1mm,故当病变轻微时,B超不一定能发现[4],而OCT弥补了这一不足。OCT是眼科的一种崭新技术,“能观察活体视网膜的厚度”是其特点。目前的OCT仪器可提供更快的扫描速度、更细小的分辨率、更精确的测量功能,尤其是新一代的频域OCT,带来前所未有的高分辨率活体视网膜断层影像,因此,在B超未能发现病变时OCT已经能检查出微小的病变,但OCT不能穿透致密的组织,且在扫描周边区域时医师需有高超的处理能力,要在保证患者固视不动的情况下进行周边部扫描,所以当患者屈光介质混浊或病变在周边部,OCT会出现漏诊现象[5]。
本研究中,不完全玻璃体后脱离病例OCT发现58例(48.3%),眼 B 超发现 8例(6.7%),OCT 检查优于B超,差异有统计学意义(P<0.01)。完全玻璃体后脱离病例眼 B超 38眼(31.6%),OCT发现 10眼(8.3%),B超检查优于OCT,差异有统计学意义(P<0.05),证明这两种方法各有优缺点。虽然OCT发现玻璃体后脱离68眼(56.7%),眼B超发现玻璃体后脱离46眼(38.3%),OCT检查优于B超,差异有统计学意义(P<0.01),这与本研究患者年龄较小、不完全玻璃体后脱离例数较多而完全玻璃体后脱离例数较少有关。最后,眼B超联合OCT发现玻璃体后脱离102眼(85.0%),其中完全玻璃体后脱离40眼(33.3%),不完全玻璃体后脱离62例(51.6%);与眼B超发现玻璃体后脱离46眼(38.3%)、完全玻璃体后脱离38眼(31.6%),不完全玻璃体后脱离8例(6.7%)和OCT发现玻璃体后脱离68眼(56.7%)、完全玻璃体后脱离10眼(8.3%)、不完全玻璃体后脱离58例(48.3%)相比,差异均有统计学意义(P<0.01)。
因此,在PVD患者病变轻微眼B超无法发现病变时OCT已能检测出早期PVD;当患者屈光介质混浊或病变在周边部时可通过眼B超发现PVD。眼B超与OCT检查结合可以优势互补,提高诊断的阳性率。
综上所述,在临床工作中,眼B超联合OCT检查能够提高PVD诊断率,为临床医生诊断提供依据,并且对患者治疗方案的拟定具有重要作用。
