脾动脉栓塞术治疗急诊外伤性脾破裂患者的临床效果
2021-03-01肖志鹏
肖志鹏
厦门大学附属第一医院杏林分院急诊外科 (福建厦门 361022)
外伤性脾破裂患者会出现内出血,若出血未得到及时有效的控制,易引发失血性休克,严重危及患者的生命安全。及时有效地止血是临床治疗外伤性脾破裂患者的首要原则。近年来,脾修补术、脾动脉栓塞术等保脾手术在外伤性脾破裂患者的临床治疗中应用较多,可在止血的同时尽可能地保留患者的脾脏组织,减轻对机体免疫功能的损伤,但临床对2种术式的优劣仍存在一定争议[1]。鉴于此,本研究旨在探讨脾修补术、脾动脉栓塞术治疗急诊外伤性脾破裂患者的效果及对T淋巴细胞水平的影响,现报道如下。
1 资料与方法
1.1 一般资料
选择2015年5月至2020年5月厦门大学附属第一医院杏林分院收治的64例外伤性脾破裂患者作为研究对象,根据患者家属的意愿分为两组,各32例。对照组男20例,女12例;年龄27~52岁,平均(39.51±4.72)岁;致伤原因:交通事故伤13例,高空坠落伤5例,尖物刺伤5例,挤压伤9例;脾损伤分级:Ⅰ级17例,Ⅱ级15例。试验组男19例,女13例;年龄28~52岁,平均(39.53±4.75)岁;致伤原因:交通事故伤14例,高空坠落伤4例,尖物刺伤3例,挤压伤11例;脾损伤分级:Ⅰ级18例,Ⅱ级14例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。患者家属均签署知情同意书。本研究经医院医学伦理委员会批准。
纳入标准:符合《外科学》[2]中外伤性脾破裂的相关诊断标准,且经腹部CT检查确诊;可耐受本研究手术及麻醉药物者;首次进行脾脏手术者。排除标准:合并严重感染性疾病者;合并凝血功能障碍者;近3个月使用过糖皮质激素、环孢菌素等影响T淋巴细胞水平药物者;合并恶性肿瘤者。
1.2 方法
对照组行脾修补术治疗:全身麻醉后协助患者取仰卧位,常规消毒、铺巾,于左侧肋缘下做一横切口(切口长度根据患者脾脏大小、有无粘连及患者体形而定),充分暴露整个脾脏,进腹后清除腹腔内积血及血凝块,然后全面探查脾破裂情况,并根据探查结果选择脾修补联合大网膜填塞术或单纯脾修补术治疗;术者左手伸入腹腔,通过捏紧脾蒂方式进行止血,待血凝块完全清除后,术者右手将脾脏向前内侧方向托起,并切除坏死的脾脏组织,然后用7号丝线在距出血创缘1~1.5 cm处采用间断缝合法缝合修补脾脏裂口;修补完毕后,术者松解阻断的脾蒂,仔细观察无活动性出血后,用0.9%氯化钠注射液冲洗腹腔,然后常规放置引流管,逐层缝合腹腔切口,完成手术,术后给予抗生素进行抗感染治疗。
试验组行脾动脉栓塞术治疗:全身麻醉后协助患者取仰卧位,术者采用改良Seldinger穿刺法穿刺患者右侧股动脉,然后将RH管自右侧股动脉送至脾动脉主干行脾动脉造影,确认脾动脉走向、出血位置及出血速度等情况;确定出血动脉分支后,将微导管选择性插入出血动脉分支,然后在透视下缓慢推注明胶海绵颗粒直至出血完全停止,将导管退至脾动脉主干,再次通过造影观察栓塞效果,并根据造影结果决定是否追加栓塞剂;待造影确认栓塞成功后,加压包扎穿刺部位,完成手术;术后制动6 h,并给予抗生素进行抗感染治疗。
1.3 评价指标
(1)比较两组围手术期相关指标,包括手术时间、术中出血量、住院时间。(2)比较两组术前、术后4周的T淋巴细胞水平,采集空腹静脉血3~5 ml,采用流式细胞仪(深圳迈瑞生物医疗电子股份有限公司,型号BriCyte E6)测定全血中CD3+、CD4+、CD8+、CD4+/CD8+水平;CD3+正常范围为61%~85%,CD4+正常范围为28%~58%,CD8+正常范围为19%~48%,CD4+/CD8+正常范围为1.66±0.33。
1.4 统计学处理
2 结果
2.1 两组围手术期相关指标比较
试验组手术时间、住院时间短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05),见表1。
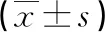
表1 两组围手术期相关指标比较
2.2 两组手术前后T淋巴细胞水平比较
术前,两组CD3+、CD4+、CD8+、CD4+/CD8+水平比较,差异无统计学意义(P>0.05);术后4周,两组CD3+、CD4+、CD4+/CD8+水平均高于术前,CD8+水平均低于术前,且试验组CD3+、CD4+、CD4+/CD8+水平均高于对照组,CD8+水平低于对照组,差异有统计学意义(P<0.05),见表2。
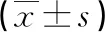
表2 两组手术前后T淋巴细胞水平比较
3 讨论
脾脏内含有大量的巨噬细胞和淋巴细胞,是机体细胞免疫及体液免疫的中心,在抗感染、免疫调节、抗肿瘤方面发挥着重要的作用。脾脏血运丰富、质地脆弱,当受到外力作用时极易破裂,造成大出血,威胁患者的生命安全。既往常采用脾切除术治疗外伤性脾破裂患者,虽可快速、有效止血,但需切除患者脾脏组织,会降低患者的免疫功能,增加术后感染的发生风险,不利于其身体的恢复[3]。因此,如何在快速、彻底止血的前提下尽可能地保留患者的脾脏组织,维持机体正常免疫功能是临床亟需解决的问题。
本研究结果显示,试验组手术时间、住院时间均短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05);术后4周,两组CD3+、CD4+、CD4+/CD8+水平均高于术前,CD8+水平均低于术前,且试验组CD3+、CD4+、CD4+/CD8+水平均高于对照组,CD8+水平低于对照组,差异有统计学意义(P<0.05)。上述结果表明,与脾修补术相比,脾动脉栓塞术可缩短急诊外伤性脾破裂患者手术时间及住院时间,减少术中出血量,改善T淋巴细胞水平。分析其原因在于,脾修补术可在直视下对脾破裂处进行止血,止血成功率较高,但该术式需切开患者腹腔进行操作,手术时间较长,术中出血量较大,且手术造成的较大创伤会对机体产生强烈刺激,进一步影响其免疫功能,往往不利于术后恢复[4-5];脾动脉栓塞术采用改良Seldinger穿刺法进行手术,对机体的创伤较小,且可确保脾脏组织的完整性,降低手术对机体免疫功能产生的影响,利于其术后免疫功能的恢复,缩短住院时间[6],同时脾动脉栓塞术通过血管造影方式确定出血情况,并在透视下进行手术,可缩短手术时间,减少术中出血量,达到快速、准确止血的效果,从而促进术后恢复[7]。
综上所述,与脾修补术相比,脾动脉栓塞术可缩短急诊外伤性脾破裂患者的手术时间及住院时间,减少术中出血量,改善其T淋巴细胞水平。但本研究纳入的对象仅为脾损伤程度较轻(Ⅰ~Ⅱ级)的患者,今后还需扩大样本量研究脾动脉栓塞术对脾损伤程度较为严重(Ⅲ~Ⅳ级)患者的治疗效果。
