股骨颈骨折复位内固定术后股骨颈短缩危险因素分析
2020-12-05王海洋郭思远王龙岗
陈 德,王海洋,郭思远,王龙岗
皖北煤电集团总医院(蚌埠医学院第三附属医院) 骨二科,安徽 宿州 234000
股骨颈骨折是较常见的骨折类型,多见于中老年患者[1]。手术是目前治疗股骨颈骨折的主要方法,且以复位内固定术为主。由于股骨颈存在解剖结构与血供条件的特殊性,股骨颈骨折术后可能出现股骨头缺血性坏死、静脉血栓形成等并发症,严重影响患者预后及生活质量。空心钉内固定术的操作方法较简单、固定牢固,有利于患者术后快速恢复。且术后合并股骨头坏死的发生率明显下降[2-3];但部分患者术后可出现股骨颈短缩的现象,造成髋关节功能障碍[4]。有研究发现,高龄、体质量指数升高是股骨颈骨折内固定术后股骨颈短缩发生的重要危险因素[5]。目前,关于影响股骨颈骨折复位内固定术后股骨颈短缩危险因素的报道相对较少。因此,本研究旨在探讨股骨颈骨折复位内固定术后股骨颈短缩发生的危险因素。现报道如下。
1 资料与方法
1.1 一般资料 选取自2015年1月至2018年6月收治的接受空心钉内固定治疗的116例股骨颈骨折患者为研究对象。其中,男性61例,女性55例;年龄25~80岁,平均年龄(62.58±7.37)岁;体质量指数22~28 kg/m2,平均体质量指数(25.54±2.13)kg/m2;骨折Garden分型:Ⅰ型24例、Ⅱ型36例、Ⅲ型35例、Ⅳ型21例。纳入标准:(1)经临床与影像学检查(X线影像、CT或MRI等)确诊为股骨颈骨折;(2)单侧股骨颈骨折;(3)采用复位内固定术治疗;(4)新鲜骨折,手术均在受伤2周内进行。排除标准:(1)股骨颈病理性骨折;(2)存在其他部位骨折或创伤者;(3)术后发生股骨头坏死者;(4)存在恶性肿瘤者;(5)存在严重肝肾功能不全者;(6)存在造血系统及自身免疫性疾病者;(7)临床资料不完整者。本研究获得医院伦理委员会批准通过,且所有患者及其家属均签署知情同意书。
1.2 研究方法 分别于术后1、3、6、12、24个月对出院患者进行随访,应用标准骨盆正位X线影像及髋关节正侧位X线影像测量股骨颈短缩情况。采用外露螺钉长度测量法[6]测量股骨颈短缩的长度。
股骨颈短缩长度=螺钉钉杆外露长度测量值×空心螺钉钉帽实际厚度/螺钉钉帽厚度测量值
收集患者临床资料,包括患者年龄、性别、体质量指数、基础疾病史(高血压、糖尿病)、受伤至手术时间、骨折Garden分型[7]、骨折Pauwels分型[8]、术前骨密度T值、复位质量(Garden对线指数[9])、Singh指数[10]及术后髋关节功能Harris评分[11]等资料。

2 结果
本组116例股骨颈骨折患者中,复位内固定术后股骨颈短缩≥5 mm的发生率为43.1%(50/116)。单因素分析结果显示,患者年龄、体质量指数、受伤至手术时间、骨密度T值、Garden分型、Pauwels分型、Garden对线指数、Singh指数、负重时间、术后Harris评分与股骨颈骨折复位内固定术后股骨颈短缩的发生有关。见表1。将单因素分析结果纳入二分类Logistic回归模型进行多因素分析,结果显示,年龄>60岁、骨密度T值≤-2.5、Garden分型(Ⅲ~Ⅳ型)、Pauwels分型(Ⅲ型)、Garden对线指数(Ⅲ~Ⅳ型)、负重时间≤2个月和术后Harris评分是股骨颈骨折复位内固定术后股骨颈短缩发生的独立危险因素。见表2。
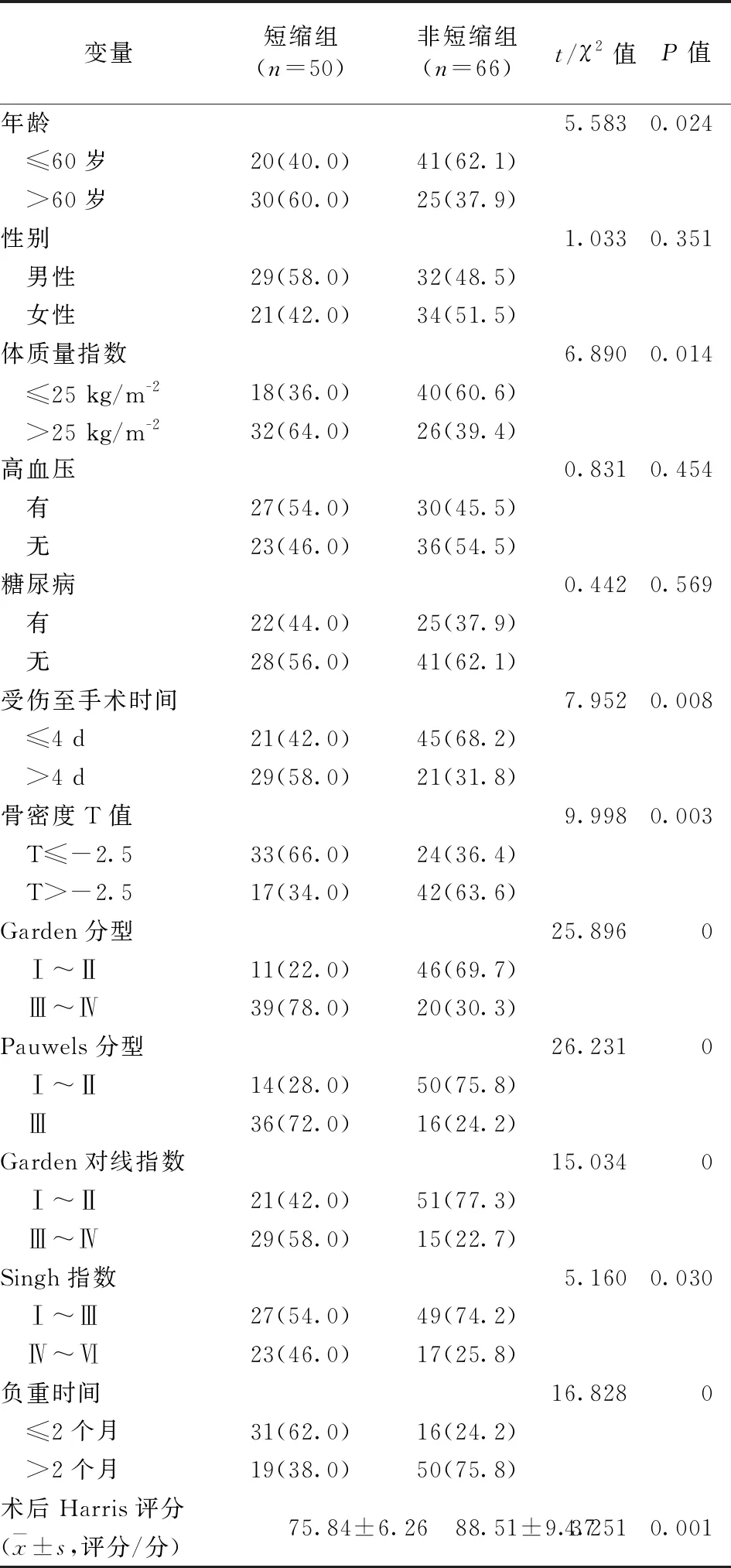
表1 影响股骨颈骨折复位内固定术后股骨颈短缩的单因素分析/例(百分率/%)
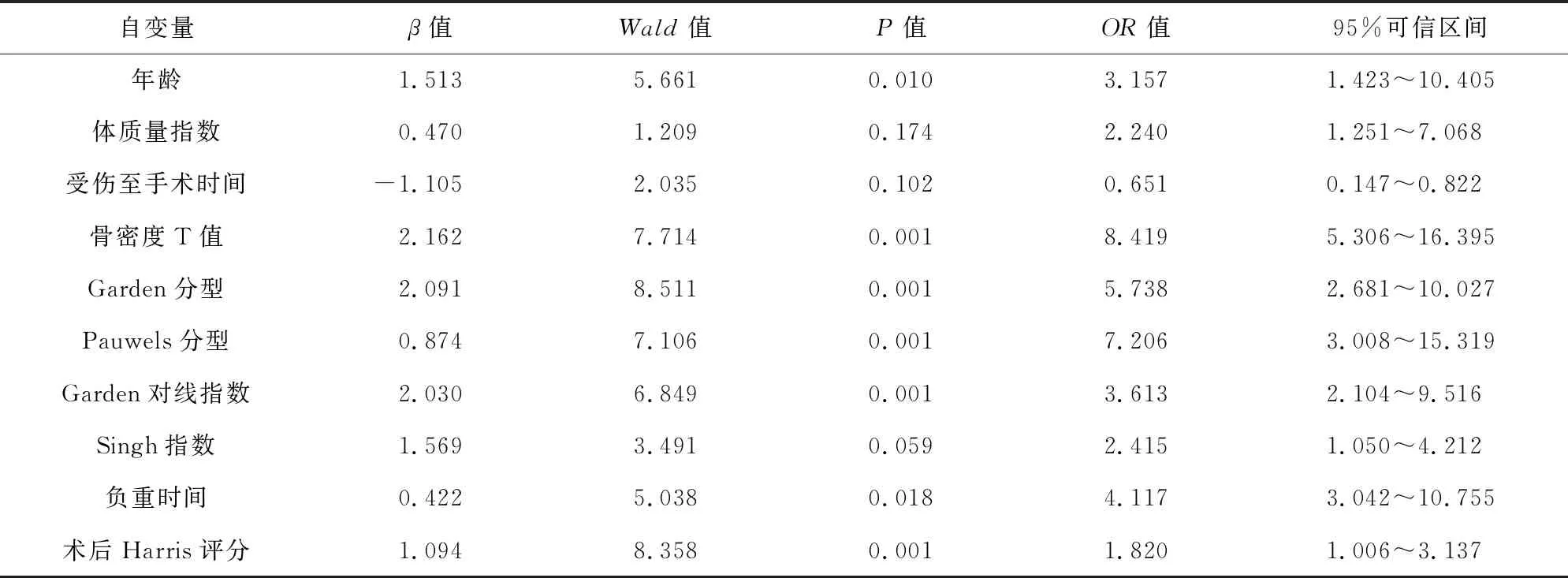
表2 影响股骨颈骨折复位内固定术后股骨颈短缩的多因素Logistic回归分析
3 讨论
股骨颈骨折是一种严重的创伤性疾病,通常由传导暴力与扭曲暴力两种形式诱发,力量由上至下,作用于股骨颈部,由旋转与成角应力造成骨折[12]。股骨颈短缩作为骨折术后的常见并发症之一,可导致臀中肌和臀小肌工作力臂缩短,患者维持正常步态所需的外展肌力增大,严重影响髋关节活动功能[13]。
有研究发现,股骨颈骨折空心钉内固定术后患者股骨颈短缩的发生率为41.8%~65.7%[14-15]。本研究结果显示,股骨颈骨折患者复位内固定术后股骨颈短缩的发生率为43.1%(50/116),与上述研究结果的存在一定差异,这可能与各研究间采用不同短缩程度的测量方法和纳入样本量不同等因素有关。本研究中,多因素Logistic回归分析结果显示,年龄、骨密度T值、骨折Garden分型、Pauwels分型、Garden对线指数、负重时间是股骨颈骨折复位内固定术后股骨颈短缩发生的危险因素。高龄患者多伴有不同程度的骨折疏松,患者年龄越大,骨质疏松越严重;股骨颈骨折后骨折端的骨质亦更容易被吸收,受压后可能出现股骨颈短缩。夏希等[6]的研究发现,股骨颈骨折术后股骨颈短缩的发生率随患者年龄增加而升高。骨密度可反映机体的骨矿含量,且在诊断骨质疏松症、预测骨折发生风险方面有重要价值。骨密度下降表明骨折部位的骨量明显减少,削弱了内固定对骨折的把持力以及对骨折轴向的压缩强度,从而使骨折部位易出现短缩。Garden分型、Pauwels分型是目前常用的两种股骨颈骨折分型方法。Garden Ⅲ、Ⅳ型和Pauwels Ⅲ型骨折常伴有部分粉碎性骨折和后皮质破坏,骨折术后骨质吸收更严重,且复位后易再发移位。当髋关节负重时,股骨颈断端不断被压缩,从而使股骨颈短缩[16]。Garden对线指数是评估股骨颈骨折复位质量评估较常用的指数,也被认为是骨愈合和股骨头存活的高度敏感辅助因子。Garden指数越低,患者骨折复位质量越好,发生股骨颈短缩的风险越低。本研究发现,短缩组Garden对线指数Ⅰ~Ⅱ患者比例明显低于非短缩组(P<0.05)。这说明,骨折复位质量与股骨颈短缩发生有关。过早负重可使骨折局部产生剪力,不利于骨折愈合;且过早负重亦容易导致患者术后内固定螺钉发生松动、切割等后果,使内翻畸形,影响骨折部位愈合,从而增加股骨颈短缩的发生风险[17]。Harris评分是评估髋关节功能的重要指标,其分数越高说明髋关节功能越好。本研究结果显示,股骨颈短缩组患者术后Harris评分明显低于非短缩组(P<0.05)。这与牟帅等[18]的研究结果相似。本研究结果显示,术后Harris评分是股骨颈骨折复位内固定术后股骨颈短缩的危险因素。这说明,Harris评分与股骨颈短缩的发生有关,且股骨颈短缩亦会影响患者的髋关节功能。
综上所述,年龄>60岁、骨密度T值≤-2.5、骨折Garden分型(Ⅲ~Ⅳ型)、Pauwels分型(Ⅲ型)、Garden对线指数(Ⅲ~Ⅳ型)、负重时间≤2个月和术后Harris评分是股骨颈骨折术后股骨颈短缩发生的危险因素,早期识别并对危险因素进行干预,可降低股骨颈骨折术后并发症的发生风险。
