多模式神经电生理监测对俯卧位手术患者体位相关神经损伤的预警作用
2020-10-18张春燕李瑛赵敏梁敏邱逸红
张春燕,李瑛,赵敏,梁敏,邱逸红
俯卧位是脊柱后路手术常见体位,具有利于暴露术野、便于手术操作的优点[1]。患者接受全身麻醉后丧失自主改变体位的能力,极易因体位安置不当而造成失明、周围神经损伤等并发症,甚至永久致残[2]。此外,术中减压、植入物的植入、矫形及X线检查等操作都要求改变体位,增加神经损伤风险。多模式神经电生理监测(Multimodal Intraoperative Monitoring,MIOM)可实时反映脊髓和神经功能状态,降低脊髓和神经损伤风险,已广泛应用于脊柱手术。华德河等[3]研究表明,MIOM技术是预防体位摆放及颈椎手术过程中脊髓、神经根损伤的有效工具。目前护理人员如何借助MIOM对体位相关性神经损伤进行风险控制的相关文献较少。鉴此,本研究探讨MIOM对体位相关神经损伤的预警作用及护理对策,为手术室护理提供借鉴。
1 资料与方法
1.1一般资料 选取2018年5月至2019年4月在中山大学孙逸仙纪念医院于MIOM下行脊柱后路手术患者为研究对象。入选标准:①脊柱退行性病变、创伤、畸形、感染、肿瘤疾病;②年龄≥15岁;③择期全麻下行脊柱后路手术。排除有癫痫病史、颅骨缺损或金属内置物、安装心脏起搏器等MIOM禁忌证[4]患者。共纳入157例,男89例,女68例;年龄16~87(42.3±3.5)岁。退行性病变或创伤接受颈椎手术33例;创伤、感染、畸形接受胸椎手术20例,退行性病变、畸形、肿瘤接受腰椎手术101例;退行性病变同时接受颈椎、腰椎手术3例。
1.2方法
1.2.1麻醉方式及体位摆放 采用气管内插管静吸复合全麻,在麻醉诱导和手术过程中未使用吸入麻醉剂,期间不再使用任何神经肌肉阻滞剂。根据手术方式和患者体型,选择适宜的体位支撑用物,并固定于转运床上相应位置。于转运床上麻醉成功后,由4名医护人员,采用轴线翻身法将患者安置于已成功安装俯卧位支撑用物的手术床上,妥善固定,避免坠床。检查确认双眼、颧骨及口鼻悬空,头部置于头托上,保持颈椎呈中立位;保持胸腹部悬空,避免会阴部及乳房受压;上肢根据手术部位或肩肘屈曲90°置于头部前外侧(胸、腰椎手术)或肩内收肘靠拢躯干并固定(颈椎手术),双腿自然弯曲,保持功能位,避免双膝部受压,足尖自然下垂并悬空[5]。术中密切观察患者体位变化,手术允许条件下,每隔1~2 h抬高患者头部及四肢暂缓局部受压。
1.2.2电生理信号监测方法 采用16通道神经电生理监测仪进行监测,采用体感诱发电位(SEP)+运动诱发电位(MEP)+自由肌电图(Free-run EMG)联合监测神经电生理变化。①SEP监测从外周神经到大脑皮层(上行)的功能状态[6],外周神经监测点为上肢正中神经和下肢胫后神经;②MEP监测从运动中枢到末梢肌肉的整个运动(下行)传导通路[7],记录肌肉包括肱二头肌和(或)肱三头肌、肱桡肌、三角肌、拇短展肌、小鱼际肌、股外侧肌、胫前肌、拇伸/收肌等;③Free-run EMG记录肌肉的电活动,正常状态下记录静息电位。所有患者采用同一神经电生理监测设备,并由同一神经电生理专业人员操作,全程实时持续监测并收集相应数据。患者麻醉后(体位安放前)数据为基线数据,术前(体位安放后)、术中和术后实时监测SEP、MEP及Free-run EMG的波形变化情况,记录相应时间段的异常电位。其中术中SEP监测频率为10 min/次,MEP监测频率为30 min/次,手术需要或关键步骤时增加监测频率,Free-run EMG设置时间极限为2 s。
1.2.3异常电生理信号的评估与护理干预 ①异常电生理信号的评估。以基线为基准,将手术过程中实时监测的3种波形与基线进行比较:SEP波幅迅速下降大于50%或潜伏期延长大于10%为异常;MEP振幅迅速降低80%或消失为异常[8];Free-run EMG持续出现动作电位为异常。②护理干预。护理人员根据MIOM异常结果,对患者体位重新安置,安置有效的评判指标为SEP和MEP恢复至基线水平或波形振幅在正常范围内,Free-run EMG恢复至基线水平。神经电生理信号异常的排查处置流程见图1。
1.2.4评价方法 统计体位相关波形异常发生情况。
2 结果
本组发生体位相关波形异常11例(颈椎后路手术6例,胸椎手术2例,腰椎手术3例),占7.01%。SEP波形异常4例,MEP波形异常3例,Free-run EMG波形异常4例。发现异常波形后,巡回护士立即进行体位异常排查,按程序进行体位微调后均恢复至基线水平,术后均未出现新的神经功能障碍或原有神经功能障碍加重。具体见表1。
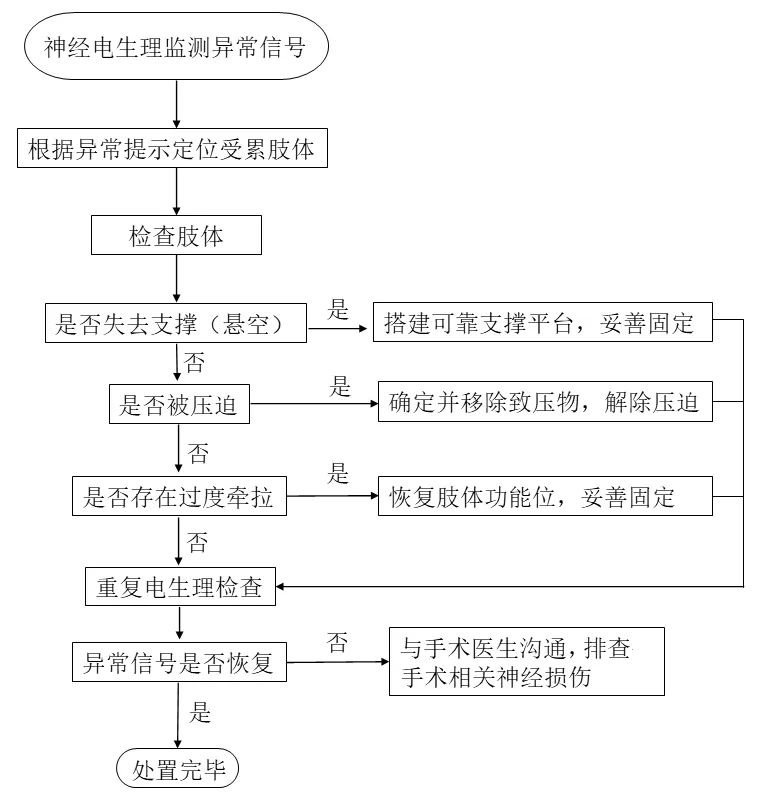
图1 神经电生理信号异常的排查处置流程图
3 讨论
3.1结果分析 麻醉状态下变动或固定患者体位,如果着力点不当,易使软组织、神经或血管所受的压力和拉力超过其所能耐受的生理限度,即可引起周围神经损伤[9-10]。遵循手术体位安置原则进行手术体位安置,术中密切观察,实施必要的保护措施,避免受压、牵拉等造成神经损伤是巡回护士的重要职责,其中尽早发现并处置增加神经损伤风险的体位异常是保证手术安全的核心部分。

表1 体位相关波形异常情况及护理处置结果
MIOM监测出现电生理信号异常,其实质为神经功能受损的提示,必须重视。本研究中所有出现MIOM异常信号患者,经及时调整与神经受损相关的异常体位,电生理信号可恢复至基线水平,即神经功能受损在及时干预后可恢复。术后48 h内随访证实:11例术后均未出现新的神经功能障碍或原有神经功能障碍加重。提示MIOM异常信号一旦出现,经及时正确处理,体位相关的神经损伤可以避免,这正是MIOM预警体位相关神经损伤的意义所在。
既往报道显示,体位不当易致损伤的神经有桡尺神经、臂丛神经、股前外侧皮支等,症状多为神经支配区域麻木、感觉缺失、肢体功能障碍,神经损伤往往需要几日到数月不等时间恢复,部分损伤为不可逆损伤,导致终生残疾,严重影响患者身心健康[11-13]。本研究中所有病例未发生上述情况,说明轻微神经受损如能早期发现,及早去除致损因素,则神经损伤愈早恢复。根据MIOM异常信号,监测人员通知巡回护士立即进行体位异常排查,缩短神经功能损伤因素对患者的作用时间,可能是11例患者未出现体位相关神经损伤的重要原因。同时证实本研究的干预流程可行、有效。
3.2原因分析及护理对策
3.2.1肢体失去支撑 由本研究可知,肢体失去支撑可发生于术中阶段,其发生一般与支撑平台或肢体位置发生改变等因素有关。本组1例患者因术中行O臂X线检查时,放射技术人员调节托手架,导致托手架松动,右上肢位置改变致肘关节悬空。即便没有MIOM,在使用设备(尤其术中使用X线检查设备)进出术野后(可能伴随手术床升降、侧倾、头尾倾、平移等体位调整),护理人员需警惕任何因素造成患者体位支撑平台失效。本组1例患者因术中行诱发动作电位造成左下肢离床致肢体悬空。提示护理人员应注意此类患者所有肢体的有效约束或固定,避免肢体失去支撑而发生损伤。
3.2.2肢体受压 本研究结果显示,肢体受压可发生于手术各个阶段,肢体受压与术前摆体位时约束带固定过紧有关,护理人员应在实施约束后检查肢体的松紧程度,避免肢体约束过紧而发生损伤。术中手术医生压迫患者肢体是造成MIOM信号异常的原因之一,提示护理人员在安置体位时应注意为医生预留较舒适的站立及操作空间,定时检查手术医生是否存在压迫患者神经易损部位的情况。对于体型肥胖患者,术后使用转运床转运时,护理人员需注意避免转运床两侧挡板压迫上肢所致神经损伤。
3.2.3肢体牵拉 本研究结果示,肢体牵拉主要发生于术前阶段,也可发生于术中阶段。其中颈椎后路手术术前体位摆放时肩关节、前臂过度外旋,可能导致上肢异常MIOM信号,由此提示护理人员在进行此类体位安放时,应注意将患者上肢固定于双肩关节、前臂内旋,掌心朝内的位置。另外,术中唤醒、疼痛刺激也可能造成患者肢体过伸,特定条件下也可导致MIOM信号异常。护理人员应在术中唤醒后常规检查患者体位情况,特别是对于未行MIOM监测的手术患者[14]尤为重要。
4 小结
本研究结果提示,MIOM可以实时监测患者周围神经功能,及时预警神经损伤及其受累肢体。肢体受压、肢体受牵拉、体位支撑失效为体位相关神经损伤的主要体位异常因素。手术室护理人员可以借助MIOM监测结果及时排查体位异常,有效避免体位相关神经损伤的发生。在尚未具备MIOM监测条件情况下,护理人员也可通过可靠的肢体功能位承托,妥善固定体位,定时在可能引发体位变化的手术或诊疗步骤后排查体位异常,尽可能避免体位相关神经损伤。本研究存在观察项目欠全面、缺乏对照、损伤类别缺乏细分等不足,将在今后的研究中不断完善,以最大程度地提高手术患者安全性。
