儿童桥本甲状腺炎诊断与治疗新进展
2020-10-12滕蓓蓓陶月红
滕蓓蓓 陶月红

【摘 要】桥本甲状腺炎(HT)是一种自身免疫性甲状腺疾病(AITD),在儿童AITD中居首位,容易造成儿童甲状腺功能低下,并引发机体其他异常。目前关于儿童HT的研究相对较少,本研究对近年来儿童HT诊断与治疗的新进展进行总结,为临床决策提供参考。
【关键词】儿童;桥本甲状腺炎;诊断;治疗;进展
【中图分类号】R725 【文献标识码】A 【文章编号】1672-3783(2020)10-0251-02
桥本甲状腺炎(hashimoto thyroiditis,HT) 是自身免疫性甲状腺疾病(autoimmune thyroiddisease,AITD)的一种常见类型,又被称为慢性淋巴细胞性甲状腺炎(chronic lymphocytic thyroiditis),其病理特征主要为甲状腺组织中的淋巴细胞与浆细胞广泛浸润。1912年,日本学者Hashimoto首次报道了这种病例。在世界范围内,HT发生率约为1%~2%,男女比例约为1:5~10[1]。该病在儿童AITD中居首位,是儿童继发性甲状腺功能低下的最主要致病原因。患儿除了有明显的全身乏力与甲状腺肿外,常存在其他机体方面的异常:如反应迟钝、面色苍白、皮肤干燥、食纳差、畏冷畏热、注意力不集中、颜面与四肢水肿等。目前关于HT的研究对象仍然以成人为主,对于儿童HT的研究相对较少。本研究对近年来儿童HT诊断与治疗的相关研究进行总结。
1 儿童HT诊断新进展
1.1 甲状腺自身特异性抗体
目前报道AITD患者体内存在10多种甲状腺自身抗体[2],其中甲状腺過氧化物酶抗体(thyroid peroxidase antibody,TPOAb))、甲状腺微粒体抗体(thyroid microsomal antibody ,TMAb)、甲状腺球蛋白抗体( thyroglobulin antibody,TGAb)、促甲状腺激素受体抗体( thyrotropin receptor antibody,TRAb)是临床上使用最多的常规检测指标。在HT甲状腺功能亢进与减退期内,四种抗体均呈现持续阳性的状态,因此,对甲状腺自身抗体的检测是HT诊断与治疗随访监测的重要指标。HT患者的TPOAb、TGAb、TMAb、TRAb阳性率均显著高于健康人群[3]。研究显示,TGAb对于HT的诊断灵敏度、特异度与符合率可达到44.00%、85.71%、49.12%,TMAb分别可达64.00%、42.86%、61.40%,TPOAb可达到94.00%、42.86%、87.72%,根据具体情况,可选择合适的抗体进行检测诊断,疾病筛查适合选择灵敏度最高的TPOAb,临床诊断时则需要选择特异度最高的TGAb[4]。HT患儿也存在不同程度的甲状腺肿、甲状腺功能减退等症状[5]。在诊断儿童HT时,也可将四种抗体作为重要参考指标。
1.2细胞因子
AITD的具体发病机制目前仍不清楚,但甲状腺遭受自身免疫攻击的机制复杂,且包含多方面的因素,如环境、遗传易感性、免疫作用等,在诸多因素作用中,免疫作用不可忽视。AITD的发病基础主要有两个方面:一方面是甲状腺自身抗体的产生,另一方面表现为淋巴细胞对甲状腺的浸润。AITD多隐匿起病,无明显临床症状,抗甲状腺抗体阳性的AITD更为常见。因此,寻找特定的细胞因子,为AITD的早诊断、早干预提供理论基础,避免严重并发症的发生尤其重要。一项对难治性GD的研究,运用蛋白芯片对细胞因子进行筛选,表明GD的严重程度与几种细胞因子的异常表达和分泌有关,提示其可能是疾病预后的潜在生物学标志物和预测因子。T细胞鉴定显示所有类型的AITD患者T辅助细胞中Thl细胞和Th2细胞两种亚型都参与其发病。1细胞免疫:机体产生干扰素(IFN-V)、B淋巴细胞瘤-2基因(Bc1-2)、白介素(IL-1β)、 肿瘤坏死因子( TNF-a)等细胞因子参与诱导细胞凋亡,破坏甲状腺组织.2.体液免疫: TPO 可通过抗体依赖性细胞介导的细胞毒作用(Antibody dependent cell mediated cytotoxicity ADCC )和补体介导的细胞毒作用(Complement mediated cytotoxicity)破坏甲状腺组织,在本病的发生发展中起重要作用。虽然目前没有明确的证据能证明TgAb可直接破坏甲状腺组织,但高滴度的TgAb对本病的诊断有重要意义。其他抗体如TRAb也可损伤甲状腺。影响其功能。伴有其他自身免疫病:如1型糖尿病、系统性红斑狼疮、类风湿关节炎、艾迪森病等,其致病相关的自身免疫因素也可对甲状腺组织产生免疫攻击。这些血清标志物研究,可进一步明确免疫细胞及其相关细胞因子在AITD的作用机制,为其靶向治疗提供理论基础。
1.3超声辅助检查
1.3.1 超声回声
HT超声主要表现为甲状腺弥漫性肿大、实质回声弥漫性减低以及峡部增厚,部分呈现条索状高回声,网格样回声,多数患者甲状腺上动脉流速增加,少数患者流速减低。病变早期时彩色血流信号增加,显示为火海征,病程迁延或病变晚期时,甲状腺体积萎缩变小,血供降低。采用普通超声诊断HT时,能够获得较高的灵敏度,但特异度不足,联合使用超声表现与甲状腺自身抗体进行检测时,更有助于准确诊断[6]。但当腺体内出现网格改变时,表明存在弥漫性淋巴细胞浸润及广泛纤维组织增生,大量甲状腺滤泡破坏消失,此时甲状腺功能减低,使TSH水平显著升高;但单纯的回声分布不均患者因组织纤维化程度较低,仅有部分甲状腺滤泡消失,其余正常的甲状腺滤泡仍能够代偿,因此,TSH水平处于正常范围内。因此,根据超声回声改变也能够对HT患者的甲状腺淋巴细胞浸润范围、组织纤维化程度进行一定的评估,可作为HT合并临床甲减或亚甲减的一个重要参考指标[7]。
近年来,国内外研究对成人颈部 Ⅵ 区淋巴结在HT患者中的鉴别诊断进行了分析,表明有一定价值。颈部 Ⅳ 区与 Ⅵ 区是甲状腺淋巴回流的主要区域, Ⅵ 区主要由喉前、颈部气管前与气管旁群组成,HT患儿 Ⅵ 区淋巴结处于甲状腺下极下方、气管前方与两侧者居多,达到86.8%,以该区淋巴结诊断儿童HT时,灵敏度与特异度分别可达到86.8%与87.5%,但该方法仍然需要大样本量、分阶段的深入考察研究[8]。
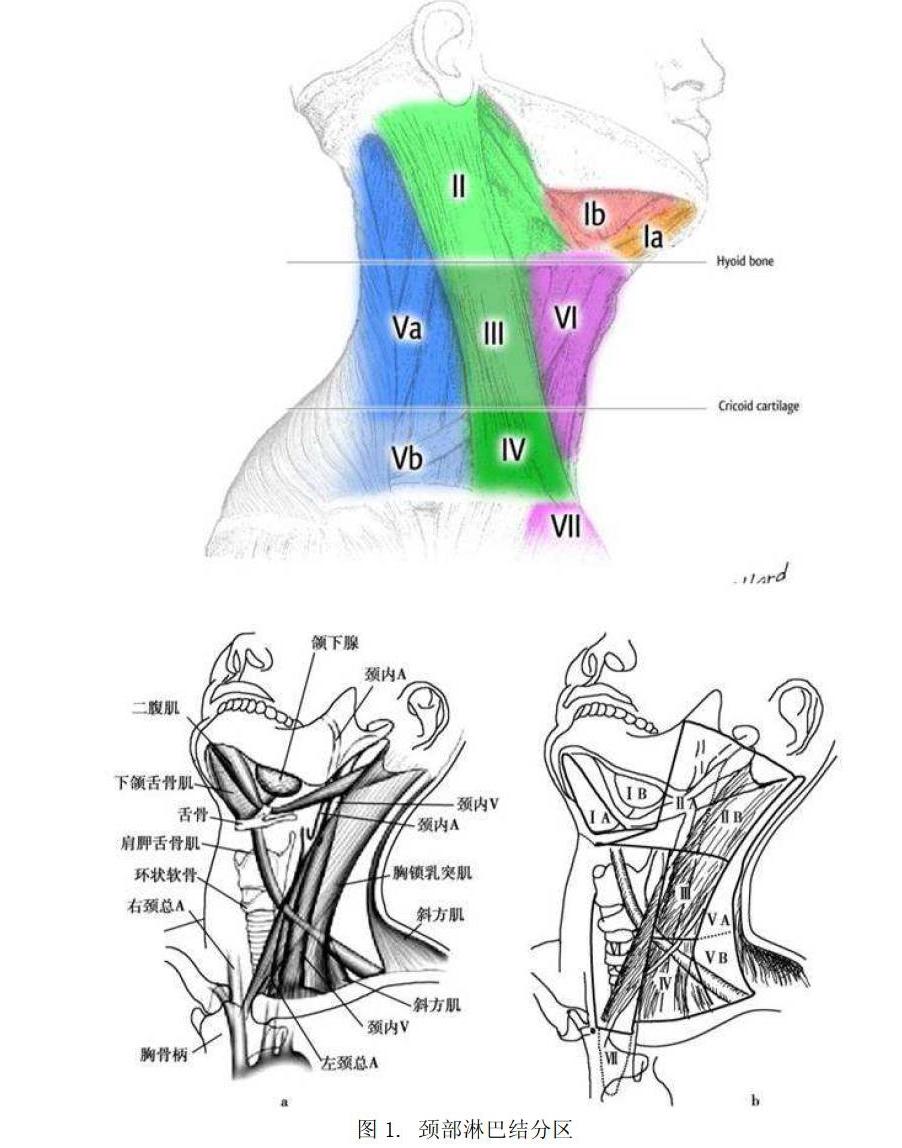
美国癌症联合委员会(American Joint Committee on Cancer,AJCC)將颈部淋巴结分为七个区(见图1)
I区:颏下和下颌下淋巴结(下颌骨-舌骨);
II区:颈内静脉上组淋巴结(颅底-舌骨);
III区:颈内静脉中组淋巴结(舌骨-甲状软骨);
IV区:颈内静脉下组淋巴结(甲状软骨-锁骨);
V区:颈后三角淋巴结(胸锁乳突肌-斜方肌);
VI区:颈前中央区淋巴结(舌骨-胸骨上);
VII区:上纵隔淋巴结(胸骨以下)。
1.3.2 超声弹性成像技术
剪切波弹性成像技术(SWE)是新一代的超声弹性成像技术,能够定量分析组织硬度。在检查HT患者时,多呈现为绿色为主、蓝、绿、黄相间的图像,黄色多为淡黄色,SWE弹性值要高于健康者。由于HT主要病理变化以甲状腺组织中的弥漫性淋巴细胞与浆细胞浸润为主,形成了淋巴小结,早期会有部分滤泡丧失,滤泡腔内有较多胶质成分,病变发展会使滤泡逐渐变小、萎缩,滤泡腔内胶质成分减少,上皮细胞发生嗜酸性改变,间质内有纤维组织增生,形成间隔,纤维化程度较轻,有明显的淋巴细胞浸润情况。诊断HT时,以65.56kPa为临界点,其灵敏度可达88.9%,特异度达91.4%[9]。
采用剪切弹性杨氏模量值还能够进一步对不同甲状腺功能的HT患者进行进一步分析,HT临床甲减、HT亚临床甲减、HT甲状腺功能正常、HT甲亢患者,以及健康人群的甲状腺组织杨氏模量值存在递减的趋势,从30.80递减至15.76kPa,各组间模量值有显著的差异,且HT甲状腺组织的杨氏模量值与血清TMAb滴度、甲状腺峡部厚度有弱相关性,与TGAb滴度无相关性。TMAb可能是晚期适应性免疫应答特征,与甲状腺间质的淋巴细胞浸润、甲状腺功能的损伤有密切的关系,进而与甲状腺组织纤维化存在着密切的关系,因此,TMAb与甲状腺组织的杨氏模量值也存在弱相关性;TGAb则可能是早期免疫应答的反映,但在HT早期,甲状腺组织无纤维化现象,因此TGAb与杨氏模量值也无相关性。研究表明,SWE技术能够对甲状腺组织杨氏模量值进行定量分析,实现甲状腺组织硬度的无他、有效、可靠检测,可间接对HT甲状腺功能状态以及病程进展来进行综合性评估,但该方法需要多中心、大样本、前瞻性的研究,从而使临床诊断有更可靠有效的定量分析依据[10]。
弹性应变指数(Strain Index,ESI)是超声诊断的一个新方法,采用弹性成像对HT进行诊断,灵敏度可达92.1%,选择SI为0.31作为最佳临界值时,特异性可达到66%,是目前诊断儿童HT的一种非常有前途的客观、可计算的方法,尤其对于中晚期组织硬化HT患者,其诊断灵敏度与特异度更高[11]。
2 儿童HT的鉴别诊断
1)单纯性甲状腺肿:此病甲状腺会广泛性肿大,其质地较软,表面光滑,甲状腺功能性基本正常。
2)萎缩性自身免疫性甲状腺炎:阻滞型抗促甲状腺激素(TSH)抗体会导致该疾病发生,也可以是自身免疫性多内分泌腺体功能低下的一部分,甲状腺未见肿大,病理活检见甲状腺细胞广泛性萎缩。
3) Graves病:HT甲亢可有高代谢的表现,但症状比较轻微,TPOAb和TGAb抗体滴度明显升高,T3T4轻度升高,Graves病多伴有胫骨前黏液性水肿或甲状腺四肢病之一者和(或)TRAb阳性。TPOAb和TGAb抗体滴度较低。HT甲亢时放射性核素显像示甲状腺组织密度不均,呈不规则的浓集、稀疏,Graves病时呈均匀放射性浓集区。必要时细针抽吸甲状腺组织活检确诊。
4)其他甲状腺炎:①亚急性甲状腺炎:常有前驱感染病史,甲状腺局部疼痛、触痛、发热,常有疲劳、食欲减低、肌痛、关节痛等。实验室检查白细胞升高、血沉增快,C反应蛋白升高。甲状腺功能在不同病程阶段可有持续性改变,抗体阴性或呈低滴度。②急性化脓性甲状腺炎:发热,甲状腺局部红、肿、热、痛,血白细胞增高,甲状腺功能无改变。
3 儿童HT的治疗新进展
3.1甲减患儿的甲状腺素替代治疗
HT伴甲减时首选左旋甲状腺素钠(L-T4)来进行替代治疗。1)治疗目标:甲减临床症状、体征消失,TSH控制到0.5-2mIU/L,FT4控制到正常上限。一般需要终身替代,也有少数自发缓解病例。也有学者认为在使用L-T4等甲状腺素治疗HT患儿时,并非需要终身坚持使用,当TSH水平降到10U/L以下时,即可停止用药[13]。2)用法用量:初始剂量根据年龄、标准体重计算(见表1)。用药5-6周,血药浓度可达理想水平,按照生化检测指标和临床表现,遵循个体化用药原则。建议饭前20分钟,每天1次口服。与其他药物的服用间隔4小时以上,防止有些药物和食物影响L-T4的吸收和代谢。
但其在甲状腺功能正常的HT儿童中的治疗使用仍然是一个有争议的话题,一项前瞻性研究显示,L-T4对于血清甲状腺抗体无影响,能够降低HT正常甲状腺功能儿童的甲状腺体积,但其使用时间有限,在使用后30个月后,可能不会再有作用,但仍需进一步深入研究[12]。。
3.2 亚临床甲减患儿的治疗
儿童青少年TSH值>10mIU/L仍推荐L-T4替代治疗。替代治疗中要定期监测血清TSH和T4水平,防止用药过量。对TSH值4-10mIU/L伴TPOAb阳性患者,需密切观察TSH数值变化,这些患者很容易发展为临床甲减。
3.3 HT伴甲亢患兒
一般来说,不用抗甲状腺药物治疗,特别是HT伴一过性的甲亢患儿。为控制甲亢患儿的症状,给B受体阻滞剂(如普萘洛尔),1个月后根据病情和心率情况等,逐渐减量或停药。个别甲亢症状不能控制者,可以适当应用小剂量抗甲状腺药物,临床根据甲状腺功能情况及时减量,直至停药,以免导致严重甲减。
3.4 维生素D治疗
维生素D缺乏与HT有关,甲状腺功能减退本身可能引发维生素D吸收代谢不良,进而导致维生素D缺乏,儿童HT患者在诊断时存在维生素D水平较低的现象,经甲状腺治疗后会进一步降低维生素D水平,因此,在筛查、治疗HT患儿时,需要注意治疗或补充维生素D[14]。但维生素D对于儿童HT的作用仍然存在争议,有研究显示,采用维生素D对HT患儿进行干预后,显示其抗甲状腺球蛋白抗体(TgAb)水平、抗甲状腺过氧化物酶抗体(TPOAb)、甲状腺体积均有显著性的下降,表明维生素D对于儿童HT有治疗作用[15]。
3.5 中西医结合治疗
有一项研究探讨了中西医结合治疗对儿童HT合并甲减的治疗价值,在使用了欧曲克片后,加用柴胡舒甘治疗,结果显示联合用药组疗效更为显著,TSH水平降低更为明显,安全系数也显著提高,取得了更好的临床疗效与安全性[16]。
3.6其他治疗:免疫调节辅助治疗,如常见的生物抑制剂,以白细胞介素、干扰素、单抗、IL-10基因疗法等比较常见,部分还有环孢素A、糖皮质激素类免疫抑制治疗。
3.7相关疾病患儿的监测 生长期的患儿开始治疗后每4-6周监测甲状腺功能、生长发育以及性发有状况,根据结果调整L-T4剂量,直至达到终身高。达终身高后可每年监测1次。由于HT可能造成永久性甲减,应定期监测甲状腺功能。若血清TSH超过正常值的2倍,而FT4水平在正常范围,则提示可能有间断性漏服药的情况。
4 结语
关于儿童HT的研究目前较为缺乏,尤其是关于儿童HT治疗的专门研究,部分成人HT能够使用的治疗方法,对于儿童HT可能存在无效或安全性不足的问题,导致儿童HT治疗仍然缺乏较有效的手段。为提高儿童HT的临床诊疗质量,需要医学研究者加大对儿童HT诊断、治疗的相关研究,从而为临床提供更多有效依据。
参考文献
[1] 魏军平,赵静,孙士鹏,等.桥本甲状腺炎相关miRNAs研究进展[J].医学研究杂志,2019,48(4): 1-5.
[2] 陶丽静,陶迎桂.甲状腺自身抗体在诊断自身免疫性甲状腺疾病中的价值分析[J].吉林医学,2018,39(11):2132-2133.
[3] 梁修珍,王静,杨晓琼,等.甲状腺自身抗体对桥本氏甲状腺炎诊断价值的Meta分析[J].国际检验医学杂志,2018,39(10):1206-1210.
[4] 贺帅,张力.TGAb、TMAb和TPOAb诊断在桥本甲状腺炎诊断中的价值[J].西南国防医药,2017,27(8):822-824.
[5] Kucharska A M ,Gorska E , Stelmaszczyk-Emmel A , et al.ImmunologicalCharacteristics of Children with Hashimoto's Autoimmune Thyroiditis[J], 2015,833:47-53.
[6] 高笑莲.灰阶及彩色多普勒超声诊断桥本氏甲状腺炎的应用价值[J].中国超声医学杂志, 2015,31(9):842-844.
[7] 瞿博,周树云,范源,等.桥本氏甲状腺炎患者甲状腺超声回声改变与血清TSH水平的关系[J].昆明医科大学学报,2015,36(4):84-86.
[8] 马文琦,刘百灵,周琦,等.颈部Ⅵ区淋巴结在儿童桥本甲状腺炎超声鉴别诊断中的价值[J].中国超声医学杂志,2018,34(9):776-778.
[9] 刘丽莉,冯岚,陶阳,等.剪切波弹性成像对桥本甲状腺炎与Riedel甲状腺炎的诊断价值研究[J].中国全科医学,2017,20(33):4204-4207.
[10] 王巍,郑海宁,王琼,等.超声剪切波弹性成像在桥本甲状腺炎临床诊断中的价值[J].南方医科大学学报,2017,37(5):683-686.
[11] ?ztürk, Mehmet, Yildirim R . The usefulness of strain wave elastography in the diagnosis and grading of Hashimoto's thyroiditis in children[J]. La Radiologia Medica, 2017,122(12):960-966.
[12] Helmuth, G, D?rr, et al. Levothyroxine Treatment of Euthyroid Children with Autoimmune Hashimoto Thyroiditis: Results of a Multicenter, Randomized, Controlled Trial[J]. Hormone Research in Paediatrics, 2015,84:266-274.
[13] G Radetti,M Salerno ,C Guzzetti ,et al.Thyroid function in children and adolescents with Hashimoto's thyroiditis after l-thyroxine discontinuation[J]Endocrine Connections,2017,6(4): 206-212.
[14] Chaudhary N , Kumar R , Sachdeva N , et al. Vitamin D levels in children with Hashimoto's thyroiditis: Before and after L-thyroxine therapy[J]. ThyroidResearch&Practice,2018,15(1): 23-28.
[15] AlijanpourS . Effect of vitamin D therapy on Hashimoto's thyroiditis in children with hypovitaminosis D[J]. International Journal of Pediatrics, 2019,8(2):10889-10897.
[16] ZR Ding,LH Xia,XH Yue.Comparison of Chinese and western medicine therapy for children with Hashimotos thyroiditis combined hypothyroidism[J].Int J Clin Exp Med, 2016,9(2):4153-4157.
