钝针扣眼穿刺技术在自体动静脉内瘘血液透析中的应用
2020-07-17杨丽萍
杨丽萍
血液透析是肾病终末期患者常用的有效治疗方法之一,通过将血液与透析液进行物质交换,维持酸碱平衡,清除机体代谢产生的有毒产物以及多余的水分,净化后回输患者体内,可以延长患者寿命,改善生活质量[1]。动静脉内瘘透析患者常用的穿刺方法包括区域法、绳梯法以及扣眼穿刺法,其中区域穿刺法并发症多已逐渐淘汰,绳梯穿刺法相对于区域穿刺法并发症较少[2],然而对患者血管长度有一定的要求。美国肾病基金会血管路径指南推荐使用扣眼穿刺法作为首选穿刺方法。锐针扣眼穿刺法增加穿刺部位皮下血肿发生率,降低了患者满意度。本次研究旨在观察钝针扣眼穿刺法应用于自体动静脉内瘘血液透析患者的价值。
1 资料与方法
1.1 一般资料 选择本院血透室门诊2018年2月-2020年1月收治的60例动静脉内瘘血液透析患者作为研究对象,男48例,女12例,年龄32~80岁,其中尿毒症55例,慢性肾炎5例,所有患者均无严重心肺系统合并症,无精神障碍以及肿瘤。两组患者一般临床资料差异无统计学(P>0.05),具有可比性。此次研究经院伦理委员会批准,所有患者及其家属均被告知,且均签署知情同意书,并根据数字表法将所有患者随机分为钝针扣眼穿刺法(A组)和绳梯穿刺法(B组)。见表1。

表1 两组患者一般资料
1.2 穿刺方法 两组患者非惯用前臂自体动静脉内瘘建立4~6周后,超声多普勒显示患者均符合内瘘血流量500 mL/min,内瘘内径5 mm纳入标准[3],而且均由经验丰富的护理人员穿刺,穿刺时患者平卧位,将内瘘位置暴露朝上,选择走行较直弹性较好,避开关节和静脉瓣膜处穿刺,均采用16 G穿刺针,针尖朝上,穿刺部位均在超过内瘘吻合口5 cm以上的位置,先向近心端穿刺,再向远心端穿刺。
1.2.1 绳梯穿刺法 根据患者内瘘情况,确定3~5个动脉穿刺点,每个穿刺点之间间隔1~2 cm,所有穿刺点依次使用完之后,再从第一个穿刺点开始穿刺,每次穿刺使用锐针穿刺。
1.2.2 扣眼穿刺法 ①透析之前遵循“三同”法,即同一穿刺点、同一穿刺角度(方向)、同一穿刺深度进行穿刺,用以建立扣眼穿刺隧道,且由同一护士穿刺10次后(2~3周),当穿刺进针无阻力,即定为隧道形成-扣眼。期间,每次穿刺前,均用无菌生理盐水棉球擦拭软化结痂处10 min,碘伏棉签消毒后使用锐针,斜口向上缓慢轻柔剥离穿刺点血痂,穿刺后拔出穿刺针随即使用碘伏棉签消毒穿刺点及周围10 cm后,使用无菌敷料覆盖穿刺点。②隧道形成后,开始血液透析时,每次使用钝针沿着扣眼隧道呈30°缓慢轻柔穿刺进针,切忌用力过大,或者穿刺方向、角度以及深度偏差过大而造成隧道、血管损伤。
1.3 观察指标 ①观察每次透析时穿刺VAS疼痛评分。②每次透析结束时拔针后需要按压时间。③穿刺点感染率。④动脉瘤以及内瘘狭窄发生率:两组患者每周透析2次,每次4 h,透析6个月后使用超声多普勒检测内瘘血管直径超过周围血管3倍,而且血管直经2 cm,即被视为动脉瘤;内瘘血流量500 mL/min,即被视为内瘘血管狭窄[4]。⑤观察计算两组患者透析时因穿刺失败需要中转的患者所占比例。
1.4 统计学方法 采用SPSS 24.0统计学软件进行数据分析,计数资料以(n)%表示,并采用独立样本非参数检验;计量资料以x± s表示,采用独立样本t检验,P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者透析穿刺时VAS疼痛评分以及透析结束拔针后需要按压时间比较 因B组患者透析6个月期间有4例患者需要中转,故这4例患者数据被剔除;A组患者透析时穿刺VAS疼痛评分明显低于B组,差异有统计学意义(P<0.05),而且A组患者透析结束拔针后需要按压时间也短于B组,差异有统计学意义(P<0.05),见表2。

表2 两组患者透析穿刺时VAS评分及拔针后需按压时间比较(x±s)
2.2 两组患者穿刺相关并发症总发生率的比较 两组患者并发症总发生率类似,其差异无统计学意义(P>0.05),见表3。

表3 两组患者穿刺相关并发症总发生率比较 例(%)
2.3 两组患者透析时因穿刺失败需中转的情况比较 A组患者在透析6个月期间,穿刺均成功,而B组中有4例(13.3%)患者因自身血管条件不足导致穿刺失败,从而需中转至其他穿刺方法或者其他血管,两组差异有统计学意义(P<0.05),见表4。
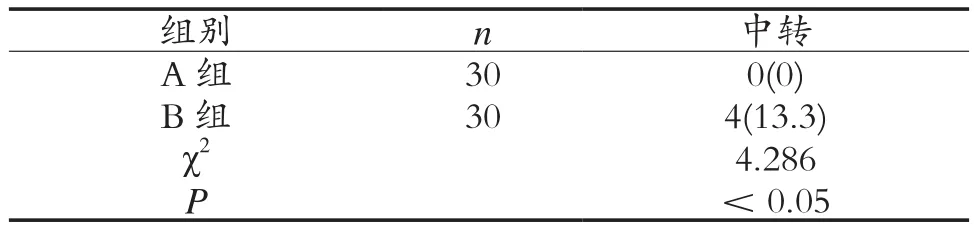
表4 两组患者透析时因穿刺失败需中转的情况比较 例(%)
3 讨 论
随着患者年龄增长、血管钙化等原因,使得患者血管条件越来越差,增加了动静脉内瘘患者透析时穿刺的难度,合适的穿刺方法既影响内瘘的使用寿命,也会影响透析时患者满意度。使用钝针扣眼穿刺法前期建立穿刺隧道后,隧道内充满瘢痕组织,使其对疼痛敏感度降低[5]。然而扣眼法穿刺对患者造成的疼痛程度仍存在争议。而本次临床研究显示钝针扣眼穿刺法的疼痛VAS评分较绳梯穿刺法低,其差异有统计学意义,其原因可能在于透析穿刺时,隧道腔对穿刺针阻力较小,而且选择钝针对隧道的损伤和刺激较小,而且进针力度和速度较小、慢,如若穿刺失败或者不顺畅,则穿刺针对隧道会造成损伤,从而增加疼痛。
在透析治疗期间,会常用到抗凝剂,会增加穿刺点渗血出血的概率,故拔针后需要按压时间较长。绳梯穿刺法使用锐针穿刺时,锋利的穿刺针头会导致血管被切割形成较大的创口,而钝针扣眼穿刺法中,钝针针头圆润,无锋利边缘,穿刺过程中对隧道损伤很小,血管的切割创口较小,因此拔针后出血和渗血少,需要按压时间更短,增加患者透析期间舒适度和依从性。
在建立隧道期间,每次穿刺前均需要将穿刺点血痂去除之后才可穿刺,而如若血痂去除不干净,则会因穿刺时穿刺针将血痂携带的污染物带进隧道或血管,导致感染发生。绳梯穿刺法患者一般每周透析2~3次,每个穿刺点1~2周以后才会再次穿刺使用,因此内瘘发生感染的概率以及创口受动脉血流冲击而导致的动脉瘤发生率随之降低。钝针扣眼穿刺法中,钝针针头无锋利边缘,穿刺过程中对隧道损伤和血管的切割创口较小,降低了血管纤维化的程度,从而也降低了动脉瘤的发生[5]。当内瘘血管发生动脉瘤时,会导致其附近血流形成漩涡状态,从而导致血管厚度增加,最终发生内瘘血管狭窄[6]。本次研究中,患者每次透析穿刺前都会使用无菌生理盐水和碘伏软化消毒穿刺点血痂,降低了因血痂剥除不全而将污染物随穿刺针带入隧道和血管的概率。两组患者中分别有2例和1例患者发生感染后,经碘伏消毒,穿刺点涂抹外用型莫匹罗星1周后感染消失;两组患者中发生动脉瘤以及内瘘血管狭窄比例均较低,且差异无统计学意义。
绳梯穿刺法常需要在同一肢体动、静脉各确定5个或以上的穿刺点,因此对患者的肢体可触及的血管长度有特殊要求,因此对于矮小患者来说,此穿刺方法会受到限制。本次研究中,绳梯穿刺法中有4例患者因自身血管长度等条件不理想,从而导致需要中转至其他穿刺方法或者寻找其他血管。而钝针扣眼穿刺法只需要各确定1个动静脉穿刺点进行建立穿刺隧道,因此隧道建立完成后在透析穿刺过程中穿刺操作难度降低,成功率较绳梯法高。
综上所述,钝针扣眼穿刺法应用于动静脉内瘘透析患者,可减轻穿刺时的疼痛,透析结束拔针后需要按压时间缩短;透析后血管瘤以及血管狭窄、穿刺部位感染发生率未明显增加,而且穿刺成功率高,表明此种穿刺技术安全可靠,故值得在临床中推广使用。
