危险因素与不同分子分型乳腺癌关系的病例对照研究
2020-03-28钟欣晨沈永梅徐密杨文珍宋泽丽郑立平
钟欣晨,沈永梅,徐密,杨文珍,宋泽丽,郑立平
(海南医学院,海南 海口 571100)
0 引言
全世界女性恶性肿瘤中排名第1 位的是乳腺癌[1],其死亡率仅次于肺癌而居第2 位[2]。2018 年美国最新癌症统计报告显示,乳腺癌占女性新发癌症病例的30%,远超其他癌症所占比例。而在中国国家癌症中心近日发布的我国癌症负担最新结果(中国癌症统计一般滞后三年,最新公布的数据为2014 年)中,乳腺癌也位居女性癌症发病率首位。从2000年到2013 年,中国乳腺癌的年平均增长率约为3.5%,而美国同期则下降了0.4%[3],表明我国乳腺癌的发病率有逐年快速上升的趋势。有数据显示,欧美发达国家女性患病以绝经后为主,而中国的乳腺癌发病平均年龄比欧美年轻10-15 岁[4],说明我国乳腺癌发病呈现年轻化趋势。乳腺癌是一类具有高度异质性的恶性肿瘤,目前将乳腺癌分为4 种分子亚型:LuminalA 型、LuminalB 型、HER-2 过表达型和基底样型乳腺癌。由于本次调查中LuminalB 型的人数极少,故将LuminalA 型与LuminalB 型合并成Luminal 型。乳腺癌的发病原因尚不明确,目前认为遗传因素和一些能够影响人体内源性雌激素暴露水平的因素如月经、生育因素等可能与乳腺癌的发病有关[5]。目前国内外有关月经、生育因素与乳腺癌关系的研究进行不少,但结论尚不一致,主要与研究的样本量、不同人群的社会经济状况等因素有关[6]。乳腺癌的分子分型与乳腺癌的疾病转归、患者预后和治疗反应密切相关。不同亚型的乳腺癌在总生存期和无复发生存期上存在显著差异,其中LuminalA 型的预后较好,而基底样乳腺癌(以三阴型为主)的预后较差。要想防治乳腺癌,提高乳腺癌患者的生存率,除了早期诊断、早期治疗、规范化治疗以外,更重要的是早期预防。因此本文主要从病例对照研究出发,通过寻找危险因素对不同分子分型乳腺癌的影响,为早期预防乳腺癌提供参考依据。
1 资料与方法
1.1 基本资料。本次研究的病例为2012 年12 月至2016 年11 月在海南医学院第一附属医院经病理组织学确诊的女性乳腺癌病例,共273 例。对照为来自该院无乳腺疾病的女性体检人群,共279 人。本次研究的对象,其心理素质、性格特征、是否口服避孕药、是否行乳腺美容手术等因素在研究组和对照组间的差异无统计学意义(P>0.05)。
1.2 调查内容及方法。采用病例对照研究设计,通过电话随访调查一般基本状况、月经及生育状况等,调查员为海南医学院临床学院与公共卫生学院的本科生,经培训后使用统一调查表进行调查,从病例中随机抽取300 份,失访率9.0%,本研究有效。
1.3 质量控制。正式调查之前先进行预调查,在调查过程中注重调查技术和提问方式,注意思维的连续性,由浅入深由远及近,以助于调查对象的回忆;在询问中病例和对照一视同仁,调查的深度和广度在组间保持一致,并且保证调查的环境和平均时间相同,从而有效地控制了调查偏倚和回忆偏倚。
1.4 生物学检测。参照2013 年13 届St Gallen 国际乳腺癌会议,可将乳腺癌患者分为四种,分别是LuminalA 型(ER+ and/or PR+,Her2-,Ki-67<14%)、LuminalB 型(ER+ and/or PR+,Her2+,Ki-67 ≥14%)、过 表 达 型(ER-,PR-,Her2+)以及基底样型(ER-,PR-,Her2-)。由于大量研究表明LuminalA 与LuminalB 具有相同的病原学,并且本研究中的LuminalB 型人数较少,故将两者合并为Luminal 型,组织病理学诊断和免疫学组化均在海南省第一附属医院病理科完成。
1.5 统计学分析。调查表资料使用EpiData 软件进行双份录入,核对无误后供分析使用。采用统计分析软件SPSS 12.0 对上述变量进行logistic 多因素分析,连续变量按四分位数转换成等级变量,采用相对危险度的近似估计值比值比(oddsratio,OR)及其及其95%可信区间(95%CI)估计各种危险因素与乳腺癌各分型的联系强度。
2 结果
本次调查共收集有明确病理诊断并完成流行病学调查的乳腺癌病例273 例,其中227 例为Luminal 型乳腺癌(83.2%),32 例HER-2 过表达型乳腺癌(11.7%),14 例基底样型乳腺癌(5.1%)。研究因素与乳腺癌关系的多因素logistic 回归分析结果见表1。
首产年龄大(≥30 岁)增加了患Luminal 型和HER-2过表达型乳腺癌的危险,OR 值分别为2.094,(95%CI:1.204-3.640)和11.495,(95%CI:4.540-29.104);胎儿活产数多(>2 次)、母乳喂养少(<6 个月)是所有分型乳腺癌的高危因素,胎儿活产数>2 次在Luminal 型、HER-2 过表达型和基底样型的OR 值分别为2.617,(95%CI:1.656-4.136)、3.424,(95%CI:1.445-8.113)和4.812,(95%CI:1.328-17.432);人流次数>2 是基地样型的危险因素,OR=5.835(95%CI:1.490-22.844);三种分型病例和对照的年龄差别均无统计学差异(P>0.05);未绝经是Luminal型乳腺癌的保护因素(P<0.05),OR 值=0.142,(95%CI:0.091-0.223);未绝经是HER-2 过表达型乳腺癌的保护因素OR=0.140,(95%CI:0.056-0.354);初潮年龄≤14 岁是基底样型乳腺癌的保护因素(P<0.05),OR=0.122(95%CI:0.028-0.520),详情见表2、3、4。
3 讨论
国外有研究发现首次活产年龄是乳腺癌的重要影响因素[7]。本研究结果显示,首次活产年龄大增加了Luminal 型和HER-2过表达型乳腺癌的危险。首次活产年龄大之所以导致乳腺癌风险增加,是因为乳腺腺体上皮的永久改变及乳腺细胞生物学特性的改变与第一次妊娠有关。在妊娠期细胞分化后,上皮细胞变得周期更长,而且G1 期时间延长,在这一时期允许DNA 修复。第一次妊娠的年龄越晚,DNA 产生错误的可能性越大,而在妊娠期这将会随乳腺细胞增殖而遗传。第一次妊娠后乳腺组织对致癌物的敏感性降低,因此首次活产年龄大会增加乳腺癌的风险。
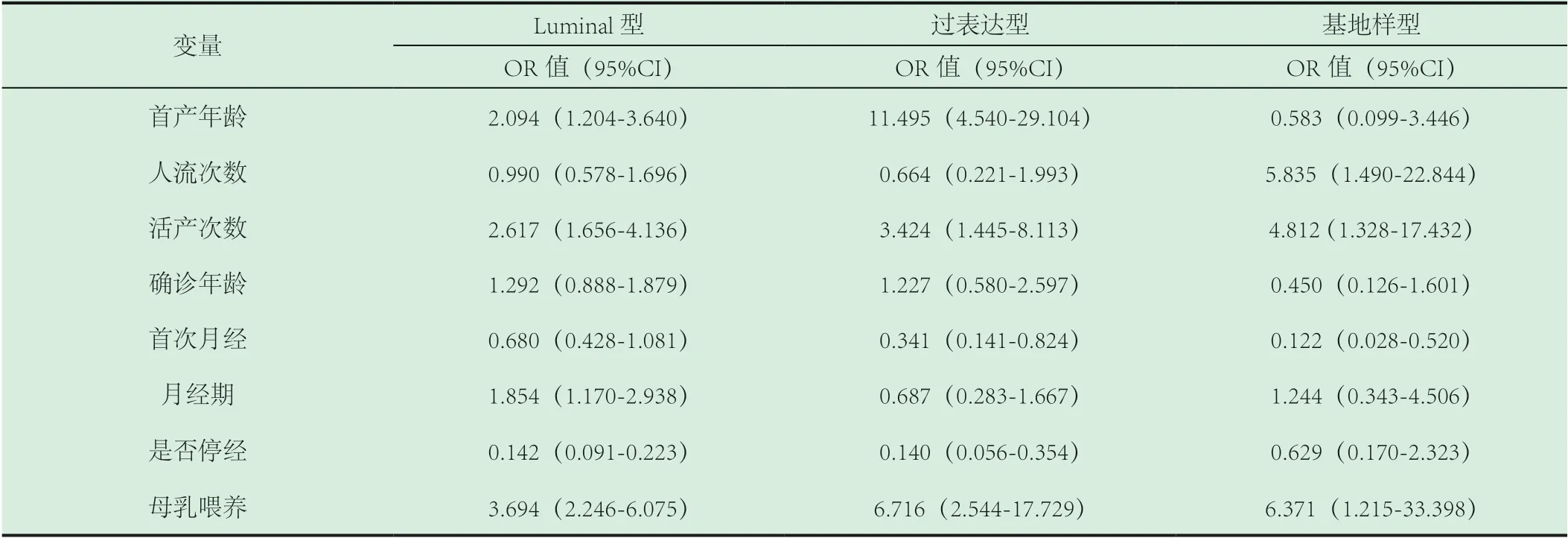
表1 研究因素与不同分型乳腺癌关系的多因素logistic 回归分析
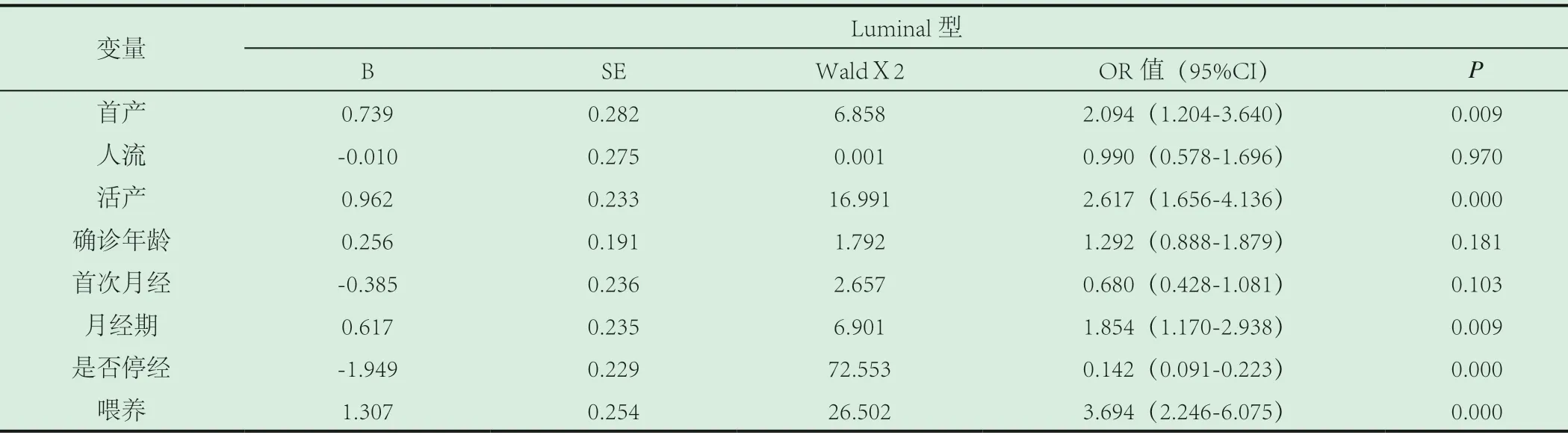
表2 Luminal 型乳腺癌相关因素的多因素分析
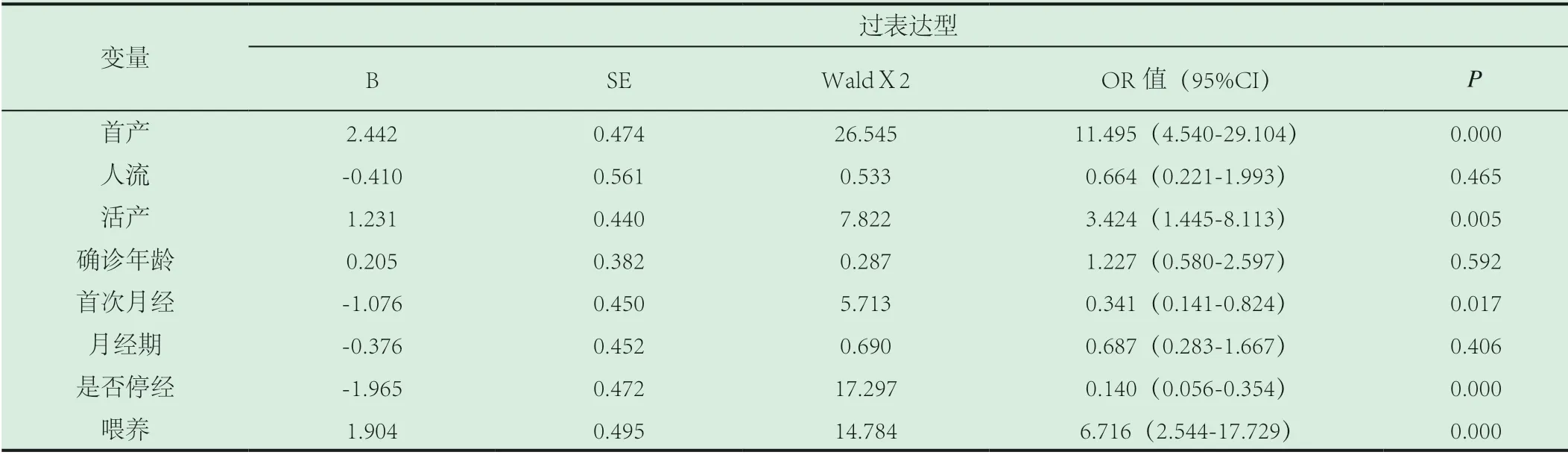
表3 过表达型乳腺癌相关因素的多因素分析
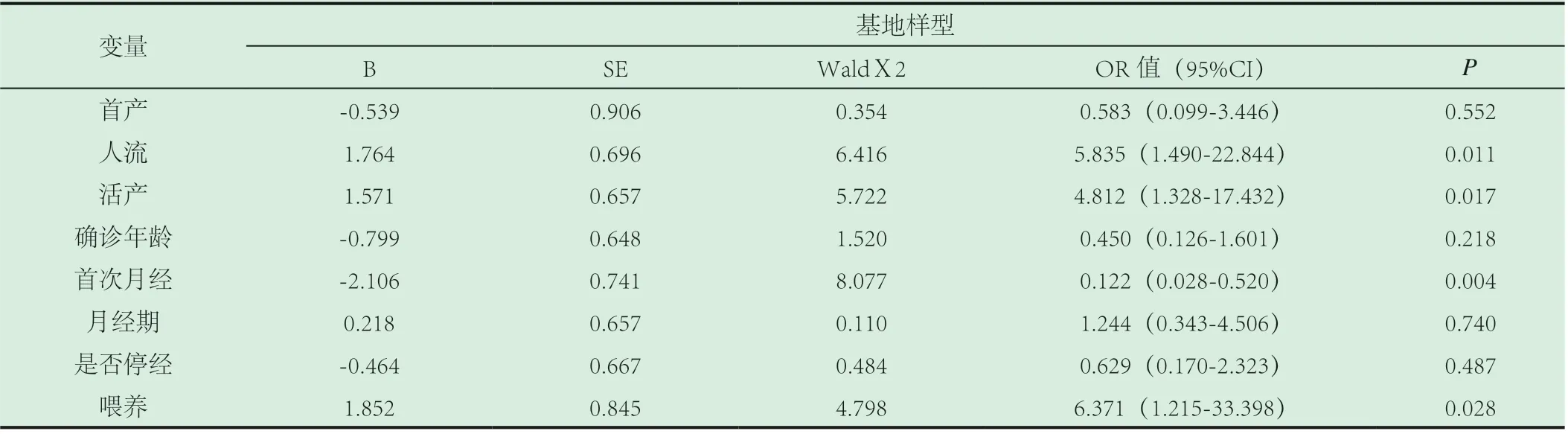
表4 基地样型乳腺癌相关因素的多因素分析
流产对乳腺癌的影响争议比较大,国际癌症预防和检测大会上的报告指出流产是乳腺癌的危险因素,但国外相关调查表明,无论是人工流产还是自然流产都与乳腺癌的发生无显著关联[8]。国内关于流产与乳腺癌之间相关关系的调查与研究较少,但本研究显示:人流次数多是女性患各型乳腺癌的危险因素。从理论角度上分析,人流对女性激素的调节产生影响,可能会导致机体内激素发生紊乱,故乳腺上皮因处于缺乏激素的保护,使乳腺对致癌物质更加敏感,因此增加了乳腺癌的患病率。但是,综合分析目前各个研究结果,在流产对乳腺癌作用结论上呈现的差异性说明流产与乳腺癌发生的机制相对复杂。
国外有一些研究结论认为:活产个数越多,乳腺癌的发生危险越低[9],而我国部分研究却认为活产个数多会增加乳腺癌的患病风险。本文所得出的结论是活产个数多(>2 个)是各型乳腺癌的危险因素。
通过对当前国内文献的检索分析发现,大部分结论认为哺乳是乳腺癌的保护因素,未哺乳或哺乳时间短会增加乳腺癌的患病危险性,未哺乳的女性患乳腺癌的危险性增加1.99倍[10]。哺乳对乳腺的保护作用机制主要是:一、哺乳可能会导致乳腺上皮更进一步的分化终止,减少细胞恶变;二、哺乳延迟了妊娠后月经周期的恢复,减少了内源性性激素对乳腺的刺激。因此,提倡产后母乳喂养对预防乳腺癌是有一定的作用的。
对于生育因素对乳腺癌的影响,国内外及国内不同地区研究结论存在较大差异,甚至出现相反的结果,这说明了乳腺癌的发病机制较为复杂,机体内分泌系统与乳腺癌之间的关系还有待进一步的研究与探索[10]。
总之,乳腺癌的发生和发展是一个复杂的多阶段的过程,并由多种因素共同作用。海南地区女性乳腺癌的分型分布及其危险因素与其它地区人群相比,有共同性也存在特殊性,这与海南地区特有经济文化环境有着相应的联系,根据目前的研究状况可以发现大多数因素是可以掌控的。因此可以通过加强乳腺癌预防的宣传,增强人们的保健意识,养成健康的生活行为方式,降低乳腺癌的发生率。
