学龄前儿童斜视的危险因素分析
2020-03-23安晓巨
韩 红,安晓巨
0 引言
斜视是一种常见的儿童眼病,在出生后6mo~5a的发生率约为2%~4%[1]。如果儿童斜视不予及时干预,可增加弱视的风险[2]。儿童斜视可产生显著的负面效果,影响学龄前儿童和早期学龄儿童的自我形象和社会互动[3-4]。研究发现,早期干预斜视可改善最佳矫正视力,减少对后期手术干预的需求,降低医疗成本[5]。目前的斜视危险因素包括屈光参差和屈光不正[6]、遗传[7]、高龄产妇[1,8]、怀孕期间吸烟[8-9]、神经系统发育障碍[10]、低Apgar评分[11]。在儿童斜视的临床研究中,存在2个潜在危险因素:出生体质量和胎龄[12-13],而目前相关报道较为罕见。因此,本研究进一步评估学龄前儿童斜视的风险因素,为临床提早干预学龄前儿童斜视提供可靠的理论依据,具体方法和结果报告如下。
1 对象和方法
1.1对象回顾性分析2009-07/2015-12在我院眼科就诊的学龄前儿童。纳入标准:(1)孕产妇妊娠期间无严重慢性疾病如糖尿病、高血压、心血管疾病、精神类疾病等;(2)出生过程中无发热及全身疾病史;(3)年龄4~6岁;(4)患儿监护人签署知情同意书。排除标准:(1)患有视网膜色素变性等眼底疾病;(2)家族有眼部遗传病史;(3)临床资料不完整;(4)不愿意参与本研究。最终纳入研究共1926例。本研究经我院伦理委员会批准。
1.2方法
1.2.1分组本次研究采用国际标准视力表测裸眼及矫正视力,睫状肌麻痹后检影验光,所有儿童采用10g/L硫酸阿托品眼用凝胶。使用角膜映光法、三棱镜遮盖法检查斜视度。按照眼科检查结果分为两组,即斜视儿童组和正常儿童组。斜视儿童符合条件的入选病例共186例,正常组1740例。
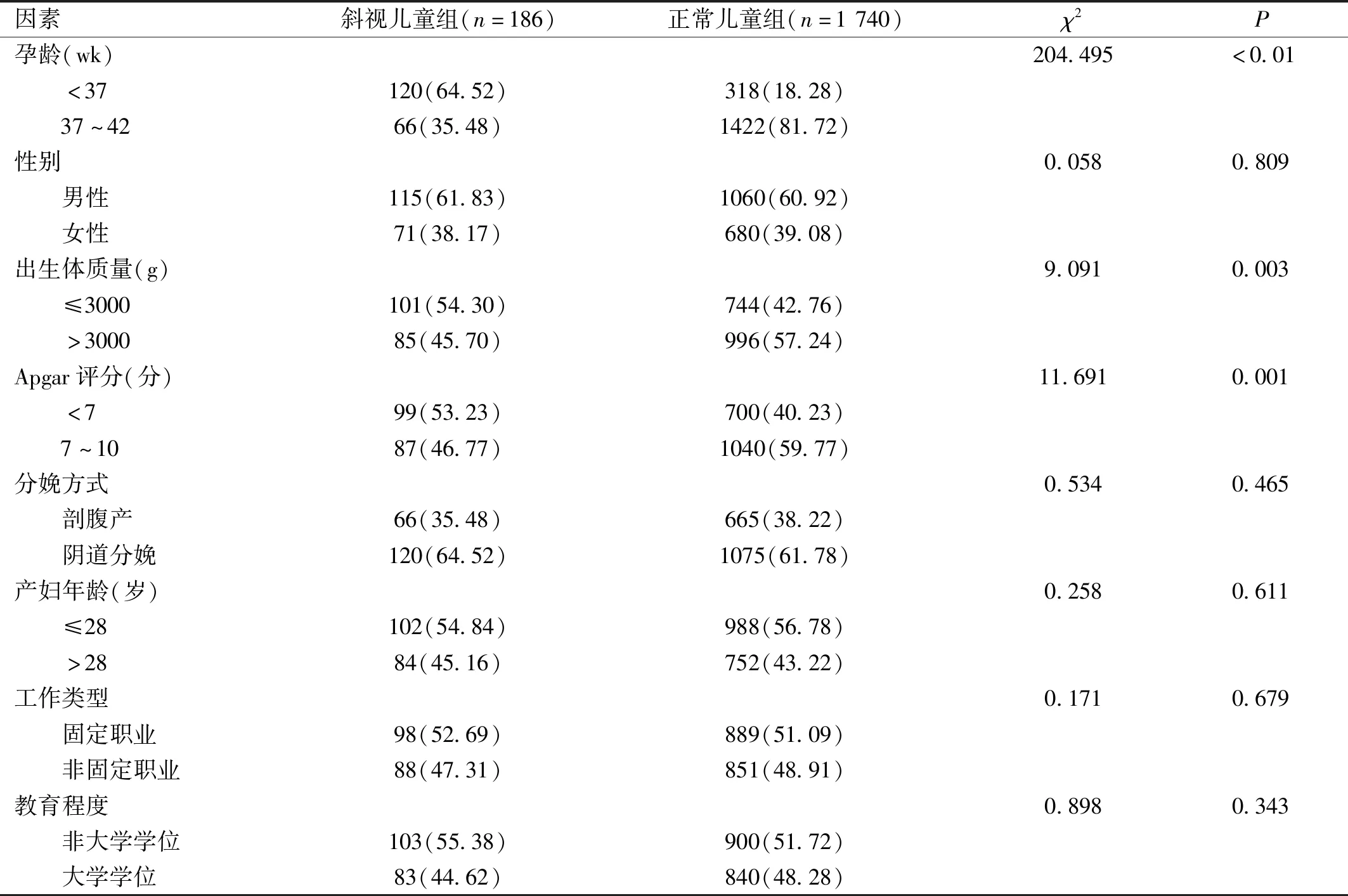
表1 影响学龄前儿童斜视的单因素分析 例(%)
1.2.2观察指标本次研究将纳入以下相关指标:分娩方式、出生孕龄,出生体质量、出生Apgar评分、出生性别、产妇年龄、父母文化程度、父母工作性质与学龄前儿童斜视纳入本次研究。指标信息通过问卷调查获取:分娩方式分为剖腹产或阴道分娩;出生孕龄分为足月儿或早产儿;出生体质量分为≤3000g和>3000g;出生Apgar评分划分为正常评分(7~10分)或轻度到重度窒息(7分以下);出生性别分为男性或女性;父母工作性质分为固定职业或非固定职业。
统计学分析:采用统计学软件SPSS19.0对本研究所有数据进行处理。计数资料以n(%)表示,采用χ2检验;先行单因素分析再行多因素Logistic回归分析。以P<0.05表示差异有统计学意义。
2 结果
2.1影响学龄前儿童斜视的单因素分析单因素分析结果提示学龄前儿童出生性别、分娩方式、母亲分娩年龄、父母教育程度和父母工作性质均不属于学龄前儿童斜视的影响因素(P>0.05)。而出生体质量、出生Apgar评分及孕龄均为学龄前儿童斜视的影响因素(P<0.05),见表1。
2.2影响学龄前儿童斜视的多因素分析将上述单因素分析中有统计学意义的影响因素(出生体质量、出生Apgar评分及孕龄)设为自变量,是否斜视为因变量,详细赋值见表2。Logistic分析结果显示:出生体质量、Apgar评分及孕龄均是学龄前儿童斜视的独立危险因素(P<0.05),其中Apgar评分的风险最高[OR(95%CI):6.336(2.180~18.416)],见表3。

表2 可能影响学龄前儿童斜视的因素赋值表
3 讨论
斜视是一种与眼球运动和双眼视觉相关的疾病,可对儿童视觉发育产生严重影响,是儿童致盲的主要原因之一,严重影响儿童外观和身心健康。斜视的病因极为复杂,目前仍未明确,有学者认为可能与脑损伤及视觉系统功能发育异常有关[14]。既往有研究报道关于儿童的孕龄及出生体质量与斜视发生风险之间的关系。Schalij-Delfos等[15]对99例早产儿进行了5a的小规模纵向研究发现,出生时间超过32wk的孕龄儿童斜视风险(P<0.01)明显低于出生低于32wk孕龄以下的儿童。近期也有几项研究考虑了孕龄和出生体质量对儿童斜视风险的影响。其中规模较大的是一项回顾性人群为基础的队列研究,对1996/2003年间出生的96842名足月分娩和早产的儿童进行了研究,同样发现儿童斜视与出生体质量和孕龄密切相关[16]。与其他既往的研究不同的是,本次研究加入了其他的可能影响斜视的相关因素,如父母工作性质和父母文化程度。
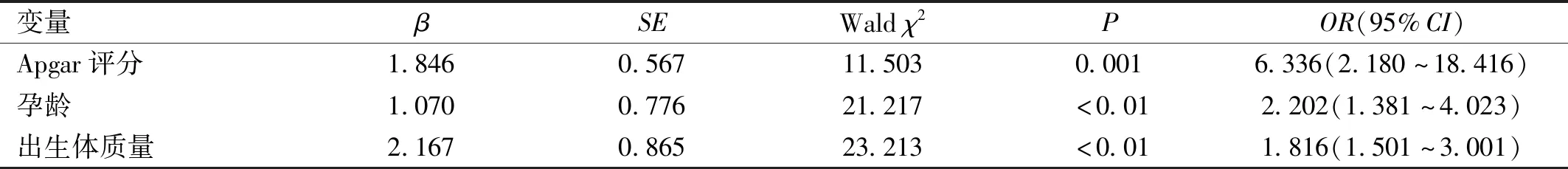
表3 影响学龄前儿童斜视的多因素分析
同时,本研究结果显示,在对1926例儿童进行眼科检查分析中发现186名学龄前儿童罹患斜视,其中出生体质量、Apgar评分及孕龄均是学龄前儿童斜视的独立危险因素(P<0.05)。本研究结果与上述研究结果一致,分析其原因可能是:(1)Apgar评分低即表示新生儿存在不同程度的窒息,而窒息可导致脑缺血缺氧,造成大脑皮质矢状旁区和其下部白质(大脑前动脉、中动脉、后动脉的边缘带)损伤,发生痉挛病况,波及相关神经传导通路,伴视觉信息通路受损,引发视觉障碍[17-18]。(2)早产儿(孕龄<37wk)脑室周围血管发育未成熟,在大脑动脉分支的终末端容易发生脑室周围白质软化症(PVL),而脑组织的易损区恰恰位于脑室周围白质区,导致视觉障碍相关问题。deRegnier[19]发现孕龄<37wk的早产儿视觉中枢因发育不完善,极易受损。此外,低出生体质量也是学龄前儿童斜视的重要危险因素。Li等[20]证明,宫内发育迟缓、低出生体质量的新生儿视觉功能明显较差;有研究对极低出生体质量儿进行视觉诱发电位检查时发现其潜伏期延长[21]。可见,低出生体质量儿斜视发生风险较高。因此,孕妇需注意产前的安胎保健工作,尽量足月分娩,以避免儿童斜视的危险因素。现实生活中多数儿童都是学龄入学被动进行视力检查,且多数家长缺乏对斜视的认知与重视,导致斜视儿童得不到及时治疗。因此,为了及早发现儿童斜视并给予有效的干预,有必要对学龄前儿童进行定期的视力筛查,针对斜视儿童要给予由眼科专家制定的治疗方案进行综合治疗。本研究存在一定局限,限于样本量较小,因此仍需要对斜视进行更大样本量后续研究来进一步证实。
综上所述,出生体质量、Apgar评分及孕龄均是学龄前儿童斜视的独立危险因素,孕妇需注意产前的安胎保健工作,尽量足月分娩,以避免儿童斜视的危险因素,同时加强对学龄前儿童进行定期的视力筛查并给予相应的干预措施。
