依达拉奉联合丙泊酚对单肺通气患者氧化应激反应影响
2020-01-17崔旭庞雪程丹马红霞龙振全徐会贤
崔旭 庞雪 程丹 马红霞 龙振全 徐会贤
作者单位:222023 江苏省连云港市第二人民医院
单肺通气(one-lung ventilation,OLV)是胸外科手术麻醉常用的一种通气方式,但是OLV 常因为气压伤、缺血/再灌注损伤、手术牵拉挤压伤、长时间OLV 等导致机体氧化和抗氧化系统失衡出现急性肺损伤(ALI)[1],严重者导致急性呼吸窘迫综合征(ARDS)[2-3]。依达拉奉是氧自由基清除剂,可以有效降低OLV 时氧化应激反应[4-5],丙泊酚(Propofol)是麻醉常用药物,其化学性质类似于苯酚(自由基清除剂),具有抗氧化作用[6-7],本文将探讨依达拉奉联合丙泊酚应用于OLV 麻醉患者观察其对氧化应激反应影响。
1 资料与方法
1.1 一般资料 选择2016 年4 月至2018 年6 月本院食道癌需OLV 患者60 例,男56 例,女4 例;年龄51~66 岁;ASA 分级Ⅰ~Ⅱ级。纳入标准:术前未行放、化疗者,无心肺肝肾功能障碍者,未进行免疫治疗者。排除标准:OLV 时间<3h;术中严重低氧,需要间断双侧通气;长期大量吸烟史;合并阻塞性或者限制性慢性肺功能不全病史,如COPD、哮喘等;肺功能检查中第一秒用力呼气量(FEV1)或肺活量少于预测值的50%者;合并冠状动脉粥样硬化性心脏病或其它心功能不全病史术中可能出现血流动力学剧烈波动者;术前使用激素者;术中出现体温波动,可能影响患者氧需情况者。采取同一组手术医师,同一型号的麻醉机、监护仪。按随机数字表法分为依达拉奉组(E 组)、丙泊酚组(P 组)、依达拉奉联合丙泊酚组(联合组,U 组),每组各20 例。所有患者均签署知情同意书,经院伦理委员会批准。
1.2 实验方法 所有患者术前禁食8h,禁水3h,入手术室后监测血压、心率(HR)、心电图、血氧饱和度(SaO2)、脑电双频指数(BIS)、呼气末二氧化碳(PETCO2)。E 组、U 组麻醉诱导前观察组微量泵静脉注射依达拉奉0.5mg/kg,30min 内注射完成,P 组注射相同容量生理盐水,三组均在麻醉前局部麻醉下行颈内静脉和桡动脉穿刺。麻醉诱导:P组、U 组静脉注入丙泊酚(西安力邦制药有限责任公司)1.5mg/kg,E 组静脉注入依托咪酯0.3mg/kg 后,三组均注射芬太尼(宜昌人福药业有限责任公司)4μg/kg、维库溴铵(浙江仙居药业药业有限责任公司)0.1mg/kg。诱导后,三组均气管内插入相应型号的双腔气管导管,吸入氧浓度100%,纤维支气管镜定位并两侧听诊导管位置正确,均可行单侧通气。双侧通气潮气量10ml/kg,呼吸频率10~12 次/min。三组均在手术医生进胸后行OLV,潮气量8ml/kg,呼吸频率14~16 次/min。麻醉维持E 组吸入七氟醚(上海恒瑞医药有限公司),P、U 组静脉泵入丙泊酚150μg/(kg·min)[8],三组均泵注维库 溴 铵1~2μg/(kg·min),维 持PETCO235~50mmHg,BIS 45~55。术中血压低于基础值20%以上者,应用血管活性药物,高于基础值15%以上者,追加芬太尼0.05mg。术毕两组患者接术后镇痛泵,送麻醉恢复室,苏醒后回病房鼻导管吸氧2L/min,如果术后SaO2严重低者送ICU。
1.3 检测方法 分别在依达拉奉和生理盐水注射前(T0)、OLV 1h(T1)、OLV 2h(T2)、OLV 3h(T3), 分 别 抽 血5ml,用硫代巴比妥酸比色法测定血浆中丙二醛(MDA),黄嘌呤氧化酶法测定血浆中超氧化物歧化酶(SOD)含量。
1.4 数据记录 (1)记录T0-3 时MDA、SOD;(2)记录T0-3 时血压(MAP)、HR、SaO2、BIS;(3)记录气管插管后OLV 前(T00)、OLV 1h(T1)、OLV 2h(T2)、OLV 3h(T3)时患者PETCO2、气道平台压(Pplat)、气道峰压(Ppeak)、气道阻力(Raw)。
1.5 统计学方法 采用SPSS 13.0 统计软件。计量资料若符合正态分布以()表示,组内比较采用重复测量资料的方差分析,组间比较采用成组t 检验,计数资料采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 三组患者一般资料比较 见表1。
表1 三组患者一般资料比较()
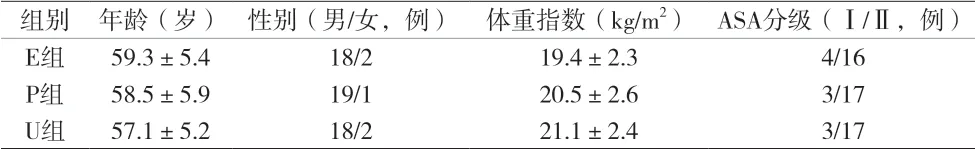
表1 三组患者一般资料比较()
组别 年龄(岁) 性别(男/女,例) 体重指数(kg/m2) ASA分级(Ⅰ/Ⅱ,例)E组 59.3±5.4 18/2 19.4±2.3 4/16 P组 58.5±5.9 19/1 20.5±2.6 3/17 U组 57.1±5.2 18/2 21.1±2.4 3/17
2.2 三组患者术中、术后情况比较 见表2。
表2 三组患者术中、术后情况比较()
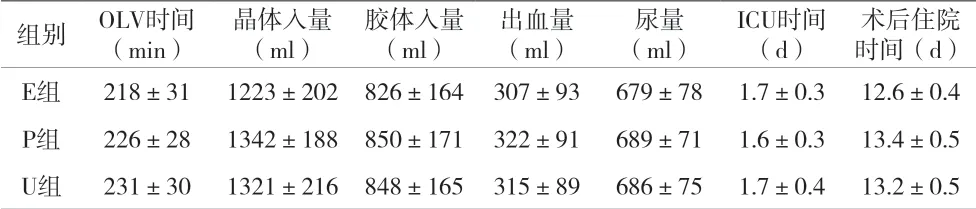
表2 三组患者术中、术后情况比较()
组别 OLV时间(min)晶体入量(ml)胶体入量(ml)出血量(ml)尿量(ml)ICU时间(d)术后住院时间(d)E组 218±31 1223±202 826±164 307±93 679±78 1.7±0.3 12.6±0.4 P组 226±28 1342±188 850±171 322±91 689±71 1.6±0.3 13.4±0.5 U组 231±30 1321±216 848±165 315±89 686±75 1.7±0.4 13.2±0.5
2.3 三组患者不同时间点MDA、SOD 比较 见表3。
表3 三组患者不同时间点MDA(μmol/L)、SOD(U/ml)比较()
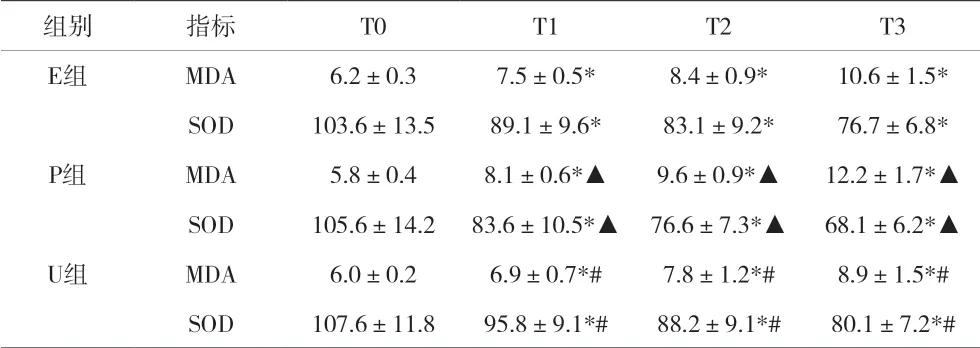
表3 三组患者不同时间点MDA(μmol/L)、SOD(U/ml)比较()
注:与同组T0比较,*P<0.05;与E组、P组T1-3时比较,#P<0.05;与E组T1-3比较,▲P<0.05
组别 指标 T0 T1 T2 T3 E组 MDA 6.2±0.3 7.5±0.5* 8.4±0.9* 10.6±1.5*SOD 103.6±13.5 89.1±9.6* 83.1±9.2* 76.7±6.8*P组 MDA 5.8±0.4 8.1±0.6*▲ 9.6±0.9*▲ 12.2±1.7*▲SOD 105.6±14.2 83.6±10.5*▲ 76.6±7.3*▲ 68.1±6.2*▲U组 MDA 6.0±0.2 6.9±0.7*# 7.8±1.2*# 8.9±1.5*#SOD 107.6±11.8 95.8±9.1*# 88.2±9.1*# 80.1±7.2*#
2.4 三组患者不同时间点MAP、HR、SaO2、BIS 比较 见表4。
表4 三组患者不同时间点MAP(mmHg)、HR(次/min)、SaO2(%)、BIS比较()
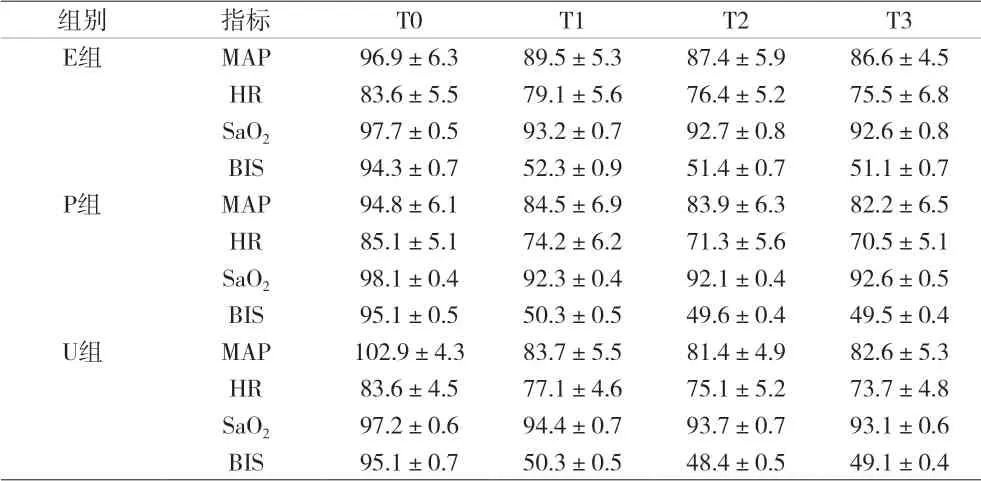
表4 三组患者不同时间点MAP(mmHg)、HR(次/min)、SaO2(%)、BIS比较()
组别 指标 T0 T1 T2 T3 E组 MAP 96.9±6.3 89.5±5.3 87.4±5.9 86.6±4.5 HR 83.6±5.5 79.1±5.6 76.4±5.2 75.5±6.8 SaO2 97.7±0.5 93.2±0.7 92.7±0.8 92.6±0.8 BIS 94.3±0.7 52.3±0.9 51.4±0.7 51.1±0.7 P组 MAP 94.8±6.1 84.5±6.9 83.9±6.3 82.2±6.5 HR 85.1±5.1 74.2±6.2 71.3±5.6 70.5±5.1 SaO2 98.1±0.4 92.3±0.4 92.1±0.4 92.6±0.5 BIS 95.1±0.5 50.3±0.5 49.6±0.4 49.5±0.4 U组 MAP 102.9±4.3 83.7±5.5 81.4±4.9 82.6±5.3 HR 83.6±4.5 77.1±4.6 75.1±5.2 73.7±4.8 SaO2 97.2±0.6 94.4±0.7 93.7±0.7 93.1±0.6 BIS 95.1±0.7 50.3±0.5 48.4±0.5 49.1±0.4
2.5 三组患者不同时间点PETCO2、Pplat、Ppeak、Raw 比较 见表5。
表5 三组患者不同时间点PETCO2(mmHg)、Pplat(cmH2O)、Ppeak(cmH2O)、Raw[cmH2O/(L·S)]比较(n=20,)
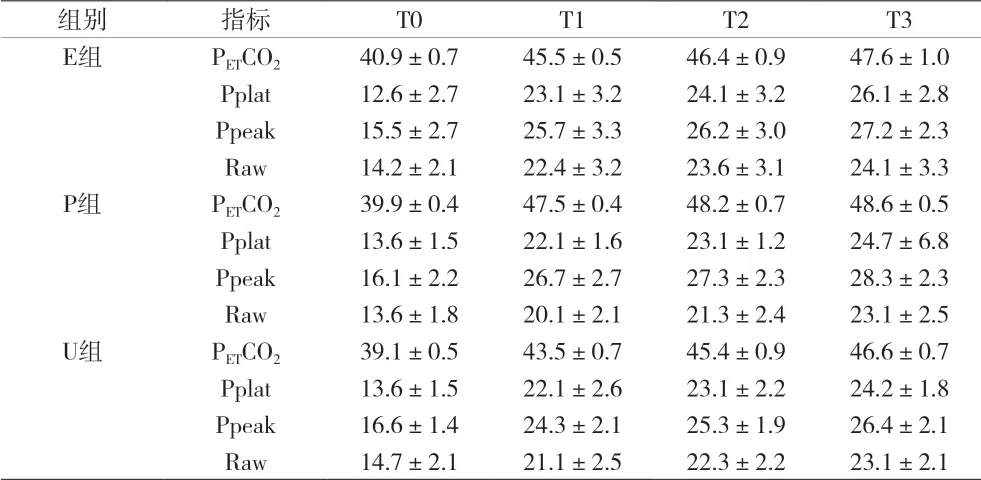
表5 三组患者不同时间点PETCO2(mmHg)、Pplat(cmH2O)、Ppeak(cmH2O)、Raw[cmH2O/(L·S)]比较(n=20,)
组别 指标 T0 T1 T2 T3 E组 PETCO2 40.9±0.7 45.5±0.5 46.4±0.9 47.6±1.0 Pplat 12.6±2.7 23.1±3.2 24.1±3.2 26.1±2.8 Ppeak 15.5±2.7 25.7±3.3 26.2±3.0 27.2±2.3 Raw 14.2±2.1 22.4±3.2 23.6±3.1 24.1±3.3 P组 PETCO2 39.9±0.4 47.5±0.4 48.2±0.7 48.6±0.5 Pplat 13.6±1.5 22.1±1.6 23.1±1.2 24.7±6.8 Ppeak 16.1±2.2 26.7±2.7 27.3±2.3 28.3±2.3 Raw 13.6±1.8 20.1±2.1 21.3±2.4 23.1±2.5 U组 PETCO2 39.1±0.5 43.5±0.7 45.4±0.9 46.6±0.7 Pplat 13.6±1.5 22.1±2.6 23.1±2.2 24.2±1.8 Ppeak 16.6±1.4 24.3±2.1 25.3±1.9 26.4±2.1 Raw 14.7±2.1 21.1±2.5 22.3±2.2 23.1±2.1
3 讨论
OLV 时能够使术者获得相对清晰的术野,利于手术操作。还可防止患侧感染性内容物或癌变组织流入健侧,尤其适用于胸腔镜肺叶切除、食道癌根治术等。但是OLV 常导致患者术后出现急性肺损伤(ALI)甚至急性呼吸窘迫综合征(ARDS)[2-3],是胸外科手术后的严重并发症,是患者术后死亡的主要原因之一。据研究根治性肺癌手术术后ALI 的发生率是12.9%,全肺切除术后是6%,患者发生ALI 和ARDS的死亡率是33%~72%[9]。
氧化/抗氧化系统失衡是引起ALI 的重要原因。在OLV过程中,由于肺容量、肺机械力学改变导致气压伤;缺氧性肺血管收缩、肺不张造成的缺血/再灌注损伤;手术牵拉挤压伤[10];长时间OLV[11]等,导致肺部组织产生大量氧自由基(OFR),损伤肺组织[12]。MDA 是自由基与细胞的膜性结构发生脂质过氧化反应的产物,其高低间接反映体内氧自由基量及活性,直接反映机体内脂质过氧化反应的强弱,间接反映细胞损伤的程度。研究认为氧自由基对蛋白质等的损伤作用是促进ALI 发生的关键因素[13]。SOD 是一种清除机体内自由基最重要的金属酶,其歧化反应催化超氧化物转化为氧气和过氧化氢。当肺组织内自由基短时间内大量增加,超出机体清除能力,则会导致肺组织损伤。
研究表明,依达拉奉能阻止活性氧对脂质细胞膜的攻击及其他生物学效应[14],降低MDA 减轻肺损伤[15],降低OLV 患者MDA 水平,升高SOD 水平[16]。丙泊酚是常用全身麻醉药,可直接与自由基反应,生成2,6-二异丙基苯氧基团,动物实验和对OLV 患者研究均表明其可降低MDA,升高SOD[17-18],根据二者药理特性,联合应用于OLV 患者。本资料发现,三组患者术前、术中、术后一般情况比较差异无统计学意义,具有可比性。三组患者OLV 时间均>3h,属于比较长时间的OLV,符合研究标准,依达拉奉用法用量参考说明书,P、U 两组丙泊酚用量150μg/(kg·min)根据文献[8]而来。在OLV 开始后,与T0 比较各组T1-3 时Pplat、Ppeak、Raw、PETCO2增加,SaO2下降,T1-3 时MDA增加、SOD 下降。表明随OLV 开始,患者气道力学和容量的改变出现了氧化应激反应,并随时间延长而增加,手术牵拉挤压伤、缺血/再灌注损伤、长时间的OLV 也均促使MDA 的大量产生,且明显超过SOD 清除能力,引起SOD 下降,可导致肺损伤出现炎症反应,三组患者T1-3 时PETCO2增加和SaO2下降可能与此有一定关系。依达拉奉联合丙泊酚后,U 组T1-3 时MDA 低于E 组和P 组,SOD 高于E 组和P 组,差异有统计学意义,T1-3 时PETCO2、Pplat、Ppeak、Raw 低于E 组和P 组,SaO2高于E 组和P 组,但差异无统计学意义,说明依达拉奉联合丙泊酚能降低MDA,增加SOD,改善OLV 氧化应激反应,减轻肺损伤,但是对肺功能无质的改善,还需要进一步研究新的药物和方法,改善OLV 预后。另外,E 组T1-3 时MDA 低于E 组,SOD 高于E 组(P<0.05)。表明依达拉奉在改善氧化应激反应方面强于丙泊酚。由于丙泊酚用量比正常麻醉时大,在T1-3 时P 组、U 组MAP、HR、BIS 低于E 组,但是差异无统计学意义,不影响本文结果。综上所述,依达拉奉联合丙泊酚能降低OLV 患者MDA,增加SOD,优于单用依达拉奉或丙泊酚。
