颅脑超声在诊断新生儿中枢神经系统感染中的应用
2019-09-29李欣欣
李欣欣
[摘要] 目的 探討颅脑超声对不同类型新生儿中枢神经系统感染的诊断价值。 方法 选取我院2017年1月~2019年1月收治的75例新生儿中枢神经系统感染(化脓性脑膜炎43例,病毒性脑膜炎22例,结核性脑膜炎10例)患儿为观察对象,均行颅脑超声检查,统计不同感染类型患儿颅脑超声阳性率、脑室扩张检出率、脑积水检出率、硬膜下积液检出率、脑水肿检出率、脑实质改变检出率。 结果 化脓性脑膜炎、病毒性脑膜炎、结核性脑膜炎患儿性别、胎龄、体质量、日龄差异均不明显(P>0.05);化脓性脑膜炎、病毒性脑膜炎、结核性脑膜炎颅脑超声回声异常检出率93.02%、13.64%、100.00%,脑室扩张检出率100.00%、54.55%、100.00%,脑积水检出率53.49%、18.18%、50.00%,硬膜下积液检出率62.79%、4.55%、70.00%,脑水肿检出率34.88%、13.64%、10.00%,脑实质改变检出率30.23%、90.91%、10.00%,差异均有统计学意义(P<0.05)。 结论 新生儿中枢神经系统感染的颅脑超声表现具有特异性,为临床鉴别化脓性脑膜炎、病毒性脑膜炎和结核性脑膜炎提供重要依据。
[关键词] 新生儿;中枢神经系统感染;颅脑超声;化脓性脑膜炎;病毒性脑膜炎
[中图分类号] R445.1 [文献标识码] B [文章编号] 1673-9701(2019)21-0134-03
The application of craniocerebral ultrasound in the diagnosis of neonatal central nervous system infection
LI Xinxin
Department of Physical Diagnosis,Jiamusi Maternal and Child Health Hospital in Heilongjiang Province,Jiamusi 154002,China
[Abstract] Objective To investigate the value of craniocerebral ultrasound in the diagnosis of neonatal central nervous system infection in different types. Methods 75 neonatal central nervous system infections (43 cases of purulent meningitis, 22 cases of viral meningitis, 10 cases of tuberculous meningitis)in our hospital from January 2017 to January 2019 were enrolled as subjects. All underwent brain ultrasound examination. Statistics of craniocerebral ultrasound positive rate, ventricular dilatation detection rate, hydrocephalus detection rate, subdural effusion detection rate, brain edema detection rate, substantial brain change detection rate were performed. Results There were no significant differences in gender, gestational age, body weight and age between children with purulent meningitis, viral meningitis and tuberculous meningitis(P>0.05). The abnormal detection rate of purulent meningitis, viral meningitis and tuberculosis by craniocerebral ultrasound was 93.02%, 13.64% and 100.00%. The detection rate of ventricular dilatation was 100.00%, 54.55% and 100.00%, and the detection rate of hydrocephalus was 53.49%, 18.18% and 50.00%. The detection rate of subdural effusion was 62.79%, 4.55% and 70.00%. The detection rate of cerebral edema was 34.88%, 13.64% and 10.00%. And the detection rate of substantial brain change was 30.23%, 90.91% and 10.00%, all with significant difference(P<0.05). Conclusion The craniocerebral ultrasound findings of neonatal central nervous system infection are specific and provide an important basis for the clinical identification of purulent meningitis, viral meningitis and tuberculous meningitis.
[Key words] Neonate; Central nervous system infection; Craniocerebral ultrasound; Purulent meningitis; Viral meningitis
细菌、病毒、真菌是引起中枢神经系统感染的主要病原菌,并导致严重的中枢神经破坏效应,形成脑膜炎、脑炎、神经发育异常等[1-2]。新生儿免疫功能发育不全,抵御病菌能力差,中枢神经系统是新生儿期感染后的终末受累器官,发生率虽然较低,但致残率、致死率高,是导致新生儿神经发育障碍的主要原因[3-4]。新生儿中枢神经系统感染中较为常见的是化脓性脑膜炎、病毒性脑膜炎和结核性脑膜炎,其中化脓性脑膜炎在活产儿中发病率约为0.2%~1.6%[5-6]。早期发现及诊断是干预的前提,也是改善患儿预后的关键。CT、MRI、超声等均是新生儿中枢神经系统感染的重要手段,其中颅脑超声具有无创、操作简便、成像清晰、无辐射等多种优势,本研究将颅脑超声用于新生儿中枢神经系统感染诊断中,分析颅脑超声的影像特点,为新生儿中枢神经系统感染的颅脑超声诊断及鉴别提供参考,现报道如下。
1资料与方法
1.1 一般资料
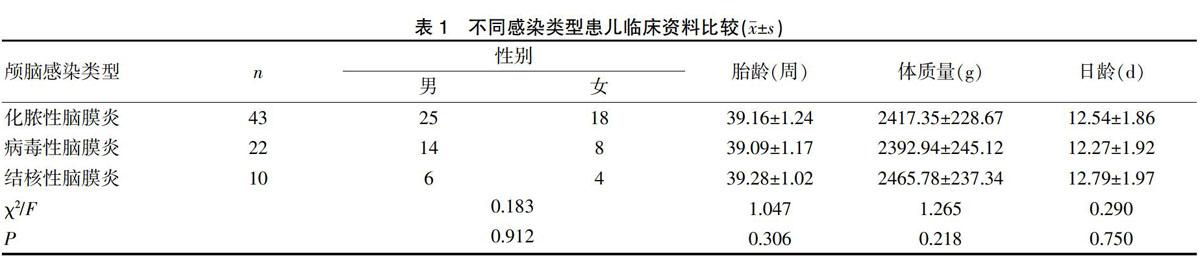
选取我院2017年1月~2019年1月75例新生儿中枢神经系统感染患儿为观察对象,其中化脓性脑膜炎43例,病毒性脑膜炎22例,结核性脑膜炎10例。纳入标准:(1)均为出生24 d内新生儿;(2)所有患儿均经腰椎穿刺、脑脊液培养、TORCH检查确认感染类型;(3)家属知情同意。排除标准:(1)合并先天脑部畸形者;(2)合并Galen静脉血管瘤者;(3)颅内出血者;(4)颅内囊性病变者;(5)脑膜膨出者。本研究已通过医学伦理委员会批准。男45例,女30例,日龄5~24 d,平均(12.48±5.26)d。化脓性脑膜炎、病毒性脑膜炎、结核性脑膜炎患儿性别、胎龄、体质量、日龄差异均不明显(P>0.05)。见表1。
1.2 方法
检查仪器:阿洛卡a7超声诊断仪及配套C8-5专用探头,频率7 MHz。患儿取仰卧位,在熟睡安静时进行检查:(1)前囟门经侧脑室体部冠状面:可获得声像图包括两侧大脑半球、脉络丛、侧脑室、颞角、半球间裂。(2)前囟门区经丘脑冠状面扫描:可獲得声像图包括两侧大脑半球、透明隔、侧脑室、尾状核、第三脑室、小脑、半球间裂、小脑幕。(3)前囟门区、中线旁矢状面扫描:可获得声像图包括大脑半球、丘脑、尾状核、小脑、侧脑室的前角、枕角及体部。(4)前囟门、正中线矢状面扫描:可获得声像图包括大脑半球、透明隔、胼胝体、第三和第四脑室、小脑、扣带沟。观察脑半球、脑实质的回声特点,旁矢状面测量脑室宽度,观察侧脑室前角纵径宽、透明隔腔大小,冠状面测量第三脑室大小,观察中线距离、中线与双侧颅骨距离。
1.3 观察指标
中枢神经系统感染颅脑超声诊断参照《中枢神经系统感染临床影像学》[7]:(1)超声回声阳性:脑部呈不均匀强回声为超声异常,视为阳性。(2)脑室扩张:单侧或双侧脑室三角区宽度≥10 mm视为脑室扩张,轻度:10~11 mm;中度:12~15 mm,重度:>15 mm。(3)脑积水:轻度:两侧脑室宽4~6 mm,前角、丘脑、尾状核及脑组织无受压;中度:两侧脑室宽7~9 mm,前角、丘脑、尾状核轻度受压,脑组织未明显受压;重度:两侧脑室宽10~19 mm,前角、丘脑、尾状核受压明显,脑组织变薄:极重度:两侧脑室宽≥20 mm,前角、丘脑、尾状核受压变形,脑组织萎缩。(4)硬膜下积液:超声可见单侧或双侧硬膜下渗出液,脑表面和颅骨间或半球间隙可见新月形无回声区。(5)脑水肿:脑组织表现为弥漫性均匀的稍强回声,脑沟变浅或消失。(6)脑脓肿:脑组织探及不同大小的低回声区域,边界清晰不光滑,边缘回声较强,边界内部呈中等回声光点,分布均匀。(7)脑实质改变:表现为脑白质回声强度低于、接近或等同于脉络丛。
1.4统计学分析
用SPSS19.0统计学软件分析,计量资料用(x±s)表示,多组间计量资料行方差分析,计数资料用(%)表示,行χ2检验,计数资料多组间比较采用χ2分割检验,P<0.05表示差异有统计学意义。
2结果
2.1 颅脑超声回声观察结果
化脓性脑膜炎患儿颅脑超声回声异常40例,阳性率93.02%,病毒性脑膜炎回声异常3例,阳性率13.64%,结核性脑膜炎回声异常10例,阳性率100.00%,不同感染类型患儿颅脑超声阳性率差异明显(χ2=49.038,P=0.000)。
2.2脑室扩张程度分析
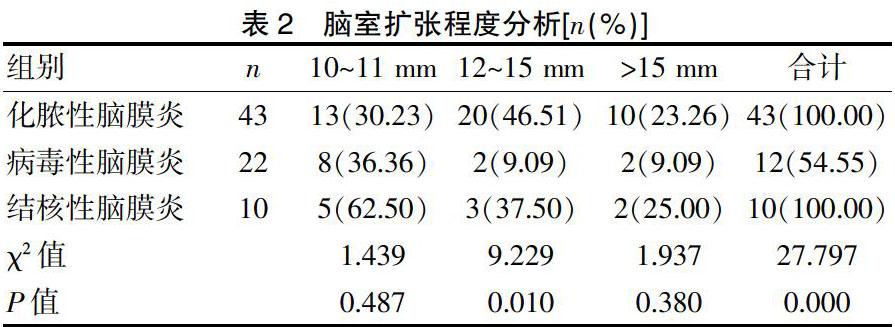
化脓性脑膜炎、病毒性脑膜炎、结核性脑膜炎脑室扩张检出率分别为100.00%、54.55%、100.00%,差异显著(P<0.05)。见表2。
2.3脑积水发生率比较
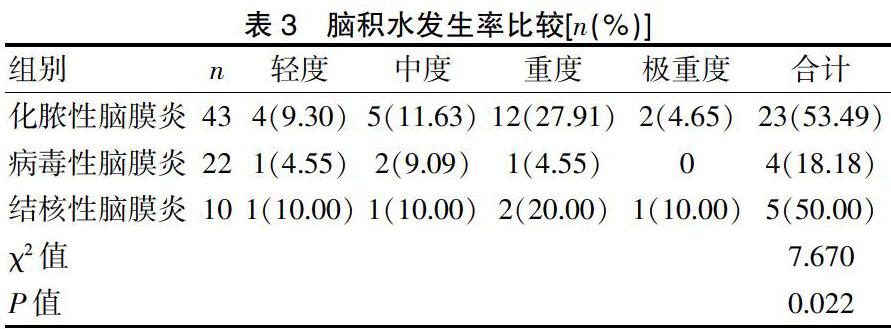
化脓性脑膜炎、病毒性脑膜炎、结核性脑膜炎脑积水检出率分别为53.49%、18.18%、50.00%,差异显著(P<0.05)。见表3、图1。
2.4 颅脑超声其他声像图改变
化脓性脑膜炎脑水肿检出率最高,病毒性脑膜炎脑实质改变检出率最高、结核性脑膜炎硬膜下积液检出率最高,差异显著(P<0.05)。见表4。
3讨论
新生儿免疫系统发育不完善,免疫力低下,容易受到细菌、病毒、真菌等病原菌感染[7]。加上随着医疗技术发展,新生儿重症监护推广普及,存活的早产儿、低体重儿等日愈增加,高危新生儿增多,中枢神经系统感染病例数增加[8-9]。化脓性脑膜炎、病毒性脑膜炎、结核性脑膜炎均是新生儿中枢神经系统感染常见类型,其中化脓性脑膜炎最为常见。据新生儿化脓性脑膜炎研究协作组调查报道,化脓性脑膜炎总病死率为6.8%[10]。早期诊断及鉴别新生儿中枢神经系统感染类型对患儿预后具有积极的影响。
颅脑超声诊断具有无创、安全、检查快、可重复性强、无电离辐射等优势[11]。同时,新生儿前囟门尚未完全闭合,颅脑超声对其颅脑组织显影清晰,对中枢神经系统感染诊断提供重要信息[12-13]。本研究显示,化脓性脑膜炎、结核性脑膜炎颅脑超声异常率较高,声像图主要表现为脑沟不均匀回声增强,回影像粗重。病毒性脑膜炎颅脑超声异常回声率较低,声像图主要表现为脑内钙化、脑积水等。颅脑超声显示化脓性脑膜炎、结核性脑膜炎均有不同程度的脑室扩张,病毒性脑膜炎脑室扩张率达54.55%,超声表现主要为狭窄羊角形或裂隙状,尖端呈锐角,第三脑室断面呈圆形[14]。化脓性脑膜炎、结核性脑膜炎脑积水检出率均超过50%,病毒性脑膜炎检出率为18.18%。脑积水表现为两侧脑室呈不同程度增宽,前角扩张变钝,脑积水严重者可见丘脑、尾状核及脑组织受压、变薄,极重者脑沟回极少。同时,病毒性脑膜炎脑积水多表现为轻度。此外,本研究显示中枢神经系统感染还有硬膜下积液、脑水肿、脑实质改变等声像图改变。其中硬膜下积液主要出现在化脓性脑膜炎及结核性脑膜炎患儿中,检出率分别为62.79%、70.00%。声像图表现为单侧或两侧硬膜下渗出液,脑表面与头颅间或半球间隙见新月形无回声区,严重者可见中线移位。脑水肿主要出现于化脓性脑膜炎患儿中,检出率34.88%,声像图表现为脑组织呈弥漫性低回声,脑沟回变浅或消失,严重者脑室受压不显示。脑脓肿极少,表现为侧脑室上方有椭圆形低回声区域,边缘清晰,壁回声较墙,区域内回声光点分布均匀,中线移位,伴严重脑室扩张。脑实质改变主要出现于病毒性脑膜炎患儿中,检出率90.91%,与既往文献[15]报道基本相符。病毒感染所致炎性病变造成脑实质水肿、脑回增宽,颅脑超声声像图表现为脑室周围实质回声不同程度降低。总之,中枢神经系统感染中不同感染类型具有不同的声像图特点,其中化脓性脑膜炎与结核性脑膜炎在超声回声异常、脑室扩张、脑积水、硬膜下积液方面检出率差异性并不明显,颅脑超声表现有诸多相似之处,与病毒性脑膜炎比较差异明显。因此,临床上仍需对化脓性脑膜炎、结核性脑膜炎作进一步鉴别。
综上所述,新生儿中枢神经系统感染的颅脑超声表现具有特异性,为临床鉴别化脓性脑膜炎、病毒性脑膜炎和结核性脑膜炎提供重要依据。
[参考文献]
[1] 赵莹莹,李艳,叶平,等.儿童细菌性脑膜炎与病毒性脑膜炎的鉴别诊断[J].中国医学影像学杂志,2018,26(10):12-16.
[2] 李晓晓,杨旻,于翔,等.C-X3-C趋化因子配体1与新生儿中枢神经系统感染的相关性[J].中国循证儿科杂志,2017,12(1):66-69.
[3] 杨柳青,刘映霞.中枢神经系统感染性疾病的鉴别诊断[J].临床内科杂志,2017,34(11):725-729.
[4] 韩钊定,郭萍,杜永國,等.儿童中枢神经系统感染行脑 CT 检查的价值分析[J].中华医院感染学杂志,2017,27(4):915-918.
[5] 王艳,李云娟,王阳,等.以发热就诊的1305例婴儿病因及临床特征分析[J].山西医科大学学报,2017,48(7):79-85.
[6] 赵乐.足月新生儿化脓性脑膜炎69例临床分析[J].中国药物与临床,2018,18(8):125-127.
[7] Suresh K,Mukherji.Central nervous system infections[M]. Beijing:People's Military Medical Publishing House,2015:231-238.
[8] 周庆女,杨戎威,钟文华,等.新生儿化脓性脑膜炎病原学及预后分析[J].浙江临床医学,2017,19(3):483-485.
[9] 田磊,张真,陈中举,等.枢神经系统感染常见病原菌分布及耐药性分析[J].医药导报,2018,37(6):108-111.
[10] 新生儿化脓性脑膜炎研究协作组.中国北方13家医院新生儿化脓性脑膜炎临床与病原特征的多中心研究[J].中华新生儿科杂志,2017,32(6):415-419.
[11] 李娟娟,韩若凌,高洁宁.彩色多普勒颅脑超声对新生儿脑病的早期诊断价值[J]. 河北医科大学学报,2018, 39(4):444-449.
[12] 黄蕾.新生儿床旁颅脑超声1100例检查结果分析[J].中国优生与遗传杂志,2017,25(12):68.
[13] 刘晓峰,汤晔华.颅脑超声对重症监护室新生儿颅内疾病的诊断价值[J].海军医学杂志,2018,39(1):85-86.
[14] 吴丽君,吴云,唐文伟,等.超声与磁共振在胎儿中枢神经系统发育异常诊断中的对比研究价值[J].中国超声医学杂志,2018,34(10):64-67.
[15] 周江英,邓旦,张溢.中枢神经系统感染新生儿颅脑超声结果分析[J].中华医院感染学杂志,2018,28(2):287-290.
