男性染色体多态性对IVF/ICSI-ET助孕结局的影响*
2019-09-20刘珊史霖王婷
刘珊, 史霖, 王婷**
(1.西北妇女儿童医院 辅助生殖中心, 陕西 西安 710003; 2.西安交通大学 基础医学院病原生物学与免疫学系, 陕西 西安 710061)
染色体多态性(chromosome polymorphism)指不同个体间异染色质区存在恒定的微小变异,主要包括常染色体(1、9、16号染色体)长臂次缢痕长度变异、D/G组染色体随体及随体柄变异、9号染色体臂间倒位及Y染色体长臂异染色质区长度变异等[1]。传统观点认为此类变异不会引起表型效应,但越来越多的研究发现染色体多态性可能与生殖异常如流产、死胎、胚胎停育、男性不育及精子异常等有关[1-3]。染色体多态性对辅助生殖妊娠结局的影响一直存在争议,有学者认为染色体多态性会增加早期流产率[4-6],降低临床妊娠率及活产率[6-9],对体外受精-胚胎移植妊娠结局造成不良影响,但也有研究结果显示染色体多态性对辅助生殖妊娠结局无影响[1,10-18],这些研究所得到不同的结论可能与纳入的样本量、各型染色体多态性所占比例以及统计学方法的不同有关。本研究收集2014年1月-2018年3月西北妇女儿童医院生殖中心接受体外受精/单精子显微注射并胚胎移植(IVF/ICSI-ET)治疗的男方染色体多态性不孕症夫妇的相关数据,分析男性常染色体长臂次缢痕长度、D/G组染色体随体及随体柄、9号染色体臂间倒位及Y染色体长臂异染色质区长度等变异对体外受精-胚胎移植妊娠结局的影响,同时分析妊娠异常(早期流产和胚胎停止发育)、临床妊娠和活产的相关影响因素,以探讨不同类型男性染色体多态性对IVF/ICSI-ET助孕结局的影响。
1 对象与方法
1.1 研究对象
2014年1月-2018年3月首次接受IVF/ICSI-ET治疗的不孕夫妇作为研究对象,包括单纯男方染色体多态患者。根据不同的染色体多态类性分为男性常染色体长臂次缢痕多态、D/G组染色体随体多态、9号染色体臂间倒位和Y染色体多态4组;同期行IVF/ICSI-ET助孕、且男女双方染色体均正常的夫妇作为对照组。纳入标准:(1)夫妇双方均≤38岁,(2)女方生殖系统解剖无异常,(3)女方体质量指数(BMI) 18~25 kg/m2,(4)女方基础卵泡刺激素(FSH)<15 IU/L、基础窦卵泡数>5。排除标准: (1)女方合并复发性流产、子宫内膜异位症、子宫腺肌症、输卵管积水、子宫内膜息肉、多囊卵巢综合征以及其他内分泌系统等疾病,(2)男方严重的精索静脉曲张症以及严重的系统性疾病等,(3)男方AZF(azoospermia factor)检查存在微缺失,(4)女方为染色体多态性,(5)男方同时合并两种以上染色体多态性。该研究过程符合1964 Helsinki宣言的精神,研究经医院伦理委员会批准(编号2018012)。
1.2 方法
1.2.1染色体核型分析 接受IVF/ICSI-ET治疗前采集患者外周血,分离淋巴细胞,体外培养72 h,收集淋巴细胞制备染色体及G显带分析。根据人类细胞学国际命名体制(ISCN2009)进行染色体核型分析。每例至少分析30个中期染色体核型,如有嵌合体存在,则分析100个中期染色体核型。
1.2.2IVF/ICSI-ET助孕 依据患者年龄、卵巢储备功能情况选择促排卵方案,根据卵泡发育情况和血清激素水平调整促性腺激素(Gn)药量,当一个主导卵泡直径>18 mm或2个主导卵泡直径>17 mm时,注射重组人绒毛膜促性腺激素(hCG,艾泽,默克雪兰诺),36 h后阴道超声介导下取卵。根据实验室操作常规进行IVF/ICSI-ET,每个周期移植1~2枚优质胚胎,术后黄体支持。卵巢过度刺激综合征(OHSS)高风险者取消新鲜移植,行全胚冷冻,未获卵者不纳入本研究。移植术后30 d行阴道B超检查,见孕囊即为临床妊娠。
1.3 观察指标
分析各组患者基本情况、基础性激素水平、促排卵情况及妊娠结局。记录下列指标:IVF受精正常受精率=每周期2PN受精卵数目/每周期获卵数×100%,ICSI受精正常受精率=每周期2PN受精卵数目/每周期MⅡ卵子数×100%,优胚率=优质胚胎数/卵裂胚胎数×100%,移植取消率=取消移植周期数/总周期数×100%,异常妊娠率=(早期流产数+胚胎停止发育数)/临床妊娠数×100%,早产率=早产周期数/分娩周期数×100%,临床妊娠率=临床妊娠数/移植周期数×100%,活产率=有活产婴儿出生的分娩周期数/移植周期数×100%。同时采用Logistic回归分析与异常妊娠发生、成功临床妊娠和活产相关的影响因素,协变量包括各型男方染色体多态性、女方年龄、男方年龄、女方BMI、内膜厚度、基础雌激素(E2)、基础黄体生成素(LH)、基础卵泡刺激素(FSH)、Gn用量、受精方式(ICSI或IVF)、促排方案(短方案或长方案)、获卵数、MII卵数、正常受精率、可移植胚胎数、优胚数和移植胚胎数。将孕12周前的妊娠终止(流产、或胚胎停止发育)定义为异常妊娠。分娩后随访出生婴儿数、生产方式、是否足月、性别、出生体重、孕周及先天畸形情况等。
1.3 统计学分析
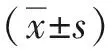
2 结果
2.1 基本情况
本研究共入组患者1 936对夫妇,对照组1 596对夫妇,患者男性常染色体长臂次缢痕多态组84对(38例1qh+、26例9qh+及20例16qh+),D/G组染色体随体多态组81对(2例13ps+、1例13pss、7例13pstk+、3例14ps+、1例14pss、8例14pstk+、3例15ps+、1例15pss、8例15pstk+、2例21ps+、2例21pss、22例21pstk+、4例22ps+及17例22pstk+),9号染色体臂间倒位组25对[均为inv(9)],Y 染色体多态组150对(22例Yqh-、128例Yqh+)。4个染色体多态组与正常对照组比较,男女年龄、不孕年限、女方BMI、内膜厚度、基础激素水平及Gn用量等差异无统计学意义(P>0.05),4个染色体多态组的平均精液浓度和精液活率虽均较对照组降低,但差异无统计学意义(P>0.05)。见表1。
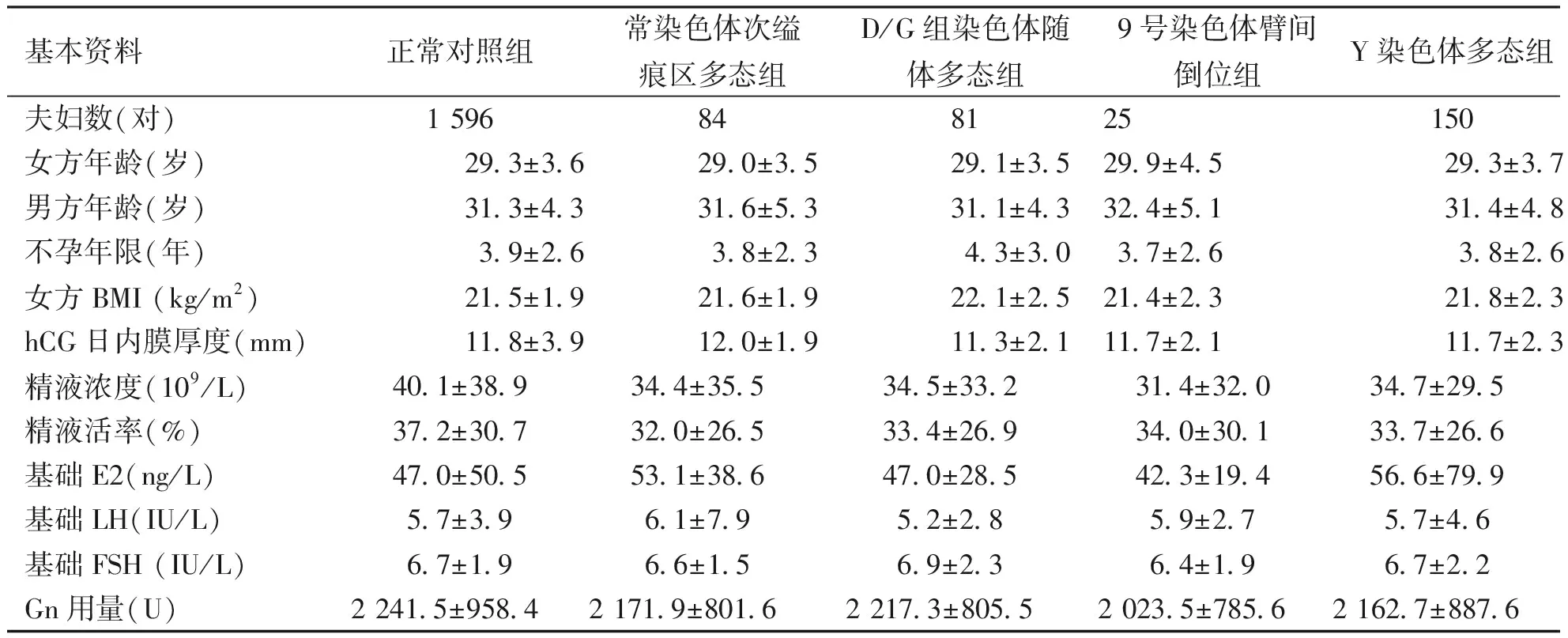
表1 各组受试者基本情况和基础性激素水平Tab.1 General condition and basic sex hormone levels in all groups of subjects
2.2 促排卵、受精及妊娠结局
与正常对照组比较,常染色体次缢痕区多态组、Y染色体多态组临床妊娠率降低,但差异无统计学意义(P>0.05);4个染色体多态组的活产率较对照组低,异常妊娠率(早期流产和停止发育)较对照组增高,但差异无统计学意义(P>0.05);5组促排卵、受精及妊娠结局的其余指标比较,差异无统计学意义(P>0.05)。见表2。

表2 各组受试者促排情况及妊娠结局Tab.2 Exclusion promotion conditions and pregnancy outcomes in all groups of subjects
注:N此指标下的总例数,n为发生数
2.3 异常妊娠、临床妊娠及活产相关因素分析
二分类Logistic回归分析结果显示,9号染色体臂间倒位和女方年龄与异常妊娠(早期流产和胚胎停止发育)的发生呈显著正相关;Y染色体多态、女方年龄与成功临床妊娠呈负相关,内膜厚度、获MII卵数、优胚数和移植胚胎数与成功临床妊娠呈正相关;常染色体次缢痕区多态、Y染色体多态、女方年龄和短方案使用与成功活产呈负相关,内膜厚度、获MII卵数、优胚数和移植胚胎数与成功活产呈正相关。见表3。
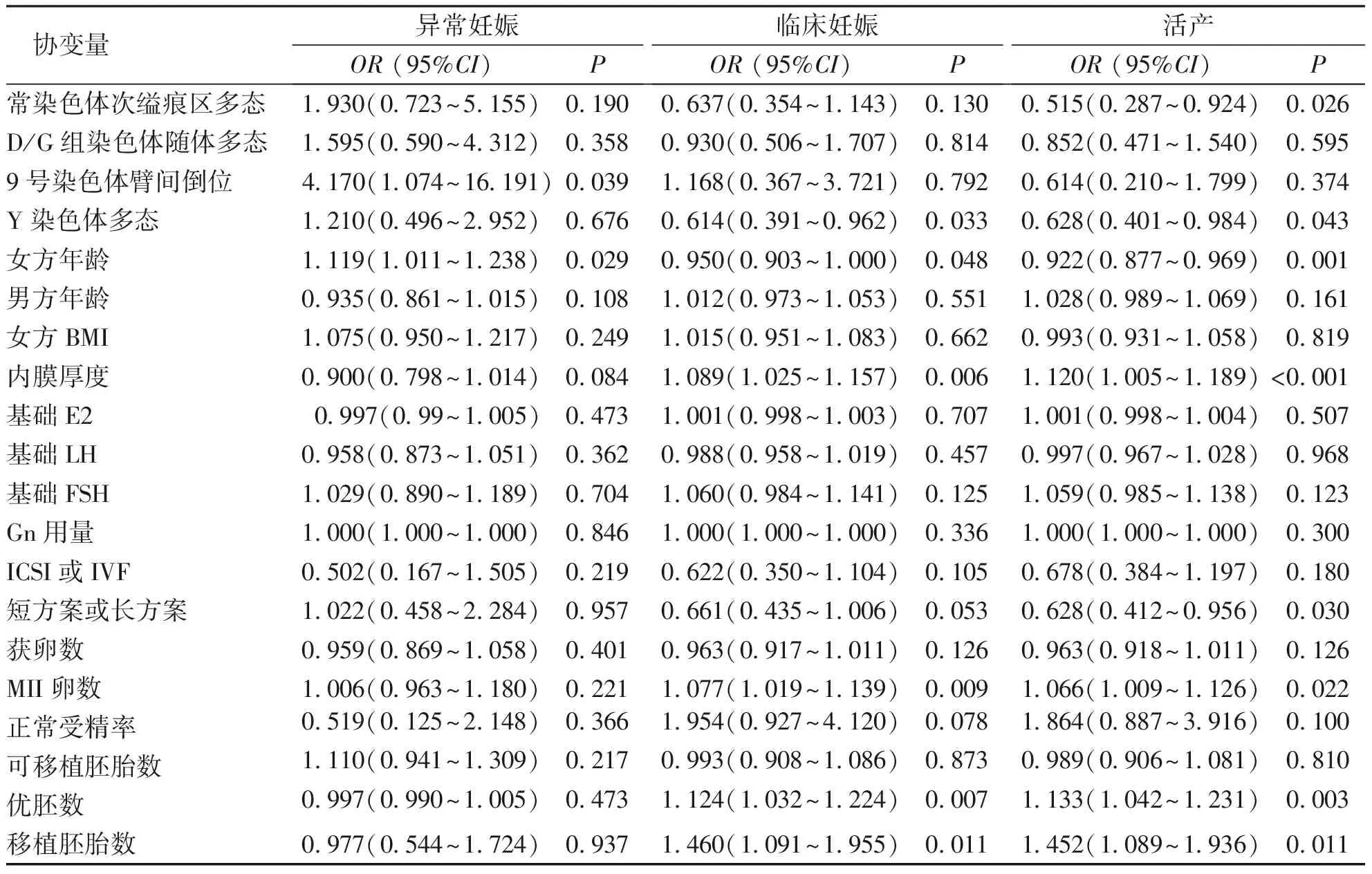
表3 异常妊娠、临床妊娠及活产相关性因素的Logistic回归分析Tab.3 Logistic regression analysis on related factors of abnormal pregnancy,clinical pregnancy and live birth
3 讨论
随着辅助生育技术的广泛应用,治疗中检测到行辅助生殖技术助孕的患者中染色体多态的发生率显著高于普通人群,尤以男性更加明显[2,19]。但目前对男性染色体多态对生殖功能的影响尚存在争议,有的研究发现男性染色体多态性会对IVF/ICSI-ET助孕结局造成不良影响[4-9],有的研究则显示男性染色体多态性对辅助生殖妊娠结局无影响[1,10-18]。造成这些矛盾结果的一个重要原因为大多数研究并未根据男性染色体多态发生的不同类型,将不同类型的染色体多态性分开研究,而是将多种不同类型的染色体多态样本混合在一起研究,由于不同类型染色体多态对生殖功能的影响可能不同,且各研究中不同类型染色体多态样本比例存在差异,因此造成研究结果产生较大偏差。
不同的统计分析方法也会造成研究结果的差异。在辅助生殖妊娠结局的研究中,大多采用χ2检验比较组间流产率、临床妊娠率、活产率等妊娠结局的差异显著性,往往由于样本例数较少,虽然百分率存在明显差异,但统计学却无显著性差异,本研究中,常染色体次缢痕区多态组和Y染色体多态组中临床妊娠率和活产率均低于对照组10%左右,9号染色体臂间倒位组的异常妊娠率则较对照组高近4倍,但χ2检验,差异无统计学意义(P>0.05)。此外,如活产率等数据是总活产周期数与总移植胚胎周期数的比值,模糊了每个周期样本的特性,不利于相关差异因素的发现,因此如采用如Logistic回归分析这样的相关性分析方法,则能更准确的发现影响妊娠结局的相关因素。
本研究首次回顾性分析了不同类型男性染色体多态患者IVF/ICSI助孕的临床结局,同时对采用Logistic回归分析对造成不同妊娠结局的相关影响因素进行了分析,结果发现9号染色体臂间倒位与异常妊娠的发生呈正相关,常染色体次缢痕区多态和Y染色体多态则与成功活产呈负相关,表明男性9号染色体臂间倒位会增加异常妊娠的发生率,而男方常染色体次缢痕区多态和Y染色体多态则会降低活产率。
9号染色体臂间倒位[inv(9)]是一种较常见的染色体变异,男性9号染色体臂间倒位会形成4种不同的精子,一种为正常染色体,一种为倒位染色体,其余两种均为带有部分重复和部分缺失的重排染色体。当含重组染色体的精子与正常卵子受精后,会造成遗传物质出现缺失或重复,从而造成流产、死胎等生殖异常。不少临床对照研究认为,在各类型染色体多态性中inv(9)较易引起流产、死胎、后代异常等临床表现[20]。本研究中也发现inv(9)是引起异常妊娠(早期流产+停止发育)的高危因素,但inv(9)并未对临床妊娠率及活产率造成影响,这与国内多篇研究报道结果一致[12-14]。
1、9及16 号常染色体次缢痕区异染色体长度增加(qh+),可造成远端染色体片段重复,导致同源染色体配对困难,可产生不平衡的配子[11],同时异染色体长度增加还可能引起相邻基因的表观遗传学改变,甚至导致基因沉默[21]。本研究发现1、9及16号常染色体次缢痕区多态与成功活产呈负相关,显示其为正常妊娠的不利因素。此外,本研究中虽发现常染色体次缢痕区多态组中异常妊娠率较对照组要高,但差异无统计学意义(P>0.05),回归分析也未发现其是异常妊娠发生的正相关因素,此结果与Minocherhomji等[10]的研究结果一致。
Y染色体长臂DNA过多的重复可能影响减数分裂时X-Y配对联会[22],此外Y染色体长臂增加可能会抑制与精子分化及发育相关基因的正常表达,导致精子生成障碍并影响精子的受精能力[10,23]。Y染色体中异染色质的缺失则可能致使常染色质排列松散,导致精子生成异常[23]。本研究中,并未发现在Y染色体多态组中正常受精率较对照组有所降低,其原因可能是人工体外受精技术一定程度上弥补Y染色体多态患者精子生成障碍和受精能力低的缺陷。本研究发现Y染色体多态与成功临床妊娠和活产均呈负相关,显示其为正常妊娠的不利因素,此结果与一些研究报道相一致[6-7],但与另一些报道不一致[14-16],不一致原因可能与统计学方法及这几项研究的样本例数较小有关。
D/G组染色体随体增加可能导致端着丝粒染色体的不分离,造成胚胎发生染色体非整倍性变异,或造成减数分裂中产生异常配子,从而增加流产发生几率[24]。本研究中虽然观察到D/G 组染色体随体多态性组中平均正常受精率和异常妊娠率均较对照组有所降低,但均无统计学意义(P>0.05),这可能与样本例数较少有关。此外,本研究未发现D/G 组染色体随体多态与临床妊娠结局具有相关性。
综上,本研究发现,在IVF/ICSI-ET治疗中,男性1、9及16号常染色体长臂次缢痕长度变异、9号染色体臂间倒位和Y染色体长臂异染色质区长度变异,均是造成不良妊娠结局的影响因素,男性患者存在这些染色体多态可能增加辅助生殖助孕患者发生不良妊娠的风险。
