我院临床实验室危急值制度运行的调查研究
2019-09-19吴海燕王青波张宝香
吴海燕 王青波 张宝香

[摘要]目的 了解我院临床实验室危急值制度的运行情况。方法 对我院2017年1~12月检出的危急值报告637例进行回顾性统计分析,并制定针对性持续改进措施。结果 医学检验危急值报告总发生率为0.20%,其危急值发生率最高的是白细胞(WBC),占0.59%(176/29 862),其次是肌酸激酶(CK),占0.46%(103/22 561)。危急值报告量日内检出多集中在上午8:00~12:00。一星期内危急值报告量发生在周二、周三较多,周六、周日较少。在一年中危急值构成比占前三位的月份组合依次为3~4月,占24.3%;1~2月,占21.3%;11~12月,占16.7%。按科室分布依次为ICU科占28.7%(183/637)、肛肠门诊占19.5%(124/637)、急诊科占14.0%(89/637)等。危急值通报率≥99.8%,危急值通报及时率≥98.7%。结论 对我院危急值制度运行质量进行分析总结,不但有助于使危急值制度客观地反映出临床的需求,而且帮助临床医生提高救治患者的工作效率,同时降低其他医护人员的工作强度。
[关键词]危急值;回顾分析;报告范围和流程
[中图分类号] R197.324 [文献标识码] A [文章编号] 1674-4721(2019)6(b)-0190-05
[Abstract] Objective To understand the operation of critical value system of clinical laboratory in our hospital. Methods A retrospective statistical analysis was performed on 637 cases of reports of critical values detected in our hospital from January to December 2017, and targeted measures of continuous improvement were developed. Results The total incidence rate of reports of critical values found at the medical laboratory was 0.20%. The highest incidence rate of critical value was white blood cells (WBC), accounting for 0.59% (176/29 862), followed by creatine kinase (CK), accounting for 0.46% (103/22 561). The number of critical value reports during the day was mostly concentrated between 8:00 and 12:00 am. The number of critical values reported in the week occurred on Tuesday and Wednesday, and less on Saturday and Sunday. The composition of the critical value of the year in the top three was from March to April, accounting for 24.3%, from January to February, accounting for 21.3% and from November to December, accounting for 16.7%. According to the department ranked in order, ICU accounted for 28.7% (183/637), anorectal clinic accounted for 19.5% (124/637), and emergency department accounted for 14.0% (89/637). The critical value notification rate was ≥99.8%, and the critical value notification rate of timeliness was ≥98.7%. Conclusion The analysis and summary of the operational quality of the critical value system in our hospital not only assists in helping critical value systems objectively reflect clinical needs, but also helps clinicians improve efficiency in curing and treating patients, reducing the degree of the work intensity of other medical staff.
[Key words] Critical value; Retrospective analysis; Report scope and process
危急值是指某項或某类检验异常结果,而当这种检验异常结果出现时,表明患者可能正处于有生命危险的边缘状态,临床医生需要及时得到检验信息,迅速给予患者有效的干预措施或治疗,尽可能挽救患者生命,否则就有可能出现严重后果,失去最佳抢救机会[1]。当危急值发生时,化验技术人员应及时排除技术和人为原因,立即与临床医师沟通,避免意外发生。因此医院应建立危急值制度,制定危急值项目表,并定期对危急值界限值和项目进行总结分析,使其满足医院医疗安全管理的需要。为提高危急值的准确性与时效性,缩短回报时间,减少漏报率的发生,本研究对我院实验室危急值制度进行了评估,现报道如下。
1资料与方法
1.1一般资料
利用我院实验室信息管理软件(LIS)获取常规生化和血液学中12项危急值项目,以2017年1~12月检出的637例危急值报告作为研究对象,对危急值项目涉及的各项原始数据进行统计分析,其内容包括:危急值发生率、构成比,日内、周内、月间、各科室间危急值发生频度,危急值通报率和危急值及时通报率等变量。本研究已经医院医学伦理委员会审核批准。
1.2危急值项目的选择及界限的确定
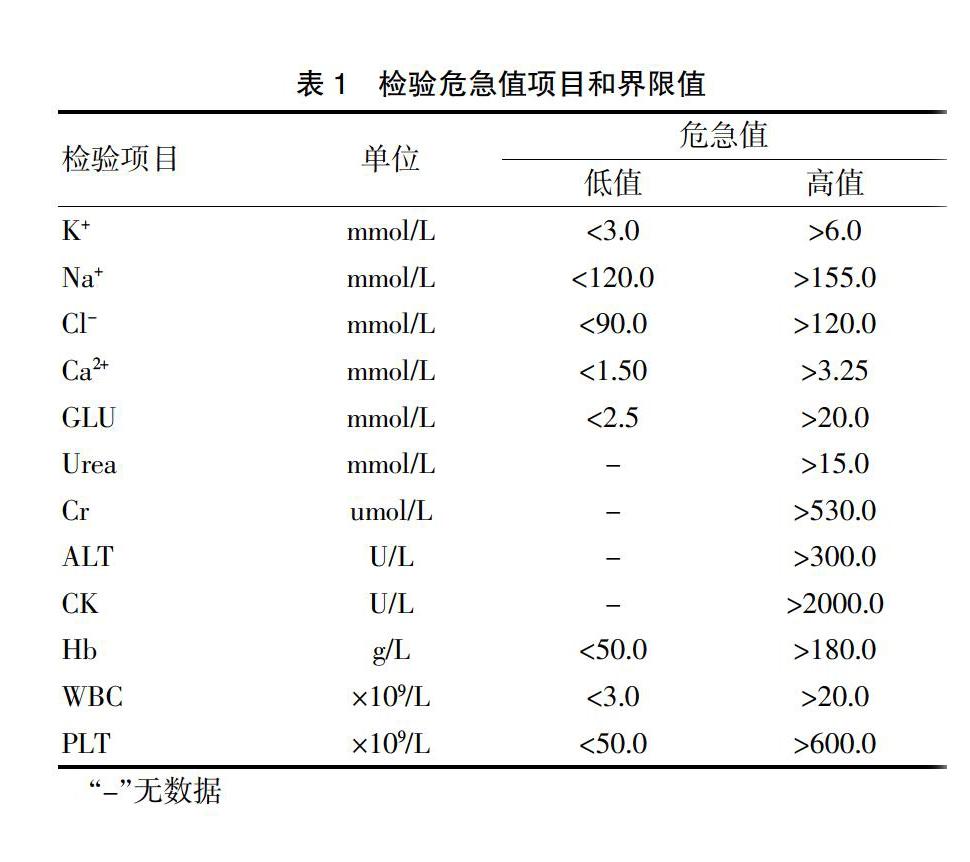
在查阅大量相关文献[2-8]的基础上,参考其他三甲医院的危急值报告标准,结合我院危急患者的实际情况,共同讨论制定了常规生化和血液学危急值项目12项,分别为血清钾(K+)、血清钠(Na+)、血清氯(Cl-)、血清钙(Ca2+)、血糖(GLU)、肌酸激酶(CK)、尿素氮(Urea)、血肌酐(Cr)、丙氨酸氨基转移酶(ALT)、白细胞(WBC)、血红蛋白(Hb)、血小板(PLT)。所采取危急值报告界限符合卫生部定义,同时经临床广泛评定并认可。目前我院检验科的危急值项目和界值限见表1。
1.3危急值制度
我院在2012年设立危急值制度并实行规范化管理,每年对危急值项目和界限值进行定期分析总结,并计算危急值通报率和危急值及时通报率等指标,使其适应临床发展的需要。出现疑似危急值结果时,检验人员依次核查标本的合格性,标本和临床申请单的对应性,排除由于检验前因素致标本不合格对检验结果的影响,并结合检验申请单上填写的临床诊断简略估计检验结果的相符率,随后立即报告审核者。两者在确认仪器设备运行正常、当日室内质控结果在控、检验过程各环节无异常的情况下,对标本进行重新检测,复查结果与初次结果吻合或差值在可允许范围内时,将危急值结果在10 min内,采取LIS系统提示和电话回报相结合的方式通知到临床科室,回报时一方面简要咨询患者情况包括临床症状,标本留取是否正确,必要时需要重新采集标本再次送检等,同时要求必须询问危急值结果与临床的一致性。另一方面向临床科室给出专业提示或建议,最后在《检验危急值结果登记本》上做好相关记录。具体内容包括:填写检验日期、患者姓名、病案号、病区、床号、检查项目、检验结果、复检结果、仪器检出危急值时间、向临床报告时间、申请医生、报告人、接报告人、报告单正式发出时间。危急值通报率=指已通报的危急值检验项目例数/同期需要通报的危急值检验项目总例数×100%[9];危急值通报及时率=危急值通报时间(从结果确认到与临床医生交流时间)符合规定时间的检验项目例数/同期需危急值通报的检验项目总例数×100%[10]。危急值发生率=危急值发生例数/同期检验标本总例数×100%。
1.4检查方法
生化分析采用ADVIA 1800全自动生化分析系统,血常规检测使用贝克曼HL750全自动血细胞分析仪,检测前所有仪器均已进行了当日室内质控并处于在控情况下。
1.5统计学方法
通过LIS系统查询原始资料,选用SPSS 20.0统计学软件进行数据分析,文中涉及的危急值报告检出数、危急值发生率、危急值构成比、危急值通报率、危急值通报及时率等统计结果,主要以n或%表示。
2结果
2.1危急值报告频数的分布情况
2.1.1危急值发生率及构成比 2017年1~12月检验科12项危急值项目的实验总数为317 176例,检出危急值报告共637例,危急值总发生率为0.20%。危急值发生率中占前四位的危急值项目从高到低的顺序为WBC、CK、K+和GLU,其发生率分别为0.59%、0.46%、0.28%、0.27%,具体情况见表2。
2.1.2危急值报告日内、周内分布 危急值报告的分布有规律可循,一天内发生率最高的时间段在上午8:00~12:00,这主要与医院的工作流程有关,各科室的检验标本多在这段时间里汇集到实验室进行大批量集中检验;危急值报告在一周时间内分布以周二最多,周三次之,周六、周日最少,可能因周二办理入院患者较多,周三一般术前检查的患者增多,这些均导致危急值报告量升高,而周六日门诊患者量较工作日减少,反馈回临床的危急值报告量有所下降,所以实验室要根据情况及时做好统筹安排,减少危急值漏报、误报的发生,具体的危急值报告日内、周内分布见图1(见封四)。
2.1.3危急值报告月间分布 危急值报告在一年中分布频率占前三位的月份组合依次为3~4月,占24.3%;1~2月,占21.3%,11~12月,占16.7%,主要由来院就诊的患者在各月份的分布不平衡造成。3~4月间来院就诊的患者较多,导致危急值报告构成比升高,提示这段时间必须保持实验室人员充足并提高检验人员的责任心及理论水平,避免因假危急值产生的医疗纠纷,具体的危急值月间分布见图2,见封四。
2.1.4危急值报告科室分布 ICU科检出的危急值报告最多(28.7%,183/637),其危急值的构成比远远高于院内其他临床科室,其次为肛肠门诊(19.5%,124/637)和急诊科(14.0%,89/637),具体的危急值报告科室分布见图3(见封四)。
2.2危急值项目通报情况
对我院2017年1~12月检出的危急值报告进行统计分析,全年危急值甄别例数646例,经复核确认为危急值报告例数637例,危急值已通报例数636例,7例通报临床时间晚于规定时限,1例WBC漏报发生,经统计得出危急值通报率≥99.8%、危急值及时通报率≥98.7%(时限规定:檢验科所接收到的各项危急值,需在10 min内迅速告知各科室,并进行准确登记)。具体的危急值项目通报情况见表3。
3讨论
危急值的产生是一个来自临床、经过检验科再回到临床的过程,其核心目的是指导医务人员及时有效地采取治疗措施,最大限度减少发生严重后果的风险,争取最佳的抢救时机[6]。中国医院协会2007年“患者十大安全目标[9]”中首次提出建立并逐步普及的临床实验室危急值制度,不但为临床医生进行诊断和治疗提供了可靠的依据,而且直接关系到广大患者的生命安全和健康水平,是保证医疗安全、防范医疗事故的重要途径之一,因此危急值制度的实施代表着医院临床诊疗的整体水平。
目前临床检验危急值制度运行质量评价力度明显滞后于临床工作要求,如何识别和整改临床检验危急值制度运行中存在的不足进而提高医学检验危急值运行的质量和时效性,是建立健全危急值制度运行体系中亟待解决的问题。检验危急值项目的科学筛选、界值范围的标准化,患者生命指标快速的准确评估以及对危急值报告流程进行的实时监控和分析等是实验室危急值制度运行质量持续改进的目标。通过对我院危急值数据进行统计分析进而评估危急值制度执行情况,对于持续改进我院医疗质量至关重要。
我院在2017年1~12月检出危急值报告共637例,危急值总发生率为0.20%。与国内张莉等[11]的研究基本(0.59%)接近,但与杨大干等[12]和袁宗平[13]报道的危急值发生率(1.67%、1.80%)有一定差距,这是由肛肠病专科医院的临床医疗特色、患者的疾病特点及治疗方式决定的。虽然危急值制度现已在世界范围内使用,但目前全国尚未构建统一规范的危急值项目和界值表作为金标准,在危急值制度的临床实际应用过程中,不同专科性质的医院会有所不同。危急值项目不需要涵盖所有检验项目,要根据医院特色来制定适合自己的危急值项目[14],并实行有效的管理。本研究结果显示,危急值发生率中占前四位的危急值项目从高到低的顺序为WBC、CK、K+和GLU,其发生率分别为0.59%、0.46%、0.28%和0.27%,而Ca2+和ALT的发生率最少,分别为0.02%和0.03%,这可能与我院的科室设置以内科、肛肠外科为主有关。结合我院危急患者的情况,在确保患者安全和满足临床需要的前提下,将Ca2+和ALT从危急值项目中去除不仅可以减轻医护人员的工作量,还能提高检验科的工作效率。由此可以看出制定的危急值项目选择过多,在实际工作中将扰乱临床医生正常的工作秩序。同时检验科应以一些文献[15-16]中报道的部分地区危急值项目及限值作为参考,加强与临床针对危急值项目及范围设置合理性进行沟通,根据自身情况进行综合分析,必要时进行调整,减少临床不必要的工作量。进一步探讨WBC发生率最高的原因:一方面考虑我院为特色肛肠病专科医院,以肛瘘和炎症性肠病等感染性相关疾病来院就医的患者居多,导致WBC危急值报告检出频率偏高,另一方面经调查发现我院WBC危急值项目界值范围可能存在设置过宽现象,其界值限为<3×109/L或>20×109/L,按照这一报告限,危急值发生数量相对较多,实验室人员显然面临着报告的压力,此外,还需及时复查疑似“危急值”的结果,这可能造成回报时间上的延迟,因此,应根据具体情况对危急值范围进行调整,确保调整后的危急值界值限更加合理有效地应用于临床,同时追踪临床资料显示,当WBC计数>20.0×109/L时,大部分患者有深部感染、肛周脓肿和坏死性筋膜炎等感染性疾病,临床症状有发热、高烧不退等表现并多半已采取了一定措施进行了抗感染治疗。WBC计数危急值的低值结果主要分布在(2.0~2.4)×109/L,其发生的原因中胃肠恶性肿瘤的术后化疗、白血病或其他血液系统疾病占绝大多数。这表明临床医务人员处理WBC危急值时需要结合患者的临床症状进行综合判断,持续进行WBC监测,避免脓毒血症的发生。及时准确是危急值通报的基本原则,危急值通报率和危急值通报及时率,是评价危急值及时准确的质量指标[17]。运用LIS系统和医学检验危急值回报登记表所记录的危急值被甄别出的例数、检验人员进行复核确认例数和时间点及报告通报例数和时间点等,经统计得出危机值通报率≥99.8%、危急值及时通报率≥98.7%,同时出现1例WBC危急值漏报的情况,查找原因发现在危急值上报时一方面是临床科室电话当时未接通,另一方面检验人员错误做了危急值忽略的处理。今后工作中,对于危急值忽略处理的标本,实验室应选定专人定期负责审核。宽泛的标准容易导致医疗资源的浪费,而由标本采集、保存、送检等各环节所产生的“假危急值”也降低了临床医师对危急值的重视程度[18]。全年甄别出9例假危急值,查找原因有2例因检测过程中携带污染出现的假性危急值,重新采集标本,复检后纠正。本研究还显示2例提示高钾血症的假危急值,回报时发现患者临床上无电解质紊乱表现,究其原因为标本溶血导致。5例来自检验前质量不合格的标本,后续通过LIS系统进行病例查找并对其追踪发现均来自ICU科室的重症患者因采血有一定困难,造成标本釆集操作不当。由此可见,检验标本的采集必须严格按照要求正确留取,也反映出临床医护人员对危急值的重要性认识度不高,工作的责任心和积极性有待提升,为杜绝此类情况发生,检验科应从标本的正确采集、送检和预处理等方面对检验标本实行规范化管理,定期开展对临床医护工作人员标本采集的培训指导,同时加强与各科护理部的及时沟通,争取从源头解决标本质量问题。总之,应该根据实际情况设置恰当的参考标准,减少“假危急值”的发生,对提高诊疗效率有重要帮助[19]。7例危急值超时回报是由于待复查结果确认后,未及时执行危急值回报,究其原因发现检验人员在检查分析前、分析中、分析后质量控制措施是否完善时,用时过长,造成时间上的延迟,反映出我院危急值制度回报流程尚存在漏洞需持续改进和不断完善,以便临床医生快速获得危急值报告及时救治患者。本研究通过对常规生化和血常规检验12项危急值报告进行评估,及时发现潜在的问题并提出改进措施,使我院的危急值通报率、危急值通报及时率等质量指標有望得到进一步提升。
综上所述,对危急值的数据进行定期总结、分析,设置适宜的危急值项目及标准,有利于推进临床检验危急值运行质量的改进,使危急值制度更加规范化。同时加强检验科与医护人员之间的沟通,提高临床和实验室的工作效率和医疗质量。
[参考文献]
[1]任慧朋,周宏宇,张鑫.对临床检验危机值自动报警系统的研究与应用[J].东南国防医药,2014,16(1):25-27.
[2]范雯怡,董书,胥雪冬.我院落实临床检验危急值管理的实践与体会[J].中国医院管理,2018,38(9):52-53.
[3]王俊秀.检验危急值的临床应用和持续改进[J].实用医技杂志,2015,22(3):289-290.
[4]贾农,孙文敏,钱净,等.临床检验危急值运行质量综合评价指标体系构建初探[J].中国医院管理,2014,34(7):41-43.
[5]陈光意,付书贞,姜艳红,等.河南省肿瘤医院血常规危急值统计分析[J].现代肿瘤学,2015,23(15):2206-2209.
[6]陈君,方晓玲,陈慧,等.某三甲医院新生儿科检验危急值数据的主成分回归分析[J].中国卫生统计,2016,33(5):820-822.
[7]董玉婷,张世洁.生化实验室危急值报告的分析与持续改进[J].医学理论与实践,2018,31(18):2844-2845.
[8]叶婷,李光荣,程福,等.某院血清钾、钠、钙危急值的临床符合率分析与评估[J].现代医药卫生,2018,34 (23):3607-3613.
[9]中国医院协会.患者安全目标[M].北京:科学出版社,2009.
[10]岳志红,贾玫.临床检验危急值监测平台的建立和应用[J].中华检验医学杂志,2016,39(1):7-9.
[11]张莉,张国良,黄伟忠.某院临床实验室危急值的统计分析和比较[J].检验医学与临床,2011,8(24):2966-2967, 2969.
[12]杨大干,郭希超,徐根云,等.危急值项目的数据挖掘分析[J].浙江检验医学,2007,5(3):37-40.
[13]袁忠平.医学检验危急值管理评估分析[J].现代检验医学杂志,2015,30(2):152-155.
[14]方晓玲,陈君,钟春霞,等.新生儿科3年危急值数据纵向分析及护理人员的知晓情况调查[J].护士进修杂志,2016,31(19):1787-1790.
[15]黄桂芹,张志深.检验“危急值报告制度”在医疗安全管理中的重要性[J].中国医药管理,2010,30(12):46.
[16]胡玉,周桓,任峰,等.医学检验危急值信息化管理平台的建立[J].中国医院管理,2016,36(2):51-52.
[17]刘航齐,贾玫.临床检验危急值的内部管理[J].中华临床实验室管理电子杂志,2018,6(1):47-51.
[18]Heyer NJ,Derzon JH,Winges L,et al.Effectiveness of practices to reduce blood sample hemolysis in EDs:a laboratory medicine best practices systematic review and meta-analysis[J].Clin Biochem,2012,45(13-14):1012-1032.
[19]Dighe AS,Jones JB,Parham S,et al.Survey of critical value reporting and reduction of false-positive critical value results[J].Arch Pathol Lab Med,2008,132(10):1666-1671.
(收稿日期:2019-01-04 本文編辑:任秀兰)
