妇科非糖尿病肿瘤患者围手术期血糖异常发生情况分析
2019-03-21范丽娟
陈 燕,范丽娟
(上海交通大学医学院附属第九人民医院,上海 201999)
妇科肿瘤是育龄女性的常见疾病,手术是妇科肿瘤治疗的主要手段。围手术期由于多种应激源的刺激,会引起患者体内免疫-神经-内分泌轴分泌异常,从而导致血糖异常。围手术期血糖异常可增加手术患者的死亡率,增加切口感染、心脑血管事件等的发生,延长住院时间,影响远期预后[1-2]。多个研究证实,非糖尿病患者围手术期血糖明显升高[3-5],且与手术方式、手术部位、手术时间、年龄、心理状态等因素有关[5-6]。目前围手术期血糖异常研究对象主要为危重症、心脏手术、外科手术患者。本项目旨在调查妇科非糖尿病肿瘤患者围手术期血糖异常的发生情况,并探讨其影响因素,为临床制订相应的护理措施提供参考依据。
1 对象和方法
1.1 对象 选取2016年11月—2017年7月在上海交通大学医学院附属第九人民医院妇科实施手术治疗的非糖尿病肿瘤患者242例。纳入标准:年龄≥18岁;行全麻择期手术;无精神及中枢系统疾病[7];自愿参加本研究。排除标准:手术前有感染等情况;糖尿病或入院血糖异常(空腹血糖≥7.0 mmol/L或随机血糖≥11.1 mmol/L);急诊手术;妊娠;术前接受过激素治疗、肿瘤化疗。
1.2 方法
1.2.1 一般资料收集 采用自行编制的一般资料调查表,内容包括患者的年龄、文化程度、BMI、疾病诊断、费用支付方式、手术方式、手术时间、禁食时间、既往手术史等。
1.2.2 围手术期血糖监测 ①监测方法:使用强生稳豪倍优型血糖仪(UltraVue AW 06662602A)及配套测试纸测定指尖毛细血管血糖,要求固定同一手指指端进行采血,采血时进针深度一般为2~3 mm,血液自然流出为宜,血糖仪定期校准以确保其有效性。②监测时间:考虑到手术方式、术后肠道通气时间及进食时间不同,本研究以每日6:00、术后回病房即刻的血糖值作为空腹血糖,其余时间点的血糖为随机血糖。具体测量时间为:入院随机血糖、术前晚 21:00、术日晨 6:00、术后回病房即刻、术后 2 天的血糖(6:00、21:00)[6,8]。③应激性高血糖的判断标准:患者入院后2次以上空腹血糖>6.9 mmol/L 或随机血糖>11.1 mmol/L[9]。
1.2.3 统计学方法 利用SPSS 17.0统计软件进行统计分析。计量资料以均数±标准差表示,组间比较采用t检验;计数资料采用χ2检验。对应激性高血糖的风险因素进行单因素分析及多因素Logistic回归分析,以P<0.05为有统计学意义。
2 结果
2.1 研究对象一般资料 研究纳入242例患者中,年龄23~82岁 (平均52.5岁);高中及以下学历182例(75.2%),高中以上学历 60 例(24.8%);BMI<25 的 105 例(其中<19的 3例、19~24的 102例, 共占 43.4%),≥25的 137例(其中 25~30的 97例、31~35的 32例、>35的8例,共占56.6%);恶性肿瘤8例(其中卵巢癌3例、子宫内膜癌2例、子宫颈癌2例、外阴癌1例,共占3.3%),非恶性肿瘤234例(96.7%);城镇医保192例(79.3%),自费 50例 (20.7%); 腹腔镜 120例(49.6%),宫腔镜 95例(39.2%),其他 27例(其中开腹手术7例、阴道手术7例、宫颈锥切术13例,共占11.2%);手术时间 11~361 min(平均 186 min);禁食时间8~21 h(平均 14.5 h);无既往手术史 167 例(69.0%),既往有其他手术史75例(31.0%)。
2.2 妇科非糖尿病肿瘤患者围手术期血糖情况 242例患者中55例出现围手术期应激性高血糖,发生率为22.7%。应激性高血糖患者的血糖从术后回病房即刻至术后2天均升高,其中,术后当天及术后第1天血糖升高明显。

表1 妇科非糖尿病肿瘤患者围手术期应激性高血糖的单因素分析
2.3 妇科非糖尿病肿瘤患者围手术期应激性高血糖的单因素分析 见表1。
2.4 妇科非糖尿病肿瘤患者围手术期应激性高血糖的多因素分析 以有无应激性高血糖为因变量,将单因素分析中有统计学意义的年龄、BMI、禁食时间、手术方式、手术时间及肿瘤性质共6个因素作为自变量,进行二分类Logistic回归分析,具体赋值方法见表2,多因素回归分析见表3。

表2 赋值方法
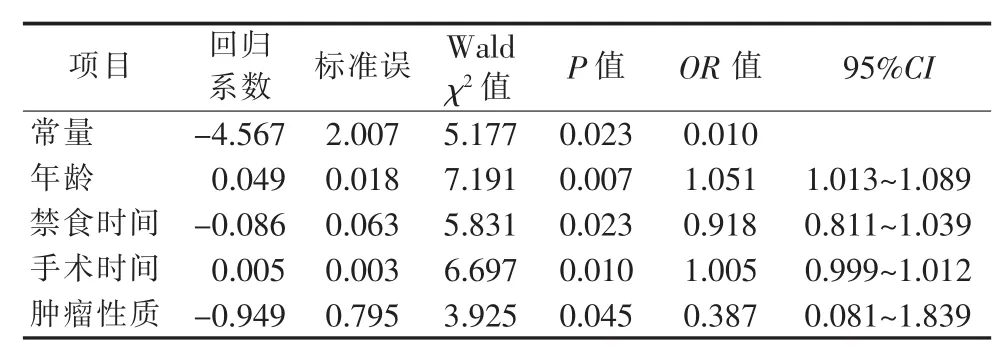
表3 妇科非糖尿病肿瘤患者围手术期应激性高血糖的多因素分析 (N=242)
3 讨论
3.1 妇科非糖尿病肿瘤患者围手术期应激性高血糖的发生现状 有关研究认为,围手术期的高血糖现象并非胰岛素分泌不足造成,而是由于胰岛素抵抗所致[7,10]。本研究结果显示,妇科非糖尿病肿瘤患者围手术期应激性高血糖的发生率为22.7%,但临床上对非糖尿病患者围手术期的血糖变化并未引起重视。黄金等[11]调查研究显示,仅15.2%的非糖尿病患者术后进行血糖监测。因此,医护人员应充分认识非糖尿病患者围手术期血糖异常的发病机制及危害,加强对其术后血糖的管理,严密监测其血糖情况,适时予以调控,可以降低患者围手术期并发症的发生率,实现围手术期的平稳过渡。
3.2 妇科非糖尿病肿瘤患者围手术期应激性高血糖的影响因素
3.2.1 长时间禁食 我国传统观点认为成人择期手术患者术前应禁食8~12 h、禁饮4 h,而最新的循证医学又指出,术前只需禁固体食物6 h、禁透明液体2 h。但在临床实际工作中,由于手术患者增多和手术台次的限制,手术的难易度使手术时间具有不确定性,易导致患者术前禁食时间延长。同时,患者为了能保证手术进行,往往会提前禁食。禁食时间过长会引起机体低血糖,同时因糖脂循环紊乱造成术后胰岛素抵抗,引起术后应激性高血糖。本研究结果显示,禁食时间>12 h的患者术后发生应激性高血糖者占36.3%。所以,临床医护人员应及时更新对禁食原则的认识,充分认识长时间禁食对患者生理、心理方面的危害。术前,护士应根据手术安排合理指导患者禁食时间,确保术前禁食医嘱执行的准确和有效,并密切观察患者口渴、饥饿及血糖变化情况。对于禁食时间>12 h者,术前遵医嘱给予静脉补液,能改善围手术期代谢环境,缩短术后血糖的恢复时间,稳定患者围手术期的血糖[12]。术中、术后进行补液时,避免葡萄糖输注速度过快,将输液速度控制在6 μg/(kg·min)~8 μg/(kg·min)[13]。
3.2.2 手术持续时间及肿瘤性质 本研究结果显示,非糖尿病妇科肿瘤患者手术时间越久,其发生应激性高血糖的概率越高,可能与手术刺激导致各种炎症介质级联反应发生,其产生的前列腺素、肿瘤坏死因子-α等降低胰岛素的敏感性有关[6]。研究也显示,妇科恶性肿瘤患者术后应激性高血糖的发生率高于其他妇科疾病,其原因可能是妇科恶性肿瘤是一种消耗性疾病,手术持续时间长、手术创伤大、应激状态持续时间长,患者的恐惧、担心以及手术切口疼痛等,使机体对应激的反应能力逐渐下降,血糖调控难度增高,机体糖代谢紊乱进一步加重。因此,护理人员应加强患者的心理护理,术后密切观察患者伤口的情况,积极采取措施增进患者舒适,做好疾病的健康教育,最大限度地降低应激源的刺激,以促进患者康复。
3.2.3 年龄 胰岛素抵抗的程度与年龄有着重要的关系[14]。本研究结果显示,年龄是妇科非糖尿病肿瘤患者围手术期应激性高血糖的影响因素,年龄越大,越容易出现应激性高血糖。这可能与老年人机体代谢及糖调节能力减弱、各器官及功能低下、应激时动员速度缓慢或达不到应激阈值,从而导致应激性高血糖发生概率增加有关。临床护理工作中,护士应关注老年妇科肿瘤患者,加强巡视和观察,主动倾听患者主诉,注意监测患者的血糖情况,从而及早识别围手术期应激性高血糖,并给予相应的干预措施。
4 小结
妇科非糖尿病肿瘤患者围手术期应激性高血糖的发生率较高且不被重视,其血糖异常的影响因素较多,医护人员应充分关注患者围手术期的血糖变化,积极采取相应的护理措施,降低不良风险因素所导致的围手术期血糖异常。建议制订妇科肿瘤患者围手术期应激性高血糖管理路径,对患者进行至少2 d的术后血糖监测并给予及时调控,特别是妇科恶性肿瘤患者,以稳定患者整体血糖情况,降低血糖异常对患者预后的影响。
