非手术指征颈动脉斑块患者缺血性脑卒中的危险因素分析
2019-03-11王迁刘思博龙安妮刘晶哲张晓玮李雷
王迁,刘思博,龙安妮,刘晶哲,张晓玮,李雷
(清华大学第一附属医院 1. 血管外科 2. 放射科,北京100016)
缺血性脑卒中是全球人类主要死亡原因之一,致死、致残率极高,严重危害人类健康[1-2]。颈动脉粥样硬化与缺血性脑卒中的发生、发展密切相关[3-4],是缺血性脑卒中的重要危险因素[5-6]。国际上对于无症状的、颈动脉狭窄程度>60%或有症状、颈动脉狭窄程度>50%的患者建议施行颈动脉内膜剥脱术(carotid endarterectomy,CEA)或颈动脉支架置入术(carotid artery stenting,CAS)[3-4,7-10]。需注意的是,颈动脉狭窄程度即使尚未达到上述标准者也有可能发生脑卒中,有文献[11]报道近1/3原因不明的脑卒中属于此类患者,但目前对于此类患者是否需行CEA或CAS的治疗尚存在争议。因此,在这类患者中进一步分析动脉斑块特征及其他临床特征与脑卒中的相关性至关重要,以甄选出除血管狭窄程度以外的其他脑卒中危险因素,进一步完善患者的个体化治疗。
MRI在评估颈动脉斑块方面具有不可替代的优势,其特异性、敏感性、准确度等均优于超声检查[12],经组织病理学验证后[13]得到了越来越多学者的认同,目前已被认为是评估颈动脉斑块的金标准[14],但MRI下斑块特征与脑卒中的相关性尚不明确。本研究通过超声筛选颈动脉狭窄≤50%的患者,进行核磁共振黑血成像检查及颅内影像学检查,评估颈动脉斑块特征及其他高危因素与缺血性卒中的相关性。
1 资料与方法
1.1 临床资料
收集2014年9月—2016年2月经颈部血管彩超证实的颈动脉斑块患者。纳入标准:⑴ 所有患者经我院超声科1名经验丰富的主治医师以上确诊存在颈动脉斑块,并且狭窄程度≤50%(如为双侧病变,均应符合此狭窄程度);超声结果需由至少1名经验丰富的超声科主任医师进行复核确认;⑵ 经影像学检查(颅脑CT或MRI)证实无新发脑梗死(>1个月);⑶ 无严重颅内动脉狭窄。排除标准:⑴ 既往曾接受颈动脉内膜剥脱术或颈动脉支架置入术;⑵ 既往有颈部放疗史;⑶ 存在核磁共振检查禁忌(如植入心脏起搏器、幽闭恐惧症、精神异常等);⑷ 存在以下心血管疾病:包括心律失常、风湿性心脏瓣膜病、先天性心脏病、感染性心内膜炎、心肌炎、扩张性心肌病、肥厚梗阻性心肌病、限制性心肌病、主动脉夹层、多发性大动脉炎、主动脉瘤等;⑸ 其他严重合并症,如慢性心、肺、肾、肝功能衰竭等。记录患者年龄、性别、既往史[包括高血压、糖尿病、高脂血症、冠心病、吸烟史、是否绝经(女)、脑梗死、短暂性脑缺血发作、其他动脉粥样硬化性疾病等病史]及目前控制情况、服药情况(抗血小板类药、他汀类降脂药)。
符合入组条件的颈动脉斑块患者共45例,其中失访2例,最终共纳入43例患者,平均年龄(63.7±9.1)岁,其中男22例,女21例(均已绝经),高血压25例,糖尿病14例,高脂血症27例,冠心病8例,有吸烟史6例,服用抗血小板药18例,服用他汀类药16例。
1.2 扫描方案
所有患者均应用PHILIPS ACHIEVA 1.5T磁共振扫描仪进行颈动脉黑血成像检查。检查方法如下:受检者仰卧,安置颈部相控阵8通道表面线圈。先行2D-TOF扫描以获得双侧颈动脉分叉准确位置,再行平行于颈动脉走形的斜矢状位OBLIQUE(质子压脂序列PDWI-SPIR)扫描,后以颈动脉分叉层面为中心,行3D-TOF、T2-TSEMDIR、T1-TSE-QIR、3D-MP-RAGE轴位扫描。主要评估患者的颈动脉斑块特征,包括狭窄程度、有无钙化、富脂坏死核(lipid-rich necrotic co re,LRN C)、斑块内出血(intra-pl a qu e hemorrhage,IPH)、纤维帽破裂(fibrous cap rupture,FCR)、薄纤维帽(fibrous cap,Fc)、厚Fc和管壁增厚或脂质斑块。
1.3 随访
每3个月进行电话随访,了解患者病情变化、服药情况,明确患者有无短暂性脑缺血发作、脑梗死等症状,并记录发病时间。有症状患者门急诊就诊,经影像学检查(颅脑CT或MRI)确诊有无缺血性卒中发生(需神经内科及放射科医生复核证实)。
1.4 统计学处理
所有数据应用SPSS 16.0软件进行数据统计:⑴ 应用к检验评价超声与MRI评估颈动脉斑块的一致性。⑵ 应用χ2检验及Logistic回归分析危险因素与缺血性脑卒中的相关性。⑶ 应用Kaplan-Meier生存分析对随访结果进行分析。⑷ 应用Cox回归分析缺血性脑卒中的危险因素。
2 结 果
2.1 患者基本临床特征
所有患者的颈动脉斑块狭窄程度5%~50%,平均(24.3±9.7)%;随访时间1.9~19.4个月,平均(11.8±5.6)个月。随访期间发现脑梗死患者共4例,其中3例为双侧脑梗死。
2.2 颈动脉斑块分析
本研究累计分析颈动脉共86条,其中经超声确诊存在颈动脉斑块69条(其中低回声斑块27条,39.1%);经MRI确诊存在颈动脉斑块77条,斑块性质如下:钙化23条(29.9%),LRNC 48条(62.3%),IPH 5条(6.5%),FCR 11条(14.3%),薄Fc 7条(9.1%),厚F c 1条(1.3%),内膜增厚或脂质10条(13.0%)。超声漏诊颈动脉斑块共8例(假阴性率为10.4%),未发现存在假阳性。MRI诊断颈动脉斑块见图1。
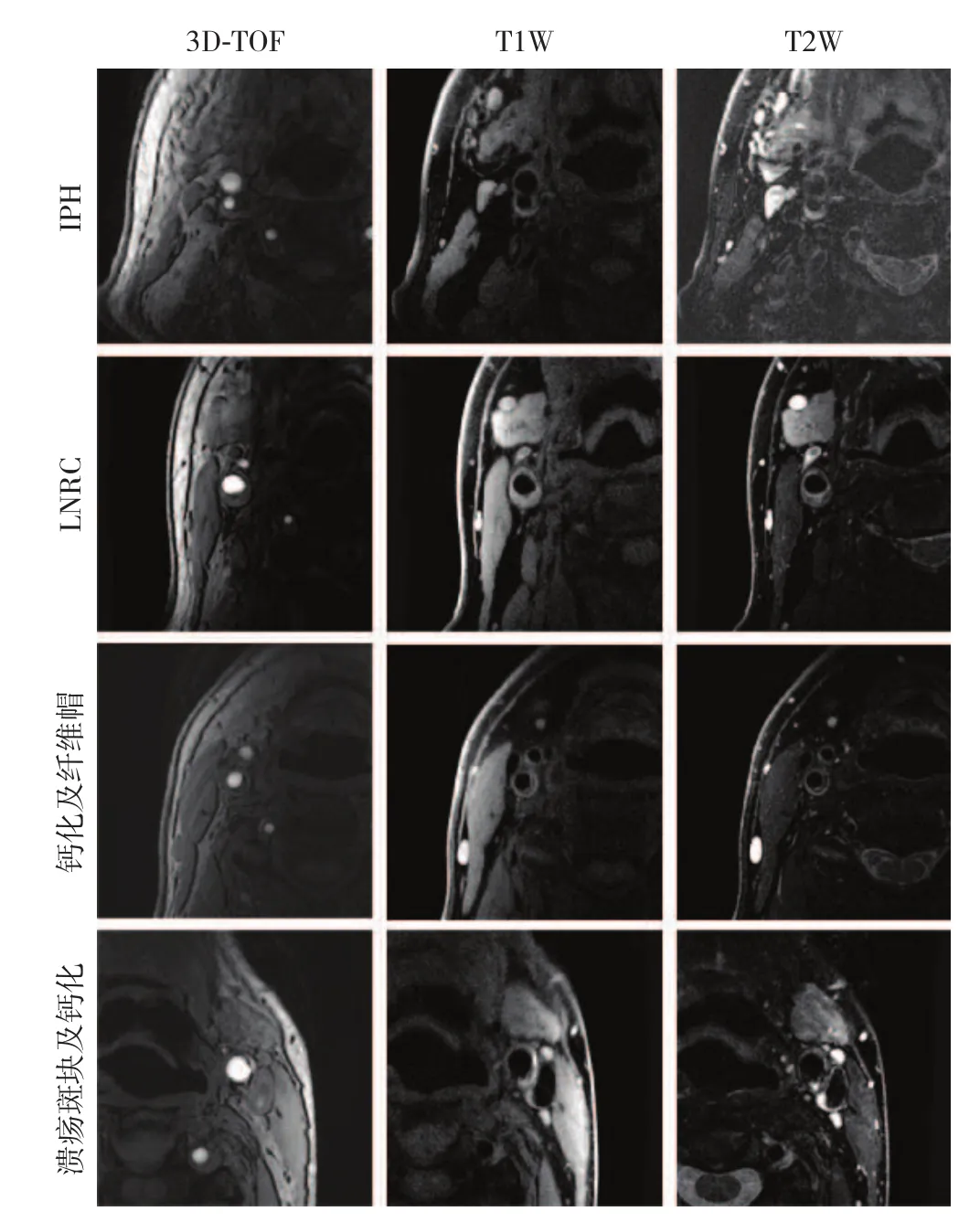
图1 MRI颈动脉斑块图像Figure1 MRI images of carotid plaque
2.3 超声与MRI评价颈动脉斑块的一致性
在确诊颈动脉斑块方面,应用к检验验证超声与MRI的一致性。к值为0.644,说明两者的一致性中等;P<0.001,说明所得结果具有统计学意义(表1)。
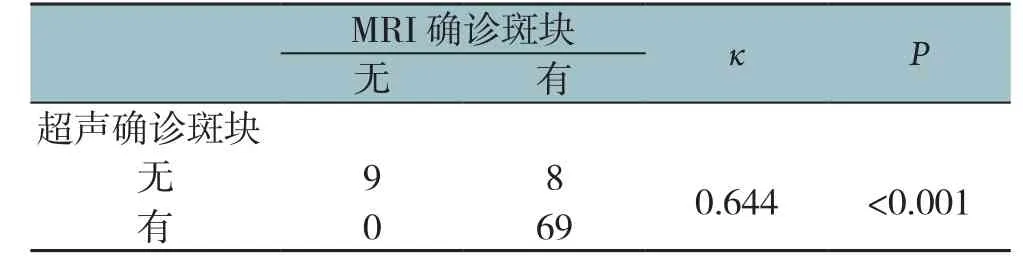
表1 超声与MRI的一致性Table1 The consistency of ultrasound and MRI
2.4 患者临床特征及斑块特征与缺血性脑卒中的关系
分别验证各种危险因素(包括患者临床特征及斑块特征)与缺血性脑卒中的关系。其中,根据动脉粥样硬化高危因素分级,将男性年龄>55岁及女性年龄>65岁定义为高危。结果显示:MRI检查下有IPH者较无IPH者缺血性脑卒中的发生率明显增高(60.0%vs.5.6%,P=0.001),而其他特征与缺血性脑卒中均无关(均P>0.05)(表2)。
Logistic回归分析显示,MRI检查发现IPH与缺血性脑卒中的发生有关(P=0.018)(表3)。
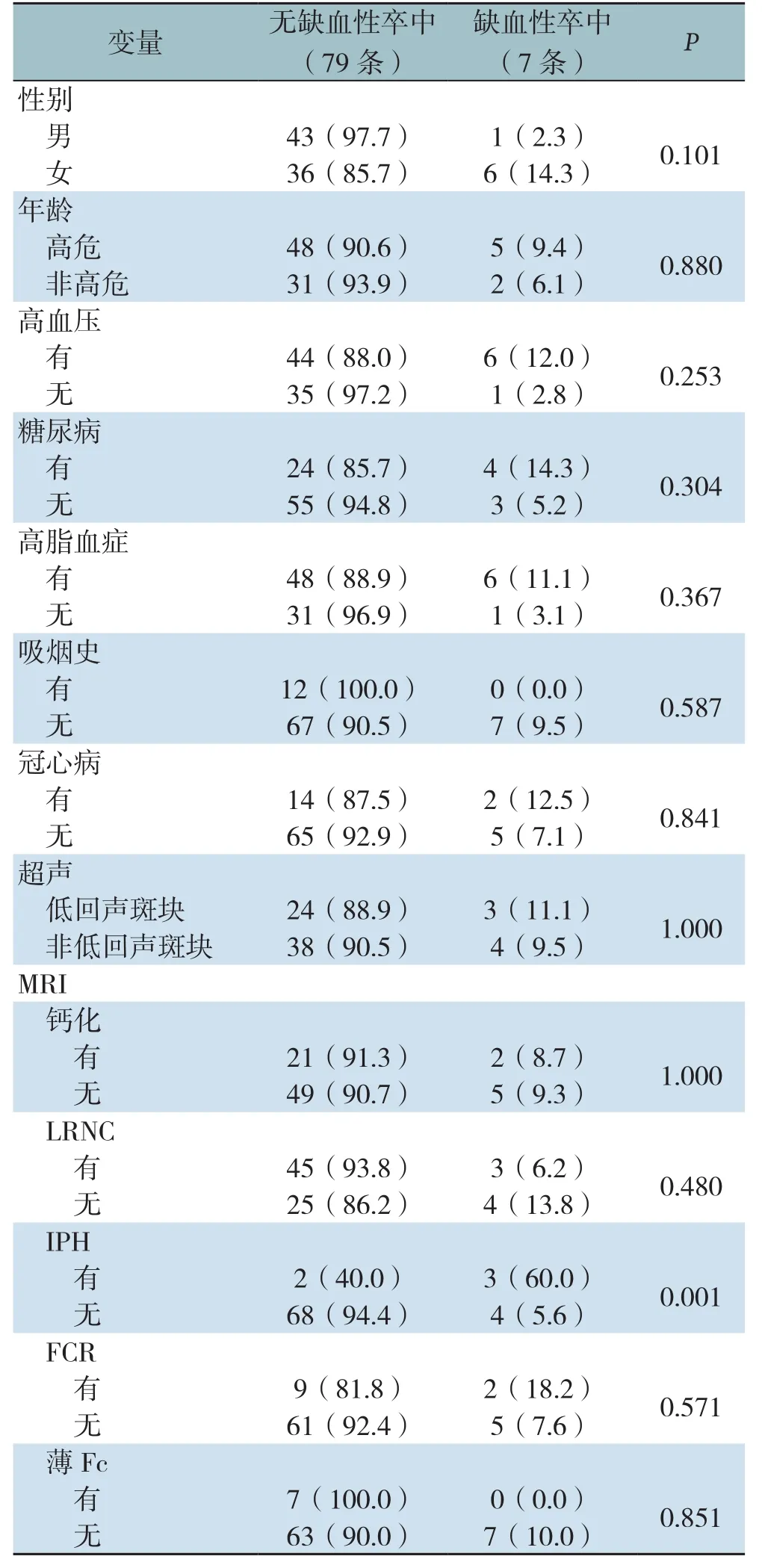
表2 各因素与缺血性脑卒中关系的单因素分析[n(%)]Table2 Univariate analysis of relations of each risk factor with ischemic stroke [n(%)]
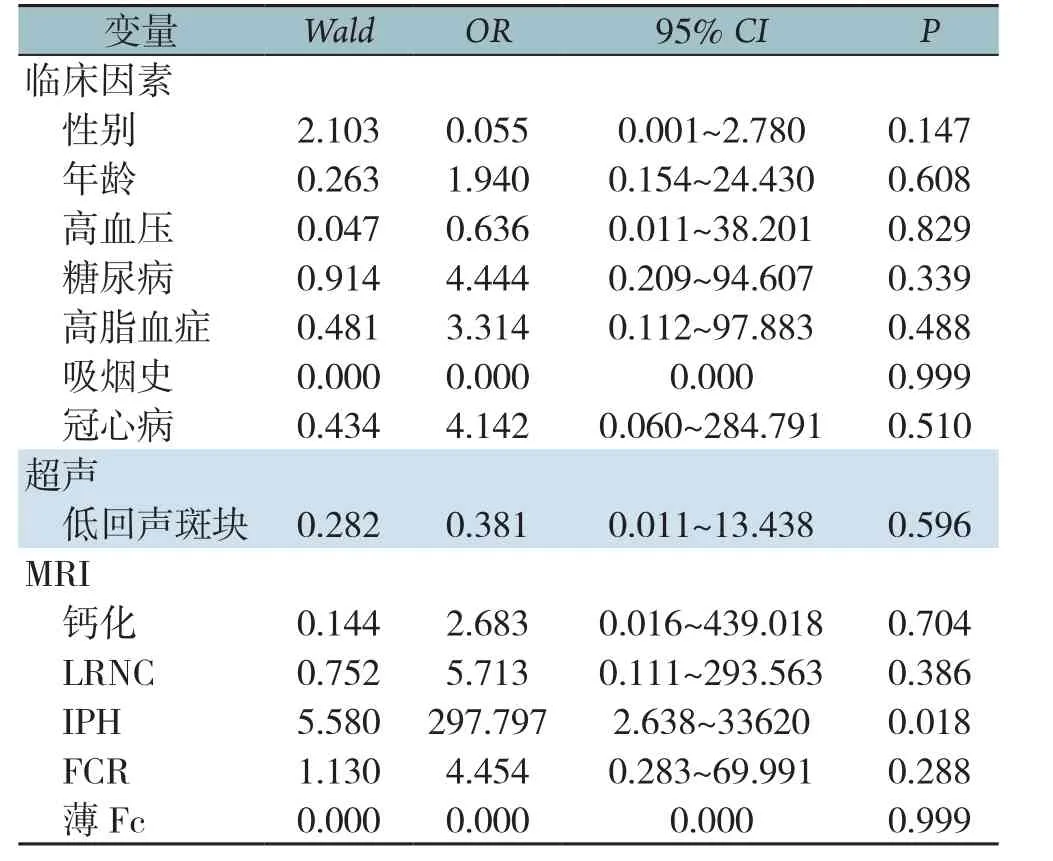
表3 多因素Logistic回归分析危险因素与缺血性脑卒中的关系Table3 Multivariate Logistic regression analysis of relations of the risk factors with ischemic stroke
2.5 患者临床特征及斑块特征与无脑卒中时间相关性
Kaplan-Meier生存分析评估各种危险因素(包括患者临床特征及斑块特征)对无脑卒中时间的影响,结果显示冠心病病史及IPH与患者无脑卒中时间有关。有冠心病者较无冠心病者的中位无脑卒中时间明显缩短(12.1个月vs.18.7个月,P=0.029);有IPH者较无IPH者的中位无脑卒中时间也明显缩短(14.3个月vs.18.6个月,P=0.001)(图2)。患者的性别、年龄、高血压、糖尿病、高脂血症、吸烟史、超声斑块性质和除IPH外的其他MRI斑块性质与无脑卒中时间无关(表4)。
进一步Cox回归分析显示,冠心病及IPH是缺血性脑卒中发生的独立影响因素,其中冠心病的HR值为27.4(95%CI=1.6~464.3,P=0.022),I P H的H R值为18.2(95%C I=2.7~123.3,P=0.003)。
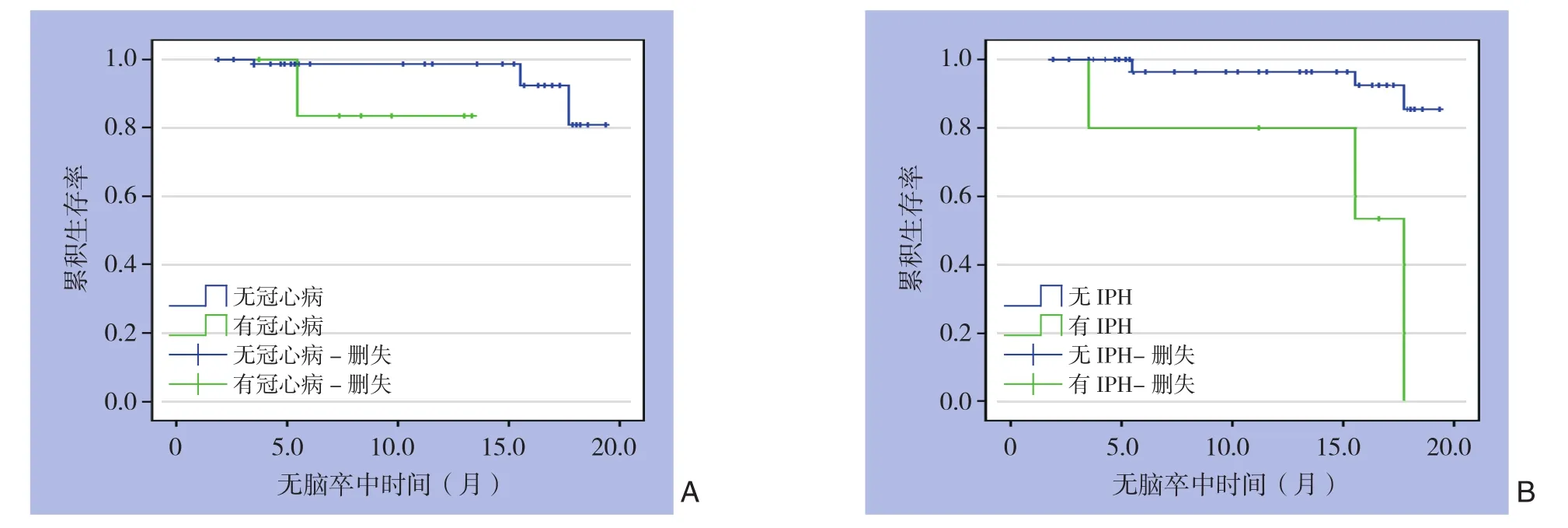
图2 患者无脑卒中时间曲线 A:有冠心病与无冠心病患者比较;B:有IPH患者与无IPH患者比较Figure2 The stroke-free time curves of the patients A:Comparison between patients with and without coronary heart disease;B:Comparison between patients with and without IPH
3 讨 论
近年来,缺血性脑卒中的发生率逐年升高,严重影响人类的生活质量[1]。颈动脉粥样硬化在其中起着不可忽视的作用[5-6],约10%~15%的缺血性脑卒中与颈动脉狭窄相关[11]。除血管狭窄程度外,易损斑块也是脑卒中发生的重要危险因素[12-13]。因此,为了降低脑卒中的发生风险,研究斑块的易损特性显得尤为重要。另外,其他动脉粥样硬化高危因素也对缺血性脑卒中的发生存在一定的影响。
3.1 超声与MRI评价颈动脉斑块的一致性
超声可以提供颈动脉硬化斑块的厚度、特征和位置的信息,既可显示血管结构,又能提供血液动力学信息。MRI对斑块性质的检测具有独特优势,对管腔狭窄程度、内部成份及斑块表面特征等信息显示明显提高[14]。本研究应用к检验验证超声与MRI在确诊颈动脉斑块方面的一致性,к值为0.644,说明两者的一致性中等。这说明,经超声筛查颈动脉斑块虽然存在一定假阴性率,但特异性及准确性较高,检查结果与MRI检查结果基本一致,与Fuster等[15]研究结果相符。本研究再次验证了超声检查在筛查颈动脉斑块方面具有不可忽视的作用。
鉴于超声的特异性、敏感性及准确性较MRI低,故本研究中仅将超声作为颈动脉斑块的筛查,初步将斑块分为低回声及非低回声(混合回声),并未进一步详细区分超声下的斑块性质。研究[16-17]显示,无回声斑块是脑卒中发生的独立危险因素。研究[18]分析发现无回声斑块与脑卒中风险呈明显线性相关。除此之外,还有学者[19-20]证实IMT、有无溃疡斑块与脑血管事件明显相关。本研究中并未发现低回声斑块与缺血性脑血管事件相关。
3.2 斑块特征与缺血性脑卒中的相关性
易损斑块的生物学不稳定性决定了其在斑块形成的基础上更易出现斑块破裂、脱落或继发血栓形成,导致缺血性脑卒中的发生。很多学者[15,21-27]已证实LRNC、IPH、FCR、薄Fc与脑卒中发生相关,但这些研究对于颈动脉狭窄程度的限定不尽相同。仅个别学者[28]将颈动脉狭窄程度限定为50%以下,但研究纳入样本量极少(n=25),且仅以IPH为研究对象,未提及LRNC、FCR、薄Fc等。本研究在颈动脉狭窄程度≤50%的患者中分析了上述MRI特征与缺血性卒中的关系,结果显示IPH是发生缺血性卒中的独立危险因素,而LRNC、薄Fc/FCR则与缺血性卒中的发生无关。IPH是易损斑块较有代表性的特征,其会刺激和加快斑块进展,甚至会引发斑块破裂,对缺血性脑卒中时间具有一定的预测价值。Altaf等[29]对66例颈动脉严重狭窄患者进行磁共振成像研究,随访防线IPH组与非IPH组的脑血管事件的发生率分别为34%和9%,提示IPH明显增加了脑血管事件的风险。与本研究结果一致。本研究结果提示,当超声及MRI结果提示颈动脉斑块狭窄≤50%时,斑块的病理改变与颈动脉狭窄>50%时可能并不完全相同,需进一步观察此现象,研究其对临床诊疗的指导意义。
3.3 患者临床特征及斑块特征与无脑卒中时间
冠状动脉粥样硬化性心脏病(简称冠心病)与缺血性脑血管病具有相同或相似的高危因素及动脉粥样硬化病理改变[29-30]。既往有研究[31-32]证实冠心病与缺血性脑卒中相关。其中有学者[33]针对无急性心血管事件的冠心病与缺血性脑卒中进行了相关研究,指出冠状动脉的斑块负荷是发生缺血性卒中的高危因素,而非狭窄程度。本研究中,有冠心病者较无冠心病者的中位无脑卒中时间明显缩短。冠心病患者的基本病变是冠状动脉粥样硬化,与颈动脉粥样硬化具有一致性。经研究发现,颈动脉斑块的发生率与冠心病患者的病变程度呈正相关,故冠心病患者的颈动脉斑块负荷也较重,从而导致缺血性卒中风险增高。
综上,本研究选择入组的患者均为颈动脉狭窄程度≤50%的患者,平均狭窄率为24.3%,此类人群虽然卒中发病率并不高,但因发病人群庞大,绝对卒中发病人数多。现有治疗指南对于此类患者建议以非手术治疗为主,可能导致病情被低估,应将高风险患者甄别出来并积极治疗。本研究虽样本量不大,但患者的检查、治疗均严格按照方案执行,结果也具有显著的统计学意义,显示出IPH和冠心病是颈动脉狭窄≤50%的颈动脉斑块患者发生缺血性卒中的独立危险因素,为了降低脑卒中发生风险,此类患者应该更加密切地观察病情、定期随访,积极控制动脉粥样硬化高危因素,强化内科治疗,必要时甚至可考虑进行介入或手术治疗。本研究为临床提供了潜在的可用于筛选缺血性脑卒中高风险患者的指标,有利于完善目前对于颈动脉斑块患者的治疗,未来应扩大样本量,延长患者随访时间,进一步明确研究结果。
